6 причин, почему может болеть зуб с мышьяком под пломбой
Несмотря на высокий уровень развития стоматологии и применение современных методик лечения зубов, врачи многих клиник до сих пор пользуются мышьяковистой пастой, когда дело касается пульпита. Данный препарат имеет неоднозначные оценки со стороны специалистов, а у пациентов и вовсе вызывает различные опасения. Многих особенно тревожит, почему болит зуб с мышьяком. Сегодня журналисты редакции портала UltraSmile.ru расскажут обо всех возможных причинах этого неприятного явления.
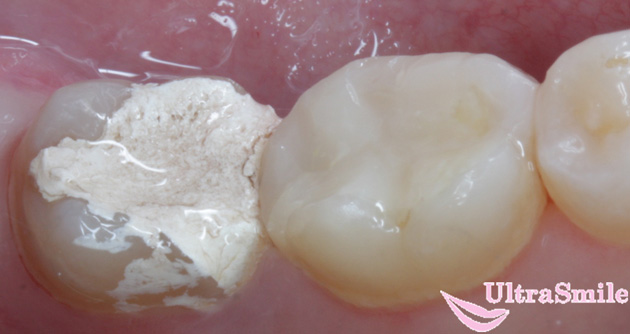
Первая причина – препарату нужно время, чтобы «убить» нерв
Пульпа – самый чувствительный орган зуба, который состоит из нервных окончаний, переплетения сосудов и капилляров. Если пульпа воспалена, что и бывает при пульпите, человек чувствует сильнейшие болевые ощущения. При запущенном заболевании стоматолог принимает решение удалить нерв. Сегодня в прогрессивных клиниках это можно сделать за один прием совершенно безболезненно под анестезией, при помощи специальных препаратов и инструментария, и тем самым отказаться от мышьяка. Однако в большинстве региональных медучреждений в качестве недорогой альтернативы врачи применяют мышьяковистую пасту, т.е. сначала «убивают» нерв, и только потом уже извлекают его. Этот метод лечения носит название «девитальный».
 Чтоб «убить» нерв препарату требуется некоторое время
Чтоб «убить» нерв препарату требуется некоторое время
Паста оказывает мощный раздражающий эффект, ее действие приводит к нарушению обмена веществ и кровообращения в тканях, к распаду и гибели клеток. Чтобы пульпа потеряла чувствительность, необходимо время. В среднем, на однокорневые зубы – около 24 часов, на многокорневые – до 48 часов.
Мышьяк считается ядовитым веществом, однако токсичность современных препаратов на основе ангидрида мышьяковистой кислоты минимальна, правда, при условии правильного применения! Плюс в том, что такие пасты имеют более щадящий состав (нежели те, которые создавались лет 10-20 назад). Также в них добавляют анестезирующие и антисептические препараты, способствующие снижению болезненных ощущений и нейтрализации токсикологического эффекта.
Если у вас болит зуб с мышьяком, то нужно знать, что делать и как на это реагировать. Так, умеренную боль в течение 1-2 дней после закладки препарата в разрушенную полость можно считать нормой. Чтобы от нее избавиться, достаточно принять таблетки из домашней аптечки: например, «Нурофен», «Кеторол».
Вторая причина – негерметичность временной пломбы и ожог слизистой
Как уже говорилось ранее, в норме боль обычно проходит через несколько суток. Однако если вам поставили мышьяк, а зуб болит невыносимо, боль возникает спустя некоторое время или же сначала прошла, а потом возобновилась, то нужно насторожиться.
Для начала проведите визуальный осмотр полости рта. Возможно, врач негерметично установил временную пломбу или ее целостность была нарушена (например, вы начали есть ранее, чем через 2 часа после посещения специалиста, и не дали материалам затвердеть). При разгерметизации защитного барьера частицы препарата могут попасть в полость рта, вызвать ожог слизистой и окружающих мягких тканей. При визуальном осмотре также будет замета гиперемия слизистой, ее покраснение.
 Одной из причин неприятных ощущений может быть ожог слизистой рта
Одной из причин неприятных ощущений может быть ожог слизистой рта
В такой ситуации нужно тщательно прополоскать рот антисептиком, закрыть открывшуюся полость ватным тампоном и в ближайшее время посетить врача. Помните, что не стоит вынимать мышьяк из зуба самостоятельно, т.к. это может привести к усугублению ситуации. Далее для обработки ранки необходимо будет применять средства, способствующие скорейшему восстановлению и регенерации тканей – витамин А, масло шиповника или облепихи.
Помните, что слишком длительное нахождение пасты на десне может привести не только к ожогу, но и к некротизации тканей. Из открытой полости мышьяк может попасть в желудок, что приведет к расстройству ЖКТ и появлению симптомов интоксикации организма: металлического привкуса во рту, болей в животе, тошноты и головной боли.
Третья причина – неправильный расчет дозировки препарата
Если вы собираетесь лечить пульпит, то обязательно обращайтесь только к опытным специалистам. Ведь нередки случаи врачебных ошибок, когда врач при закладке препарата в полость зуба ошибается с дозировкой пасты, не учитывает возраст больного, состояние нерва и размер зуба.
Ситуация, когда положили мышьяк на зуб, а он болит, может возникнуть как в случае с недостаточным количеством препарата, так и с его переизбытком. В первой ситуации пасты оказалось недостаточно для того, чтобы «умертвить» чувствительный нерв, поэтому он и болит. Специалисты называют такое состояние «остаточным пульпитом». Во второй ситуации боль – свидетельство раздражения околозубных тканей и токсикологического эффекта от передозировки средства.
Четвертая причина – индивидуальная реакция организма
Причина редкая, но не стоит забывать о том, что каждый человек индивидуален. Длительная или острая болевая реакция может возникнуть как на сам мышьяковистый ангидрид, так и на вспомогательные компоненты, входящие в состав пасты. Чаще всего боль возникает из-за пониженного болевого порога, склонности пациента к аллергическим реакциям.
 Боль может возникнуть из-за аллергии и индивидуальной непереносимости
Боль может возникнуть из-за аллергии и индивидуальной непереносимости
«Как-то в молодости был пульпит, врач заложил внутрь медикамент, чтобы убить нерв и даже не сказал, должен ли болеть зуб с мышьяком. Сказал только через несколько дней явиться на прием. Тогда интернетов всяких не было, и врачам мы верили на слово. Пришла я домой в блаженном неведении, и где-то через два часа началась такая сильная боль, что хотелось на стену лезть. Анальгин ее убрать не помог, так что на следующий день побежала обратно в больницу с мольбами что-нибудь сделать. А врач на меня так удивленно посмотрел, мол, я дикая какая-то и чуть ли не вытолкал из кабинета, сказал, еще день ходить. Но, оказывается, дома были только цветочки – ягодки начались на повторном приеме. Боль не только не прошла, но и стала еще сильнее, чем прежде. Не знаю, как пережила тот день. С тех пор стараюсь зубы так не запускать, т.к. мысль о пульпите вызывает страшные переживания».
Марина Васильевна, Новочеркасск, отзыв с сайта woman.ru
При индивидуальных реакциях организма к боли может присоединиться и другая симптоматика: повышение температуры тела, сильная отечность слизистой. Самая опасная ситуация – анафилактический шок вследствие острой аллергической реакции на препарат, поэтому при резком ухудшении состояния после установки пломбы с мышьяком лучше сразу вызвать скорую помощь.
Пятая причина – длительное нахождение пасты в зубе
Стоит помнить о том, что современные препараты на основе ангидрида мышьяка можно держать в полости зуба от 1 до 7 дней (в зависимости от концентрации мышьяка). Если врач назначил вам определенный день для повторного визита, то его крайне нежелательно переносить на более поздние даты. При откладывании визита к врачу на длительный срок можно столкнуться с серьезными осложнениями, которые будут угрожать вашему здоровью.
 Не стоит пропускать назначенный прием у врача
Не стоит пропускать назначенный прием у врача
Шестая причина – серьезные осложнения
Поставили мышьяк, а зуб болит все сильнее и не проходит? Что делать в таком случае? Как можно быстрее обратиться к врачу для того, чтобы исключить вышеперечисленные причины (пункты 2-5). Если их проигнорировать, то, вероятнее всего, у вас разовьются осложнения, главным признаком которых также является достаточно сильная боль (она может не купироваться анестетиками).
Перечислим, с какими осложнениями можно столкнуться:
- медикаментозный или мышьяковистый периодонтит: чаще всего развивается из-за длительного воздействия активного препарата или его передозировки. Может возникнуть вследствие аллергической реакции. Боль может иррадировать в разные области челюсти, обычно она носит ноющий характер, усиливается при надкусывании и пережевывании продуктов питания. При этом больной зуб может стать подвижен,
- папиллит десны: воспаление десневых сосочков. Может возникнуть вследствие индивидуальной реакции организма или аллергии на мышьяк, из-за ожога слизистой частицами препарата. Характерные симптомы – боль, отечность и кровоточивость слизистой, наличие язвочки,
- остеонекроз 1 , приводящий к резорбции, деформации и остеопорозу челюстной кости: это самое опасное осложнение, поэтому если в зубе мышьяк и зуб болит, не игнорируйте неприятный симптомы дольше нескольких суток. Заболевание сложно определяется и дифференцируется, т.к. не имеет специфических клинических проявлений на протяжении длительного времени (даже после извлечения пасты), кроме продолжительного болевого синдрома. Чаще всего при обнаружении патологии приходится удалять зуб, проводить хирургические манипуляции и длительную терапию, направленную на заживление образовавшейся после экстракции ранки и на восстановление тканей.
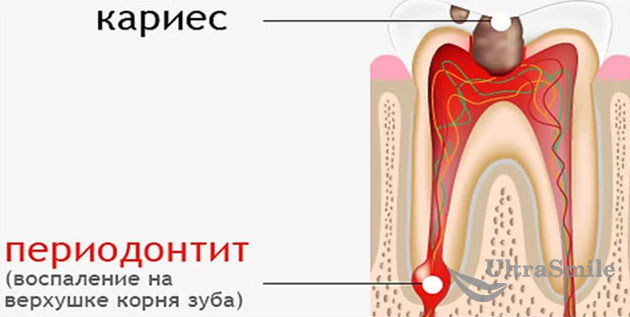 Мышьяковистый периодонтит может стать неприятным осложнением после процедуры
Мышьяковистый периодонтит может стать неприятным осложнением после процедуры
При применении врачом такого препарата, как мышьяковистая паста, помните, что непродолжительные болевые ощущения вполне нормальны, и к ним нужно быть готовым. Главное, вовремя удалить пасту (делать это может только стоматолог!) и долечить до конца зуб. Но лучше, конечно же, обращаться в стоматологии, которые предлагают современный, а именно витальный способ лечения пульпита. Это сведет к минимуму любые осложнения, переживания и неприятные ощущения.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Зубная боль после мышьяка

Содержание Скрыть
- Характер боли
- Отечность
- Покраснение близлежащих десен
- Потемнение эмали
- Ухудшение самочувствия
- Почему возникает боль
- Ошибки стоматолога
- Омертвление костной ткани
- Аллергическая реакция
- Воспаление, которое затронуло соседние ткани
- Длительное ношение временной пломбы
- Способы устранения боли
При значительных поражениях зуба нередко требуется проведение процедуры, в ходе которой удаляется (убивается) нерв. Для этих целей накладывается паста на основе мышьяка, закрываемая временной пломбой. Спустя несколько дней зуб повторно вскрывается и разрушенный нерв удаляется.
Однако после наложения мышьяка при надавливании на область поражения могут возникать болевые ощущения. Выделяют несколько причин, объясняющих, почему процедура удаления нервна сопровождается появлением такого симптома.
При недостаточной герметизации полости зуба временной пломбой мышьяковая паста может протечь в полость рта. При этом возникает мышьяковый пародонтит.
На деснах могут образовываться язвенные поражения, которые при несвоевременном лечении инфицируются и гонятся.

Характер боли
Болевые ощущения после того как поставили временную пломбу с мышьяком – это обычное явление. Это обусловлено тем, что веществу необходимо время для уничтожения нерва и подавления кариозного процесса.
Боль в зубе после наложения мышьяка может спровоцировать ошибка стоматолога, развитие аллергии на материал, воспалительный процесс, омертвление костной ткани, ношение временной пломбы в течение длительного времени.
В зависимости от характера болевого синдрома, врач порекомендует прием обезболивающих препаратов. При сохранении симптома мышьячную пасту извлекают.
Временную пломбу ставят в зависимости от показаний на 24-48 часов. По истечении указанного срока проводится повторное лечение зуба, удаление нерва и внедрение постоянного протеза.
В норме болевые ощущения после постановки мышьяка проходятся в течение нескольких часов. Для подавления этого симптома назначаются обезболивающие препараты.
Боль после постановки мышьячной пасты носит различный характер. Ее интенсивность определяется следующими факторами:
- индивидуальные особенности пациента, включая наличие у него аллергической реакции на действующее вещество;
- неправильный диагноз (например, осталась невылеченная пульпа);
- срок действия мышьяка и другого.
Болевые ощущения могут сопровождать пациента до трех дней. Обратиться к стоматологу рекомендуется, когда помимо этого симптома, возникают сопутствующие симптомы.
Отечность
Появление отека свидетельствует о наличии аллергической реакции на действие компонентов мышьячной пасты. После возникновения этого симптома пациент должен выпить антигистаминный препарат и срочно обратиться за помощью. Длительное развитие отека может привести к затрудненному дыханию.
Покраснение близлежащих десен
Это явление указывает на ошибку стоматолога, который неправильно положил мышьяк, и вещество контактирует с окружающими тканями.
Потемнение эмали
Изменение цвета эмали происходит под влиянием мышьяка. В случае если больной не обратится своевременно за помощью, в дальнейшем окрас зуба восстановить не удастся.
Ухудшение самочувствия
Общая слабость, головная боль и иные подобные симптомы указывают на отравление организма.
Почему возникает боль
Болевой синдром, возникающий после нанесения мышьяковой пасты на зуб, свидетельствует о том, что воспалительный процесс затронул здоровые ткани. Это явление нередко осложняется нагноением и сепсисом.
Боль развивается под влиянием нескольких факторов.
Ошибки стоматолога
Можно выделить две ошибки, которые приводят к возникновению болевого синдрома. Первая заключается в неправильной дозировке лекарственного вещества. В частности, мышьяк, наложенный в недостаточном количестве, не способен уничтожить весь нерв. Из-за этой ошибки течение патологического процесса продолжается.
Вторая заключается в неверной постановке лекарственного препарата. В случае если мышьяк контактирует с десенной тканью, последняя воспаляется под воздействием токсического вещества. В результате возникает боль.
Омертвление костной ткани
Считается наиболее тяжелым последствием операции по удалению пораженного нерва. К омертвлению костной ткани происходит при токсическом воздействии, которое оказывает на нее мышьяк. Этот процесс может привести к ее атрофированию.
Аллергическая реакция
Еще одна распространенная причина появления болевого синдрома. В этом случае он представляет собой реакцию иммунной системы на действие компонентов мышьячной пасты.
Воспаление, которое затронуло соседние ткани
Этот фактор нередко связан с ошибкой стоматолога, который неверно поставил диагноз, или несвоевременного обращения пациента за помощью. Появление боли после постановки мышьяка может указывать на течение следующих патологий:
- пародонтит;
- периостит;
- периодонтит;
- флегмона;
- абсцесс.
Эти заболевания являются следствием запущенного кариеса. Помимо боли течение патологий сопровождается появлением отеков и других симптомов.
Длительное ношение временной пломбы
После постановки мышьяка зубная боль на время исчезает, поэтому люди нередко забывают о необходимости повторного обращения к стоматологу для удаления пасты. Со временем действующее вещество проникает глубже, затрагивая здоровые ткани и вызывая неприятные ощущения.
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
- Все статьи проверяют практикующие врачи.
- Берем за основу научную литературу и последние исследования.
- Публикуем подробные статьи, отвечающие на все вопросы.
К числу факторов, обуславливающих возникновение рассматриваемого явления, также следует отнести несоблюдение пациентов рекомендаций врача после постановки мышьяка. Больному в течение отведенного стоматологом срока запрещается:
- использовать пораженный зуб для жевания;
- прикладывать к больной области тепло;
- пить в большом количестве обезболивающие препараты.
Каждое из описанных действий может привести к развитию болевого синдрома.
Способы устранения боли
Боль обычно имеет слабоинтенсивный характер и проявляется при контакте с теплом или при механическом воздействии (жевании). Для подавления синдрома рекомендуется применение обезболивающих препаратов в дозировке, установленной врачом.
Если симптом не исчезает, то необходимо повторно обратиться за помощью к стоматологу до окончания отведенного им срока. Также врачебное вмешательство потребуется при интоксикации организма, изменении цвета эмали и отеке десен.
Мышьячную пасту можно извлечь самостоятельно. Для этого следует заготовить чистую, заранее продезинфицированную иглу либо пинцет, при помощи которых удаляется временная пломба.
В открывшейся полости располагается паста серого цвета. Ее нужно удалить за один прием, не проглатывая.
Болевое синдром после наложения мышьяка – это нормальное явление, которое со временем проходит самостоятельно. В иных случаях, когда неприятные ощущения не исчезают, необходимо обратиться к стоматологу для удаления токсичной пасты.
Зачем в зуб ставят мышьяк
Когда болит зуб, следует обратиться к дантисту, а не заниматься самолечением. В запущенных случаях стоматология предлагает пациентам экстирпацию пульпы. Чтобы провести такое лечение, нужно умертвить нерв. Мышьяк в зуб ставят именно для этой цели. Вещество это токсичное. Однако, при грамотном подходе к процедуре, а также при соблюдении длительности терапии, данное средство эффективно и безопасно. Его ложат в определенном количестве.
От этого нарушается дыхание клеток и денатурация белков, что приводит к остановке кровоснабжения пульпы. В таком состоянии передача импульсов блокируется, клетки погибают. Удаление зуба в данном состоянии, то есть при отсутствии нервных окончаний, больные переносят легче. Выглядит мышьяк как вещество со стальным цветом, вкрапления имеют зеленоватый оттенок. Выраженного вкуса паста не имеет.
Применение мышьяка в стоматологии
Паста, в основе которой лежит оксид этого яда, действует разрушительно. Поэтому она может применяться перед удалением нерва. Каковы же свойства пасты?
- У нее достаточно высокая степень токсичности;
- Она действует, как обезболивающее средство;
- Смесь обладает выраженным антибактериальным эффектом;
- Ее действие пролонгировано;
Через день-два мышьяк убивает нерв в зубе. Пациенты с низким болевым порогом не чувствуют боли при экстракции такого жевательного органа. Бывает, что операция проводится после введения инъекции с обезболивающим веществом. Чаще всего масса закладывается на 1−2 дня. Срок зависит от сложности патологии единицы. Оно продлевается, когда беспокоит многоканальная единица.
Для определения длительности действия средства, врач учитывает его состав. Как правило, паста более чем на половину состоит из анестезирующих компонентов и ангидрида, что обладает некротическим действием. Также, в массу добавляются антисептики, танин для связки ингредиентов, наполнители.
Показания и противопоказания
Паста применяется в тех случаях, когда невозможно задействовать анестетики современного производства. Такие ситуации наступают при некоторых показаниях:
- У пациента аллергия на другие анестетики;
- Если нужно экстренно провести умерщвление нервных волокон и удаление коренного зуба;
- Когда больной не переносит анестезию по состоянию здоровья;
- Срочная терапия пациентов с острой болью;
- Лечение резцов, клыков, моляров в детском возрасте при невозможности применения местной анестезии;
Конечно, как у каждого препарата, паста имеет противопоказания. Врач обязательно их должен учесть.
- Закладывать массу в патологический зуб нельзя, если больному не исполнилось два года.
- Держать пасту не разрешается при хронических болезнях почек, при простате.
- Если каналы зуба с кривизной, применяется другое средство.
- Пастой не пользуются в момент рассасывания корней жевательных органов.
- Этот метод не используется при глаукоме и аллергии на компоненты.
Как проходит лечение
Чтобы выполнить лечение больного зуба или провести его удаление, во время первого визита дантист направляет пациента на рентген. По результатам диагностики определяются дальнейшие процедуры. Экстракции подлежат запущенные жевательные органы, к которым консервативную терапию применять бесполезно. Часто схема лечения включает удаление нерва и пломбирование.
- Сначала стоматолог вскрывает пульпу, очищает патологическую полость, извлекая из нее омертвленные ткани.
- Затем полость заполняется нужным количеством пасты.
- Поверх этого слоя устанавливается ватный шарик, пропитанный раствором фенола.
- После этого устанавливается временная мягкая пломба.
Пациенту назначается следующий визит. Врач рекомендует воздержаться от приема пищи не менее двух часов и не нажимать на патологическую единицу. На втором посещении дантист:
- снимет пломбу;
- уберет мышьяк;
- прочистит полость жевательного органа;
- безболезненно удалит нерв, что погиб под действием яда;
- установит постоянный пломбировочный материал;
Возможные побочные эффекты
Мышьяк в зуб кладут, чтобы он омертвил нерв. Но, его действие может вызвать осложнения. Насколько же это опасно? Если обратиться к опытному врачу, который будет применять не чистый яд, а его производную, беспокоится не о чем. Паста глубоко закладывается, сверху закрывается пломбой, поэтому в желудок не попадает. Вредны повышенные дозы вещества и несвоевременное его удаление. При этом есть риск возникновения воспаления, периостита, периодонтита. Продолжать ходить с ядом дольше положенного срока опасно! Ведь продолжительное соприкосновение с тканями отравляет организм. Несвоевременное удалении и чрезмерная доза вызывают:
- Потемнение дентина;
- Воспаление тканей, окружающих единицу;
- Отек пульпы, пульпит;
- Омертвение костных тканей и надкостницы;
- Общую интоксикацию; отравление организма.
Иногда бывает, что боль становится сильнее, приобретает рвущий характер. Это случается, когда слишком мала доза вещества или высок порог уязвимости, а также при некрозе надкостницы и индивидуальной непереносимости.
Мышьяк при беременности и в детской стоматологии
Зачастую, удаление корня зуба требуется беременным женщинам или малышам. Во время вынашивания ребенка и появления молочных единиц паста применяется очень редко.
- Во-первых, недостаточно изучен вопрос о влияние токсинов на нежные корни временных зубов и эмбрион.
- Во-вторых, трудно правильно рассчитать мизерную дозу для детского возраста.
- В-третьих, ребенок может нечаянно проглотить выпавшую пасту.
Поэтому, вещество используется только в крайнем случае, когда у пациента аллергия на анестезию. Из-за высоких рисков ядовитое вещество заменяется на безопасное. Когда детский стоматолог вынужден применить пасту, время ее действия сокращается до минимума. В остальных случаях используются альтернативные технологии некротизации пульпы.
Честно о депульпировании: надо ли бояться процедуры удаления нерва?
Честно о депульпировании: надо ли бояться процедуры удаления нерва?
Если кариес вовремя не вылечен, и имеет место глубокое кариозное поражение, единственный выход — удаление зубного нерва. По мере развития кариеса микроорганизмы нарушают целостность эмали, в результате чего нерв оголяется и реагирует на любые воздействия нестерпимой болью.
Депульпирование (удаление нерва) — это современный способ сохранения единицы зубного ряда без имплантации.
Когда без удаления нерва не обойтись
В современной стоматологической практике находит применение как полная, так и частичная резекция. Показания к процедуре:
- глубокое кариозное поражение тканей;
- хронический пульпит (в том числе бессимптомный);
- бактерицидное заражение, распространяемое верхушкой зубного корня;
- наличие обширной пульповой области, угроза развития периодонтита или переход в периодонтит;
- травма, приведшая к оголению нерва и разрушению зуба;
- необходимость исправления врачебной ошибки;
- необходимость проведения протезирования при низком расположении коронок.
Показанием к депульпированию может также стать непереносимая боль.
Стоматолог никогда не назначит столь серьезное вмешательство, пока есть возможность сохранить зуб.
Важно: проблемные «восьмерки» при поражении кариесом, как правило, удаляются. Это связано с расположением зубов «мудрости» в конце зубного ряда, что делает весьма проблематичными и их чистку от налёта и камня, и пломбирование каналов. Показаниями к удалению являются также неправильное направление прорезывания, смещение зубного ряда, нарушение прикуса, развитие пульпита.
Что называют зубным нервом?
Зубным нервом, или пульпой в стоматологии называют сложную структуру — переплетение нервов и сосудов, располагаемых внутри корня и коронки зуба и реагирующих на внешние раздражители.
Депульпирование позволяет сохранить пострадавший зуб, однако имеет негативные последствия:
- так как пульпа выполняет функции барьера для инфекций, удаление нерва лишает зуб необходимого уровня кровоснабжения и минерализации, что сокращает срок его «жизни».
- лишенный нерва зуб теряет чувствительность, эмаль становится более хрупкой и блеклой, прочность зуба снижается.
Этапы процесса депульпации
- Рентгенографический снимок — необходим для оценки состояния пульпы, количества, длины и разветвленности подлежащих пломбированию каналов.
- Обезболивание — местная или полная анестезия полностью закрывает тему болевых ощущений при удалении нерва (это не больно!). При этом к общей анестезии прибегают сравнительно редко — при лечении детей, при истинной дентофобии и т.п.
- Установка коффердама — латексной пленки для изоляции зуба. Современное решение для улучшений условий работы стоматолога и защиты от возможного распространения микроорганизмов через слюну.
- Собственно удаление нерва — иссечение пораженных кариесом тканей, вскрытие камеры пульпы и извлечение нерва специальным инструментом (пульпоэкстрактор). В современной практике это аккуратное срезание пульпы без воздействия на чувствительные зоны.
- Установка временной пломбы (на срок 1-2 недели).
- Контрольный рентгенографический снимок.
Если рентгенография и состояние зуба удовлетворительны, после контрольного срока выполняется установка постоянной пломбы.
Депульпирование перед протезированием коронками
Депульприрование является безусловным, если имеет место серьезное разрушение зуба. Предпочтительным является удаление зубного нерва при протезировании в таких случаях:
- Размер зубов определяет низкое положение коронки (слишком маленькие или короткие зубы);
- Наклон протезируемого зуба составляет от 15°;
- Повышенная чувствительность зубов;
- По эстетическим требованиям.
Необходимость удаления зубного нерва при протезировании диктуется глубоким снятием верхнего слоя зубной ткани: при недостаточной квалификации врача нагревание или прикосновение к нерву могут вызвать приступ невыносимой боли. Тем не менее, случаи установки коронки с сохранением нерва также имеют место в современной стоматологической практике.
Если со временем нерв под коронкой начинает беспокоить, возможно удаление пульпы через верх коронки с пломбированием отверстия после удаления.
Опасность такой процедуры связана с риском возникновения осложнений в будущем из-за операции на оголенном зубном нерве.
О стоматологической анестезии
Стандартная стоматологическая практика — инъекция анестетика; прием таблетированных анальгетиков перед походом к дантисту не рекомендуется, так как приводит к снижению эффективности анестезии (обычно действие обезболивающего укола составляет 45 минут). Для пациентов, страдающих боязнью уколов, возможно использование пастообразной анестезии, действие которой аналогично.
Выбор анестезии остается за стоматологом; с учётом индивидуального порога чувствительности к боли у каждого пациента стандартную дозу иногда удваивают и даже утраивают. При грамотном подборе обезболивающего средства дискомфорт во время процедуры для пациента исключён.
Почему может болеть зуб после депульпирования?
Нередко случается так: нерв уже удален, а болевые ощущения остаются. Подобные проявления допустимы в первые 3-4 дня как естественная реакция организма (например, на сжимание челюстей или на температурные раздражители).
Другие причины зубной боли после депульпирования:
- Небрежная чистка каналов, сохранение и усиление воспалительного процесса из-за неполного удаления повреждённых кариесом тканей.
- Использование во время процедуры неподходящего к размеру канала пульпоэкстрактора или неправильное обращение с инструментом.
- Облом стоматологического инструмента, задержка его остатков в верхней части корня (такая врачебная ошибка приводит к необходимости удалить зуб).
- Возникновение вторичного воспалительного процесса в пролеченных каналах (остаточный пульпит), возникает на фоне не полностью удалённого нерва.
- Аллергическая реакция пациента на пломбировочный материал.
Изменение цвета эмали после удаления нерва
Если в стоматологической клинике соблюдаются международные протоколы депульпированпия, подобные явления исключены. Однако в бюджетных учреждениях нередки случаи использования устаревших практик.
Повлиять на цвет эмали после удаления нерва могут:
- Неправильная подготовка зуба под установку пломбы;
- Некачественная инструментальная обработка каналов;
- Низкое качество материалов для пломбирования.
Так, при использовании резорцин-формалиновой пасты (применение материала практикуется при лечении молочных зубов) эмаль приобретает розоватый оттенок; при использовании эндометазона возможно пожелтение зуба через несколько лет.
Возможные осложнения
Врачебная ошибка, связанная с некачественным обеззараживанием канала при удалении нерва, может запустить процесс нагноения с последующим переходом в периодонтальный абсцесс (в отсутствие адекватного лечения). Такое осложнение приводит к необходимости удаления зуба.
Другие возможные осложнения:
- Болевые ощущения в течение нескольких дней после удаления нерва. Продолжительность дискомфорта индивидуальна для каждого пациента, при сохранении болей в течение длительного времени необходимо обращение к врачу для повторного вскрытия каналов и проведение дезинфекции.
- Повышенная кровоточивость канала, возникает при извлечении пульпэкстрактора после отрыва пульпы. Во избежание такого явления многие специалисты проводят процедуру поэтапно с обильным промыванием тканей антисептиком. Купирование кровоточивости осуществляется непосредственно на приеме.
- Появление гранулемы, свища, кисты, флюса.
Специфические проблемы могут возникнуть при неправильном наложении материала: если пломба выходит за границы верхушки корня, возможно ущемление челюстного нерва.
При появлении болей в области губ и подбородка необходимо срочно обратиться дантисту: возможное осложнение — паралич лица.
Противопоказания к депульпированию
Заболевания и состояния, при которых удаление зубного нерва не производится:
- стоматит, гнойные или воспалительные процессы в ротовой полости;
- обострение сердечно-сосудистых заболеваний;
- ангина, грипп, острые-респираторные вирусные инфекции;
- инфекционный гепатит;
- геморрагический диатез;
- острый лейкоз.
Отказ от лечения принимается также при наличии у пациента психоэмоциональных расстройств, у женщин — на ранних и поздних сроках беременности.
Рекомендации пациенту после депульпирования:
- в течение суток полоскать рот назначенными врачом антисептиками, отказаться от физического труда минимум на два часа;
- повременить с приемом пищи во избежание возможного травмирования или инфицирования (в течение первых трех часов рекомендуется пить теплую кипяченую воду через трубочку);
- на пять дней отказаться от курения и алкоголя, не принимать вызывающую раздражение слизистой оболочки пищу (твердую, горячую/холодную, острую);
Запомните: не существует народных средств для удаления зубного нерва! Даже если существует возможность «убить» нерв, удаление пульпы возможно только квалифицированным стоматологом с использованием медицинских инструментов!
Ранее обращение к стоматологу позволит сделать процедуру менее опасной с точки зрения осложнений и менее расходной с точки зрения материальной.
Боль после лечения зуба
Боль после лечения зуба: как справиться с болью после лечения и удаления зуба, когда стоит обратиться к врачу
Записаться на приём
Любой вид лечения зубов направлен на облегчение состояния пациента и восстановление здоровья ротовой полости. Боль после лечения зуба – распространенная проблема, с которой хотя бы один раз сталкивался каждый человек. В некоторых случаях болезненность и дискомфорт являются неизбежным следствием самой лечебной процедуры и быстро проходят, тогда как в других – свидетельствуют о развитии осложнений и некачественном лечении. Игнорировать боль после лечения зуба ни в коем случае не следует, однако не всегда этот симптом требует повторного стоматологического лечения.
Основные причины возникновения
Лечение зубов может быть терапевтическим или хирургическим, при этом боль может появиться после любых видов вмешательств. В большинстве случаев легкая или средней интенсивности боль является физиологической реакцией тканей на проведенную манипуляцию, хорошо устраняется приемом противовоспалительных или обезболивающих и длится несколько дней после визита к стоматологу.

Также боль после лечения зуба появляется из-за осложнений и нарушений техники выполнения лечебных манипуляций. Чаще всего отмечается боль после:
- пломбирования зубов;
- лечения корневых каналов;
- удаления больного зуба, кисты или гранулемы.
Стоматолог обязательно должен проконсультировать пациента о том, как будет происходить процесс восстановления после лечения и при каких симптомах необходимо обязательно прийти на еще один прием. Также для комфортного самочувствия после лечения назначаются противовоспалительные, а в некоторых случаях и антибактериальные препараты. Если при соблюдении всех рекомендаций врача боль продолжает вас беспокоить, то лучше всего еще раз пройти обследование у специалиста.
Боль после пломбирования зубов
Пломбирование зубов – наиболее часто проводимая лечебная процедура в любой стоматологической клинике. Из-за большой распространенности кариеса, каждый стоматолог устанавливает по несколько пломб в день. Однако даже такая рутинная стоматологическая манипуляция в некоторых случаях приводит к осложнениям и появлению боли у пациента после лечения.
Небольшая болезненность при нагрузке на запломбированный зуб в норме проходит спустя несколько дней после установки пломбы. Для уменьшения неприятных ощущений, по назначению врача можно принимать противовоспалительные лекарственные средства. Но если боль не проходит, а со временем усиливается, то это может указывать на осложнение после пломбирования зубов.

Основными причинами появления боли являются:
- Неправильная шлифовка пломбы. Шлифовка является одним из заключительных этапов реставрации зуба пломбировочными материалами. Эта процедура проводится для придания пломбе гладкости и соответствия прикусу пациента. Если стоматолог неправильно отшлифовал пломбу, и она осталась слишком высокой, то это приводит к неправильному смыканию челюстей и травмированию слизистой оболочки. Также неподходящая по размеру пломба повышает чувствительность зубов к различным раздражителям (воздействию холода, кислой или сладкой пищи). В таких случаях необходимо еще раз обратиться к стоматологу, чтобы он подкорректировал высоту пломбы и связанные с этим неприятные ощущения больше не будут вас беспокоить.
- Аллергия на пломбировочные материалы. Материалы для пломбирования зубов совершенствуются с каждым годом, однако использование даже самых современных пломбировочных материалов не может полностью исключить возникновение аллергической реакции. Симптомами индивидуальной непереносимости является появление отечности, боль, покраснение десны, появление странного привкуса во рту. Важно понимать, что похожие симптомы возникают и при аллергии на лекарственное средство для местной анестезии. Если вы заподозрили у себя аллергию на временную или постоянную пломбу, то нужно незамедлительно обратиться в стоматологическую клинику, где поставленную пломбу извлекут из зуба и проведут пломбирование при помощи других материалов.
- Нарушение техники пломбирования. Боль после лечения зуба иногда появляется, если стоматолог неправильно выполнил один из этапов пломбирования. Болезненность может возникнуть из-за перегрева дентина при препарировании кариозной полости бормашиной, что ведет к воспалению пульпы. Также боль появляется, если надолго нанести специальную кислоту, улучшающую фиксацию пломбы на зубе или нарушить технологию сушки. Любая ошибка при установке пломбы может привести к повышению чувствительности зуба и болезненным ощущениям. Методику коррекции осложнений подбирают индивидуально.
- Развитие вторичного кариеса. Инфекционный процесс в некоторых случаях может развиваться под ранее установленной пломбой. Это происходит из-за недостаточной обработки кариозной полости перед установкой пломбы, а также из-за неплотного прилегания пломбы к собственным тканям зуба. Опасностью такого процесса является то, что визуально заметить вторичный кариес сложнее. Признаками патологии является потемнение эмали и возникновение боли в пораженном кариесом зубе. В таких случаях стоматолог извлекает старую пломбу и заново проводит лечение кариеса.
- Неправильно поставленный диагноз. Боль после пломбирования зубов возникает в случаях, когда стоматолог пропустил наличие у пациента пульпита и не проверил состояние корневых каналов зуба. При этом даже после качественной установки пломбы могут оставаться жалобы на ноющую, интенсивную боль распирающего характера, которая усиливается при жевании и надкусывании. Чтобы предотвратить дальнейшее распространение воспалительного процесса, требуется чистка и обработка корневых каналов, удаление нерва. После проведения этих манипуляций проводится пломбирование каналов и реставрация зуба.
Чтобы избежать осложнений и болезненности после пломбирования зубов, необходимо тщательное предварительное обследование и лечение с использованием высококачественных материалов у опытного стоматолога. При возникновении острой боли после установки пломбы нужно немедленно связаться со своим лечащим врачом.
Боль после лечения каналов зуба
Необходимость лечения корневых каналов зубов заставляет поволноваться преимущественное большинство пациентов стоматологических клиник. Многих пугает боль во время и после проведения процедуры. Однако лечение каналов зуба в первую очередь направлено на устранение дискомфорта и болезненности при запущенных стадиях кариеса, когда в патологический процесс вовлекается нерв и пульпа больного зуба.
Чтобы полностью удалить пораженные ткани, стоматолог вскрывает, чистит, обрабатывает и тщательно пломбирует корневые каналы зуба. Такой вид лечения считается достаточно инвазивным и даже после правильного проведения процедуры легкая болезненность может беспокоить пациента в течение 1-2 суток. Неприятные ощущения не влияют на общее самочувствие, трудоспособность и уменьшаются при приеме противовоспалительных препаратов (парацетамол, ибупрофен).
Однако в ряде случаев выраженная боль свидетельствует об осложнениях лечения каналов зуба:
- Выход пломбировочного материала за верхушку корня. Распространенное осложнение лечения корневых каналов, возникающее из-за нарушения техники выполнения процедуры. Пациента может беспокоить ноющая боль, усиливающаяся при нагрузке на зуб. В сочетании с недостаточной обработкой канала это может привести к сильному воспалению периодонта, а также появлению интенсивной боли после лечения зуба.
- Механическая травма инструментами. Если во время чистки каналов стоматолог не полностью соблюдает точность и деликатность движений, то возможна перфорация (прободение) канала и повреждение периодонтальных тканей инструментом с последующим развитием воспаления и появлением болезненности.
- Неполное пломбирование канала. В некоторых случаях корневые каналы имеют сложное строение и поэтому заполняются пломбировочным материалом не полностью. В незапломбированных участках создаются условия для развития инфекционного процесса, который сопровождается выраженной болью.
- Развитие периодонтита. Запущенные стадии кариеса и пульпит могут привести к воспалению околозубных тканей. На начальном этапе развития болезни изменения не видны на рентгеновском снимке. Поэтому, даже после правильного лечения каналов зуба, пациент может жаловаться на боль и неприятное ощущение распирания в десне. По мере прогрессирования болезни формируется грануляционная ткань или гранулема, которую необходимо удалять хирургическим путем. При остром периодонтите самочувствие ухудшается, повышается температура, отмечается общая слабость.
Важно помнить, что на протяжении первых дней после лечения каналов небольшая болезненность (особенно при нагрузке на зуб) является физиологической реакцией. Но если боль носит ярко выраженный характер, мешает приемам пищи, сну и нарушает привычный распорядок дня, то необходимо обследоваться у стоматолога и как можно скорее устранить развившиеся осложнения. Тактика лечения в каждом случае подбирается индивидуально, в зависимости от причины возникновения боли.
Боль после удаления зуба
В некоторых случаях эффективное лечение запущенных заболеваний предполагает удаление больного зуба с последующим протезированием.
После удаления зуба болезненность, отек и покраснение десны является нормальной реакцией организма на травмирование тканей. Беспокоиться следует, если:
- интенсивность боли не снижается со временем и плохо убирается обезболивающими средствами;
- лунка длительное время не зарастает;
- появляются гнойные выделения из раны;
- возникает сильный отек слизистой;
- повышается температура тела.
Вышеперечисленные симптомы свидетельствуют о развитии инфекционного процесса в тканях десны. Такое случается при несоблюдении техники удаления зуба или если пациент не соблюдал рекомендации врача по уходу за ротовой полостью.
Как справиться с болью после лечения зуба?
Чтобы чувствовать себя комфортно после лечения зубов, нужно в первую очередь правильно ухаживать за полостью рта. Стоматолог должен подробно рассказать пациенту, как именно следует осуществлять ежедневный гигиенический уход за зубами и деснами. После установки пломбы или чистки каналов важно некоторое время не давать сильную нагрузку на пролеченный зуб.

Также эффективны следующие способы:
- Холодный компресс. Воздействие холода хорошо устраняет отечность и приглушает боль после проведения инвазивных стоматологических процедур. В первые сутки после лечения можно прикладывать холодные компрессы к щеке в зоне болезненности. Чтобы не переохладить ткани, важно каждый 10-15 минут делать небольшой перерыв.
- Ванночки с антисептиками или лекарственными травами. В некоторых случаях рекомендуется несколько раз в день делать ванночки с растворами антисептика для предотвращения инфекции и облегчения боли.
- Прием лекарственных средств. Чтобы улучшить самочувствие в первые несколько дней после лечения зуба, возможен прием нестероидных противовоспалительных препаратов, которые быстро и эффективно снимают боль, отечность и другие неприятные симптомы. Безопасное средство должен порекомендовать врач. Антибиотики после лечения зуба также назначаются исключительно лечащим врачом.
При соблюдении всех рекомендаций врача, болезненность после лечения зуба постепенно будет уменьшаться и полностью пройдет спустя несколько дней.
Когда нужно срочно обратиться к врачу?
Острая, пульсирующая боль после лечения зуба, ухудшение общего самочувствия и повышение температуры тела являются сигналом для незамедлительного обращения за медицинской помощью. Появление гнойных выделений, сильный отек слизистой десен или различные нарушения чувствительности в ротовой полости требуют тщательного обследования у стоматолога. Также проконсультироваться со специалистом нужно, если легкая, ноющая боль беспокоит вас длительное время после проведенного лечения или возникает при воздействии какого-либо провоцирующего фактора.
После лечения пульпита

Болезненные ощущения после лечения пульпита могут быть вариантом нормы или следствием появления осложнений. Для того, чтобы дифференцировать эти состояния и определить, стоит ли незамедлительно обращаться к врачу, важно оценить характер боли, время, в течение которого она сохраняется, общее самочувствие.
Стоит отметить, что в большинстве случаев одним из важнейших этапов лечения пульпита является удаление пульпы или пучка зуба. Многие пациенты задаются вопросом: может ли болеть зуб после лечения пульпита таким методом? Несмотря на отсутствие «нерва» может наблюдаться боль, это — естественная реакция на вмешательство — удаление пульпы, обработку и пломбирование каналов корня. Важно знать, когда речь идет о норме, а когда боль спровоцирована осложнением.
Естественная боль после лечения пульпита
Почему болит зуб после лечения пульпита, если осложнений нет?

По окончании действия анестезии может появиться боль в области причинного зуба, и в норме такое состояние характеризуется следующими признаками:
- боль постепенно утихает — время может сохраняться неприятное ощущение определенной степени выраженности, но оно не усиливается;
- уже спустя 1–3 суток после процедуры боль заметно утихает;
- отсутствуют другие симптомы — кровотечение, выраженный отек и покраснение десны, повышение температуры тела, общая слабость.
Сколько болит зуб после лечения пульпита — спрогнозировать сложно, это зависит от индивидуальных особенностей, конкретного зуба и сложности корневой системы, наличия или отсутствия сопутствующих заболеваний. Нормой считается сохранение умеренных болезненных ощущений до 7 суток. Важно: при этом интенсивность боли становится меньше с течением времени.
Сложно говорить о норме, если наблюдаются такие «индикаторы» осложнений, как повышенная температура, отек, слишком сильная боль, в том числе нарастающая. Существует несколько возможных осложнений эндодонтического лечения пульпита.
Выведение пломбировочного материала за верхушку корня
Если после лечения пульпита болит зуб при надавливании, возможно, речь идет о выведении пломбировочного материала за пределы корня зуба, в прилежащие ткани, Интенсивность ощущений зависит от того, какое количество материала вышло за верхушку корня. Несмотря на то, что сегодня у врача есть широкие возможности контроля точности пломбирования каналов, а также использования качественных материалов, такое может произойти. Стоит отметить, что лечения призван предупредить развитие такого последствия — по окончании пломбирования должен быть выполнен снимок, на котором в случае перепломбирования врач сможет заметить излишки материала и выбрать тактику дальнейших действий. Перепломбировка или вывод пломбировочного материала за верхушку корня сам по себе не представляет особой угрозы.

Выход пломбировочного материала за верхушку корня способен вызвать длительные боли сразу после окончания действия анестетика и сохраняется в течение долгого времени — вплоть до нескольких месяцев. Это естественная реакция тканей на инородный материал. Выведение материала может быть связано со следующими причинами:
- сложности в определении длины каналов;
- некорректный подбор штифта из материалов для канала;
- отсутствие апикального упора и др.
Однако это — не единственно возможная сложность лечения, которая провоцирует боль.
Недостаточное пломбирование каналов
Обратная ситуация, при которой может болеть зуб после лечения пульпита — недостаточное заполнение корневых каналов, образование пустот у верхушки корня. В этом случае часто неприятные ощущения возникают не сразу, а по мере развития воспалительного процесса — это может произойти как через 1–2 недели, так и через больший отрезок времени.
Здесь болезненные ощущения связаны с размножением патогенных микроорганизмов в пустотах. Этот процесс приводит к одному из заболеваний:
- периодонтит — воспаление околокорневых тканей;
- киста верхушки корня зуба;
- гранулема.
В зависимости от индивидуальных особенностей организма боль может появиться сразу или дать о себе знать тогда, когда киста или гранулема достигли внушительных размеров. Интенсивность ее зачастую невелика, чаще наблюдаются незначительные боли при надкусывании после лечения пульпита, а при отсутствии механического воздействия на зуб дискомфорт отсутствует вовсе.
Не обработан один из корневых каналов
Это — одно из самых редких осложнений, поскольку перед началом эндодонтического лечения врач обязательно назначит . Она позволяет достоверно определить количество каналов, оценить их структуру. Но бывают случаи аномального расположения каналов корня или крайне малых их размеров, что делает их незамеченными на снимке.
Это приводит к следующей ситуации: врач удаляет пульпу в каждом канале, но один остается без внимания — воспаленная пульпа продолжает болеть, болезнетворные бактерии — размножаться. Такую боль трудно спутать с другими осложнениями — пациент попросту не получает облегчения после проведенного лечения, сохраняется болезненность, характерная для самого пульпита. Ощущения имеют пульсирующий характер, боль усиливается во время приема пищи, воздействия на зуб температур, становится нестерпимой в ночное время.
Такие же симптомы могут наблюдаться при неполном удалении пульпы в диагностированном канале. И в том, и в другом случае могут наблюдаться и другие признаки:
- головная боль, ощущения «отдают» в ухо, висок — в зависимости от конкретного зуба;
- повышение температуры тела;
- симптомы общего недомогания.
Большинство осложнений связаны со сложностью структуры каналов, и следующее — не исключение.
Отлом инструмента в корневом канале
После лечения пульпита может болеть зуб и в связи с отломом инструмента. Его часть остается в корневом канале, неприятные ощущения возникают сразу или через несколько дней после визита в стоматологический кабинет.
Характер боли может меняться в зависимости от размера отломка и других условий.

Стоит отметить, что такое осложнение встречается довольно редко. Это объясняется тем, что в хорошей стоматологической клинике используются современные качественные инструменты надежных производителей, обладающие достаточной прочностью. К тому же должны быть строго соблюдены правила их использования, в том числе кратность, усилия при воздействии и др. И, наконец, врач заметит наличие инородного тела в зубе на контрольном снимке, который назначит после выполнения лечения.
Перфорация корня
Перфорация — это создание искусственного отверстия корня. Как правило, в этом случае боль носит резкий, нестерпимый характер и дает о себе знать сразу после того, как перестанет действовать анестетик. Такое может произойти во время инструментальной обработки каналов — подготовки их к пломбированию.
Как и в большинстве остальных случаев, здесь не последнюю роль играет структура корневой системы. Узкие, искривленые каналы — распространенная причина перфорации. В этом случае инструмент движется не по ходу канала, а в стенку корня.
Если зуб после лечения пульпита болит по этой причине, симптом может сопровождаться кровотечением. К тому же некоторые пациенты отмечают боль даже при действующей анестезии — субъективно она воспринимается как ощущение укола в десну. Если после перфорации зуб был запломбирован, может иметь место выход пломбировочного материала за пределы корня. Сильная боль сохраняется до 3 недель, и основным осложнением этого явления является воспалительный процесс.
Травмирование десны
Это осложнение видно невооруженным глазом, поэтому о причинах боли после лечения пульпита гадать не приходится. Если в ходе лечения было повреждение целостности десневой ткани, она может быть отечной, наблюдается краснота, а боль локализуется именно на десне, а не в толще челюсти или зубе. В подавляющем большинстве случаев такой симптом наблюдается в течение нескольких дней, боль проходит самостоятельно.
Аллергия
Такое осложнение лечения пульпита проще дифференцировать — аллергическая реакция нередко сопровождается отечностью тканей. Если она является следствием выведения материала за пределы канала корня, может быть отечность десны вокруг вылеченного зуба. В некоторых случаях он распространяется и на другие области — щеку, губу, в зависимости от конкретного зуба.
При надавливании боль становится сильнее, ее сложно купировать обезболивающими средствами, а со временем она лишь усиливается.
Что делать?
Что делать, если после лечения пульпита болит зуб?
Самой важной рекомендацией при подозрении на осложнение после лечения пульпита является повторный визит к врачу. Если это невозможно, следует обратиться к другому специалисту и объяснить ситуацию.
Если посетить клинику незамедлительно не представляется возможным, можно воспользоваться обезболивающим средством — отдать предпочтение тому, которое вы уже принимали, на которые не наблюдалось негативных реакций. Однако лучше постараться проконсультироваться со специалистом если не лично, то по телефону.
Как быстро утихнет боль в каждом случае — точно сказать сложно. Однако в среднем после посещения стоматолога облегчение наступает довольно быстро:
- При выведении пломбировочного материала за верхушку корня: визит к врачу позволит специалисту удалить излишки материала, и уже через 2–3 дня дискомфортные ощущения утихнут.
- При недостаточном пломбировании: врач выберет тактику дальнейшего лечения, вполне возможно, что понадобится несколько визитов для устранения воспалительного процесса — при больших размеры кисты или гранулемы требуется в том числе хирургическое лечение. Это осложнение требует перепломбирования, чтобы не допустить повторных осложнений.
- При сохранной пульпе или ее части: врач удалит остатки пульпы и повторит манипуляции, которые потребовались для лечения пульпита. Боль в этом случае проходит через несколько дней после выполнения всех мер.
- При отломке инструмента: врач выполнит и если наличие обломка инструмента подтвердится, выполнит его извлечение. В редких случаях проводится резекция верхушки корня.
- При перфорации: стоматолог проведет обработку каналов, не затрагивая отверстия. С помощью современных костнопластических материалов он закроет его, что позволит сохранить зуб. Если имеет место гнойный процесс, потребуется несколько посещений для устранения воспаления.
- При травме десны: обращение к врачу позволит получить рекомендации относительно антисептических и заживляющих средств для обработки в домашних условиях. Облегчение наступает в среднем уже через 1–3 дня.
- При аллергической реакции: обязательно потребуется перепломбирование каналов корня с использованием других материалов. Врач выполнит необходимые манипуляции, а также назначит противоотечные препараты, которые быстро устранят неприятные симптомы.
Что не делать?
Если после лечения болит зуб при надавливании или отсутствии механического воздействия, ни в коем случае не стоит прибегать к таким народным средствам, как прогревание, горячие компрессы, грелки — если имеет место воспалительный процесс, это может сильно ухудшить состояние. При аллергических реакциях тепло также усилит отечность.
Не рекомендуется использовать и народные средства для полоскания, которые могут вызвать ожог слизистой оболочки — йод, настойки на спирту или водке, жидкости с соком «жгучих» растений и проч. Даже при отсутствии повреждения десны такие меры могут усугубить ситуацию.
Бесконтрольно принимать различные обезболивающие препараты также не стоит — , к врачу обратиться необходимо в любом случае, а действие анальгетиков не позволит оценить клинической картины в полной мере. — это может быть опасно для здоровья.
Важно при первой же возможности посетить врача и выполнить все необходимые процедуры, чтобы исключить неприятные последствия и улучшить состояние.
Почему нельзя держать мышьяк дольше нормы?
Зачем в зуб кладут мышьяк – показания к лечению. Что делать, если после установки мышьяковой пасты болит зуб? Сколько ходят с лекарством в зубе? Осложнения, если передержать мышьяк.
Сравнение 17
видов имплантов
- Когда применяют мышьяковую пасту
- Как закладывают мышьяк в зуб
- Осложнения, если передержать лекарство
Можно ли мышьяк класть в зуб?
Мышьяк — это химический элемент, который относится к иммунотоксичным веществам, то есть к ядам. Он нарушает обмен селена, серы и фосфора в тканях, что приводит к нехватке кислорода, гипоксии и в результате к гибели клеток.
В стоматологии применяют не чистый мышьяк, а пасту с ангидридом мышьяковистой кислоты в комбинации с различными анестезирующими и антисептическими компонентами. Далее под мышьяком мы будем подразумевать именно пасту, а не чистый химический элемент.
Впервые токсин использовали для стоматологического лечения в 1836 году. Сейчас методы терапии существенно изменились, но в некоторых случаях стоматологи до сих пор применяют кислоту.
В статье Stom-Firms.ru мы расскажем, зачем в зуб закладывают мышьяк при лечении. Опишем, как и на сколько его кладут, а также перечислим осложнения, которые могут возникнуть.
Показания и противопоказания к применению мышьяка
Мышьяковистую кислоту используют для девитализации, то есть умерщвления пульпы зуба, чтобы потом ее частично или полностью удалить. До развития анестезии это был единственный способ, которым можно было относительно безболезненно удалить зуб, вылечить пульпит и некоторые другие стоматологические заболевания.
Сейчас пульпу удаляют под местной анестезией и с применением препаратов без мышьяка. Но есть показания, по которым его ставят до сих пор. К ним относятся:
- Острый диффузный или хронический фиброзный пульпит;
- Хронический гипертрофический пульпит в зубах с непроходимыми и искривленными каналами;
- Аллергия на местные анестетики;
- Тяжелое общее состояние, например, после инфаркта или инсульта;
- Невозможность широко открыть рот из-за того, что свело нижнюю челюсть.
Стоматологи подчеркивают, что мышьяк не альтернатива удалению пульпы с анестезией. Токсин используют как крайнюю меру, когда у пациента есть к нему показания.
Мышьяк нельзя класть в зубную полость при:
- Аллергии на компоненты пасты;
- Беременности и лактации;
- Повышенном глазном давлении;
- Заболеваниях мочевыделительной системы;
- Несформировавшихся корнях.
В детской стоматологии мышьяк нельзя класть детям до 1,5 лет. Но сегодня для лечения пульпита у ребенка пасту с мышьяковистой кислотой практически не используют. Девитализацию пульпы проводят другими препаратами.
Как кладут мышьяк в зуб
В зависимости от возраста больного, состояния пульпы и размера зуба врач определяет, сколько нужно пасты. Обычно ее количество варьируется в пределах от 0,0002 до 0,0004 мг.
Опишем этапы процедуры:
- Стоматолог экскаватором удаляет из кариозной полости остатки пищи, пораженные ткани и истонченный дентин;
- На рог пульпы кладет пасту в форме шарика и накрывает повязкой;
- Герметично закрывает полость временной пломбой.
Иногда врачи закладывают пасту на невскрытую пульпу. Тогда после процедуры зуб может сильно болеть, особенно при надавливании, потому что возникает отек и повышается давление в тканях.
Обычно взрослым в однокоренные зубы мышьяк кладут на 24 часа, в многоканальные — на 2 дня, но этот период может увеличиться до 6 суток в зависимости от производителя и марки препарата. Затем пациент вновь приходит на прием, и ему лечат пульпит традиционным способом: убирают временную пломбу, препарируют полость, удаляют или ампутируют пульпу, обрабатывают и пломбируют каналы.





