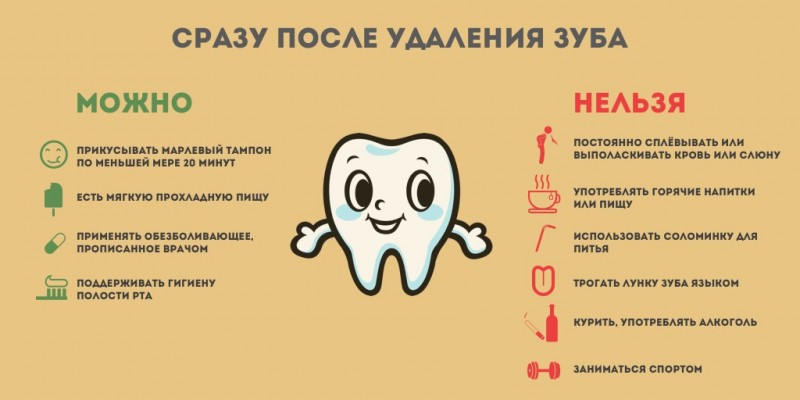
Состояние десны после удаления зуба
- Проведение процедуры
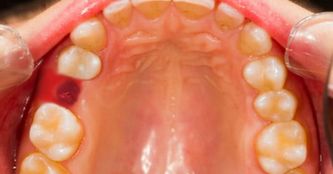
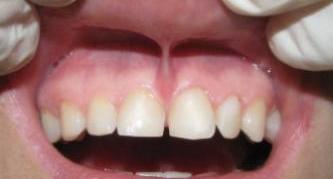
- Состояние десны
- День после процедуры
- Через три дня
- С четвертого по восьмой день
- Через 2–3 месяца и далее
- Процесс заживления десны
- Возможные осложнения
- Рекомендации после удаления зуба
Проведение процедуры
Процедура удаления зуба проводится с применением эффективных, современных обезболивающих препаратов, поэтому болезненных ощущений во время самой операции, как правило, не возникает.
Операция начинается сразу после того, как подействует анестезия. Чтобы ослабить поддерживающую зуб связку, используется скальпель.
Если процедура была травматичной, или края раны слишком сильно расширены, хирург-стоматолог может использовать наложение саморассасывающихся швов. Но чаще всего рана просто закрывается марлевым тампоном со специальным кровоостанавливающим средством. Чтобы прекратить кровотечение, нужно несильно, но плотно прижимать тампон к ранке сомкнутыми челюстями. По истечении 20 минут марлю можно выплюнуть.
Состояние десны
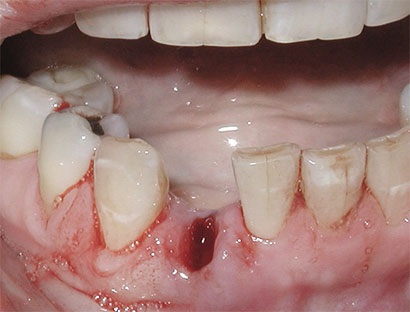 Боль в десне может возникнуть после окончания действия анестезирующего препарата, то есть спустя 3-4 часа. После процедуры часто беспокоят пациента возвращение болезненных ощущений, выделение сукровицы (на протяжении 4–6 часов . После операции рана выглядит довольно устрашающе, особенно, если производилось удаление зуба мудрости.
Боль в десне может возникнуть после окончания действия анестезирующего препарата, то есть спустя 3-4 часа. После процедуры часто беспокоят пациента возвращение болезненных ощущений, выделение сукровицы (на протяжении 4–6 часов . После операции рана выглядит довольно устрашающе, особенно, если производилось удаление зуба мудрости.
При отсутствии патологии процесс заживления происходит в несколько этапов.
День после процедуры
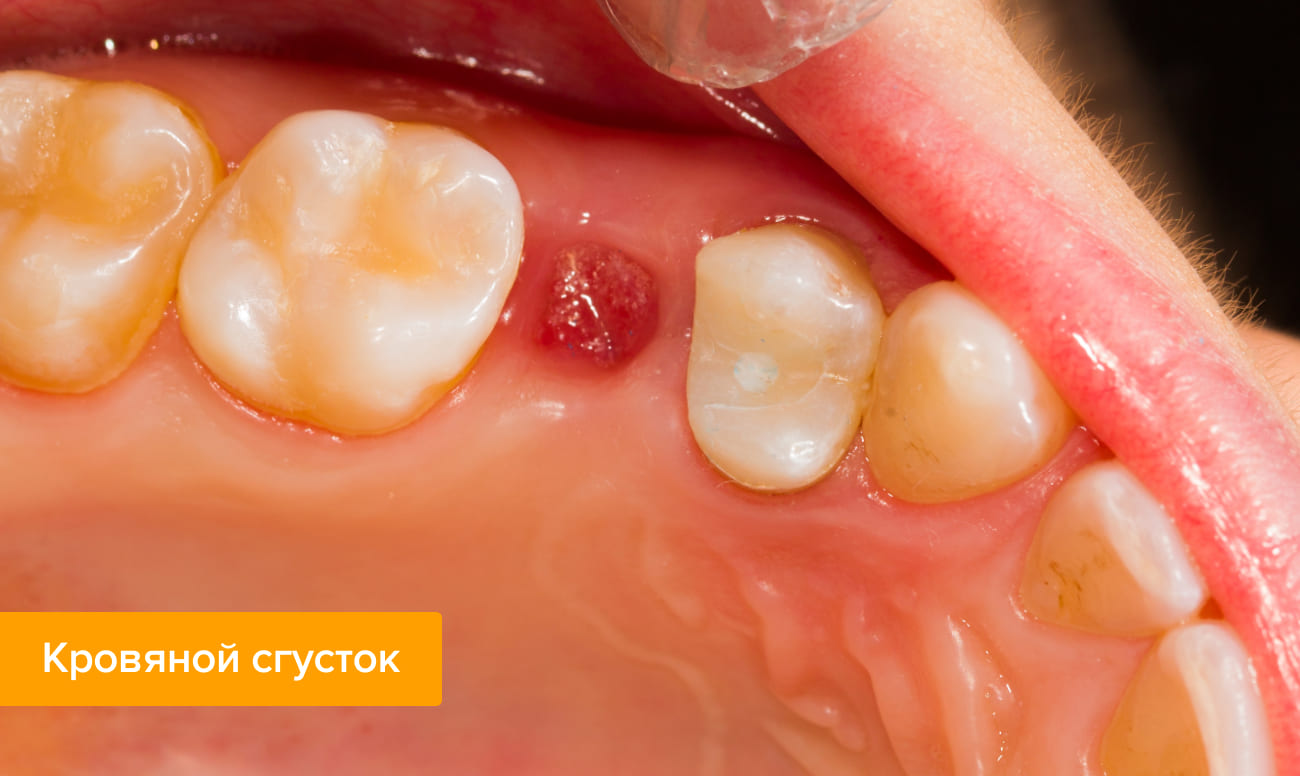
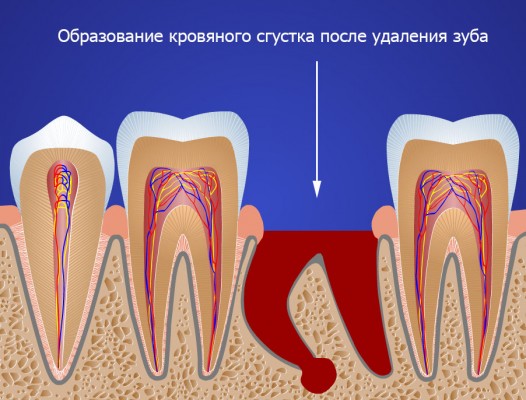
На начальном этапе лунка, оставшаяся на месте вырванного зуба, заполнена алым сгустком крови. Удалять его не рекомендуется, так как он выполняет несколько функций:
- защищает рану от инфекций;
- устраняет кровотечение из сосудов;
- способствует формированию новой ткани, которая будет заполнять пустое место.
Чтобы избежать разрушения кровяного сгустка рекомендуется отказаться от чистки зубов в день проведения операции. Курение сопровождается вдыханием дыма, вследствие которого создается отрицательное давление в ротовой полости. Это может способствовать вытягиванию сгустка из лунки. Не рекомендуется сморкаться, сплевывать. Полоскание рта также следует исключить, можно просто набирать в рот раствор и держать некоторое время без полощущих движений. Аккуратное полоскание может быть показано только при наличии воспалительных и гнойных процессов.
Через три дня
Кровяной сгусток начинает видоизменяться, уплотняться. На нем возникают серые и белые полоски фибрина, после чего начинается формирование новой ткани десны. Болезненные ощущения все еще могут иметь место. Но они гораздо слабее, имеют тянущий характер. Пациента может беспокоить неприятный запах изо рта. Это считается нормальным явлением и объясняется образованием кровяного тромба. Вынужденное отсутствие чистки зубов также приводит к образованию бактерий и появлению неприятного запаха.
Для полоскания ротовой полости обязательно нужно применять специальные растворы, которые порекомендует врач. Появление боли от прикосновения к десне, усиление болевых ощущений во время приема пищи служит сигналом о необходимости повторного посещения кабинета стоматолога. Если ткани краев лунки приобрели красный оттенок, также стоит незамедлительно проконсультироваться со специалистом.
С четвертого по восьмой день
Десна больше не болит, выделения крови отсутствуют, отечность проходит. В средней части лунки наблюдается желтовато-серая масса, окруженная розовыми участками новой ткани десны. На этом этапе можно полоскать рот, как обычно. Спустя неделю десна выглядит уже почти полностью розовой. Начинается процесс формирования костной ткани на месте удаленного зуба. Выделения из лунки, температура, болезненные ощущения – отсутствуют полностью.
Через 2–3 месяца и далее
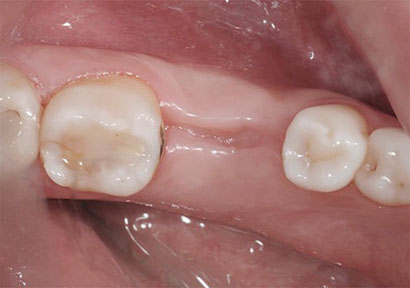 Десна постепенно затвердевает, оставшееся от зуба пространство заполняется созревающей костной тканью. К началу 4-го месяца десна костная ткань заканчивает свое формирование. Десну можно назвать полностью зажившей.
Десна постепенно затвердевает, оставшееся от зуба пространство заполняется созревающей костной тканью. К началу 4-го месяца десна костная ткань заканчивает свое формирование. Десну можно назвать полностью зажившей.
Если заживление раны происходило с нагноением, то затягивание раны может продлится до полугода.
Процесс заживления десны
Скорость заживления десны зависит от нескольких факторов:
- индивидуальные особенности иммунитета пациента;
- успешность проведенной операции;
- место расположения удаленного зуба.
Если зуб находится в труднодоступном месте, имеет кривые корни или его коронка была значительно разрушена, то процедура удаления усложняется. Во время манипуляций зуб может начать крошиться, оставляя осколки в десне. В таком случае требуется разрезание ткани десны, отслоение ее от кости, удаление зуба по частям, использование бормашины. Эти травмирующие процедуры продлевают срок заживления десны после операции.
Небольшое отекание десны считается нормальным. Может немного подняться температура (вследствие реакции иммунитета). Обычно отек спадает в течение трех дней.
Заметное опухание десны наблюдается также и после ее разрезания. Такой отек проходит примерно за одну неделю.
Возможные осложнения
Сигналами для тревоги следует считать увеличение щеки, дальнейшее распространение отека, стойкое повышение температуры, усиление боли, тошноту, слабость. При нарушении процесса заживления возможно возникновение следующих осложнений:
- Образованиекисты. Она представляет собой фиброзное новообразование, заполненное жидкостью.
- Флюс. Образуется после проникновения инфекции в лунку, а затем в надкостницу. Возникшее воспаление характеризуется сильным отеканием щеки со стороны больной десны. Возникает сильная боль, покраснение десны. Образование флюса требует немедленного обращения к врачу. Поэтому необходимо тщательно оберегать место удаленного зуба от возможного инфицирования.
- Альвеолит. Это осложнение, возникающее при воспалительном процессе лунки в челюстной кости. Инфекция проникает вследствие нарушения целостности защитного кровяного сгустка. Начало заболевания характеризуется воспалением наружных слоев лунки, распространяющимся в глубокие слои кости. Альвеолит сопровождается ноющими болями во время принятия пищи, отеком и покраснением десны. Ощущается гнилостный запах изо рта. Пациент чувствует озноб, головную боль, повышенную температуру. Возникновение заболевания наиболее часто происходит при экстракции коренных зубов, расположенных на нижней челюсти. Необходимо вовремя получить врачебную помощь во избежание распространения инфекции на другие органы. Одним из опасных осложнений заболевания является остеомиелит.
Удаление зубов мудрости является более сложной процедурой, поэтому после операции нередко возникает воспаление десен. В то же время, изменение цвета или отекание десны не должны вызывать беспокойство у пациента. Нередко после операции возникают трудности с открыванием и закрыванием рта. Это является следствием хирургического вмешательства. Чтобы добраться до труднодоступного места, врач просит пациента максимально широко открыть рот. Оказываемое давление на ткани приводит к их отеку. На 3-й день обычно дискомфорт полностью проходит. Появление гнойного содержимого в лунке, повышение температуры, острая боль, обильное кровотечение – все эти признаки требуют немедленного обращения к стоматологу.
Рекомендации после удаления зуба

- нужно отказаться от слишком горячей, острой пищи, раздражающей ткани десны;
- в первые дни нужно старательно избегать повреждения сгустка; необходимо предельно осторожно соблюдать гигиену ротовой полости;
- около 3-х часов после процедуры экстракции зуба нужно воздержаться от еды;
- в последующие три дня нужно питаться только мягкой пищей, без употребления сладкого, алкоголя, горячих напитков;
- в первый день после процедуры рекомендуется спать на высокой подушке;
- в течение недели рекомендуется исключить посещение сауны, солярия, загорания на пляже, снизить физические нагрузки;
- в первый день запрещается проводить чистку зубов во избежание повреждения кровяного сгустка;
- запрещается пытаться ковырять сгусток пальцем, зубочисткой или языком;
- на область операции нужно накладывать 20-минутный холодный компресс, через каждые 2 часа;
- рекомендуется использовать ротовые ванночки, а затем полоскания антисептическими средствами.
Послеоперационный период требует внимательного отношения к состоянию здоровья пациента. Возникшее вследствие пренебрежения правилами осложнение потребует намного большего времени, средств и усилий для заживления раны.
Белый налет в лунке после удаления зуба
Содержание:
- Когда белый налет — это норма
- Когда белый налет — предвестник заболевания
- Почему случаются осложнения после удаления зуба
- Как распознать проблему
- Диагностические мероприятия
- Лечение альвеолита
 После удаления зуба важно наблюдать за состоянием слизистой. Очень часто в зоне экстракции появляется белый налет. Он пугает пациентов, так как кажется им чем-то странным, некоторым напоминает скопление гнойных масс.
После удаления зуба важно наблюдать за состоянием слизистой. Очень часто в зоне экстракции появляется белый налет. Он пугает пациентов, так как кажется им чем-то странным, некоторым напоминает скопление гнойных масс.
Следует отметить, белый налет в лунке после удаления зуба может быть как вариантом нормы, так и осложнением. В первом случае речь идет об естественной регенерации, во втором — об альвеолите.
Когда белый налет — это норма
Природой так задумано, что поврежденные ткани должны быть защищены от проникновения инфекционных агентов. Именно поэтому после удаления зуба в лунке образуется сгусток и белый налет. Последний представляет собой ни что иное, как фибрин — белок, нужный для свертывания крови. Он защищает раневую поверхность от инфекции и не позволяет распространяться воспалительному процессу.
Сначала белая пленочка кажется совсем тонкой, но постепенно она преобразуется в костную ткань. Некоторые даже принимают налет за остатки еды и пытаются извлечь его языком или с помощью посторонних предметов. Делать это ни в коем случае нельзя. Если рана заживает по плану, нет сильной болевой симптоматики, беспокоиться и трогать ее не нужно. Это может привести к осложнениям.
Итак, фибрин в виде белесого налета нужен, чтобы:
- ранка быстро зажила;
- в лунку не проникала инфекция;
- мягкие ткани не воспалились.
Если у пациента возникнут вопросы, касающиеся белого сгусточка на поверхности поврежденной десны, ему следует проконсультироваться со стоматологом. Самостоятельно предпринимать ничего не нужно.
Когда белый налет — предвестник заболевания
Бывает и так, что белесый налет свидетельствует в пользу развития альвеолита после удаления зуба. Это значит, что зубная лунка инфицировалась. При этом состоянии пациента беспокоят:
- сильная боль в области удаленной единицы;
- повышенная температура тела;
- слабость, понижение работоспособности;
- увеличение подчелюстных лимфатических узлов;
- головные боли;
- неприятный гнилостной запах изо рта и такой же привкус во рту.
При этих симптомах нужно как можно скорее записаться на прием в стоматологическую клинику.
Почему случаются осложнения после удаления зуба
Самая частая причина развития осложнения — несоблюдение пациентом врачебных назначений. В норме лунка должна зажить за несколько дней. Она не должна болеть долгое время. В результате того, что кровяной сгусток ее закрывает, она надежно защищена от вирусов, остатков пищи.
Бывает так, что человек активно полощет рану или постоянно трогает ее языком, пальцами, пытается снять светлый налет. Тогда сгусток смещается или вообще не формируется до конца, ткани инфицируются — развивается альвеолит.
Привести к заболеванию могут и невылеченные соседние зубы (именно поэтому перед удалением нужно вылечить все кариозные «дупла»), несоблюдение правил гигиены ротовой полости. Если правильно подготовиться к экстракции и соблюдать все назначения лечащего врача, риск развития альвеолита после удаления будет минимальным.
Как распознать проблему
 Как понять, что белый налет сигнализирует о проблеме? Если десна заживает хорошо, то уже через 2-3 дня после хирургического вмешательства болевые ощущения становятся совсем слабыми, мало ощутимыми. Ранка закрывается плотным сгустком и практически не беспокоит человека.
Как понять, что белый налет сигнализирует о проблеме? Если десна заживает хорошо, то уже через 2-3 дня после хирургического вмешательства болевые ощущения становятся совсем слабыми, мало ощутимыми. Ранка закрывается плотным сгустком и практически не беспокоит человека.
При развитии альвеолита на 3-5 сутки боль, наоборот, усиливается. Она пульсирующая. Может становиться нестерпимой. Иногда иррадиирует на всю половину лица. Температура тела повышается, лимфоузлы увеличиваются, снижается аппетит, слюноотделение становится более сильным. Может также опухать лицо.
В такой ситуации оставаться дома опасно — воспаление может перейти на глубокие ткани челюсти. Нужно незамедлительно идти в клинику стоматологии.
Диагностические мероприятия
Чтобы определить природу белой пленки после удаления зуба, врачу достаточно просто на нее посмотреть. Основные симптомы альвеолита:
- боль, усилившаяся на 3-5 день после экстракции;
- затянувшийся процесс регенерации;
- отек десны.
Чтобы подтвердить предварительный диагноз, проводится радиовизиография или рентгенография области удаленной единицы.
Лечение альвеолита
Если возник альвеолит после удаления зуба, нужно пройти стоматологическое лечение, направленное на:
- устранение инфекционного очага;
- предотвращение возникновения возможных осложнений;
- сохранения целостности остального зубного ряда.
Сначала стоматолог очищает лунку и промывает ее. Важно вымыть из нее все гнойные массы и омертвевшие ткани. С этой целью хорошо справляются антисептики, перекись водорода.
Для уменьшения болезненной симптоматики, которая лишает пациента возможности полноценно отдыхать, работать применяются анальгетики. Лучше использовать их путем наложения аппликаций. Компрессы меняют каждые полчаса. Допустим и прием препаратов пероральным путем, то есть в виде обезболивающих и противовоспалительных таблеток.
Если у больного выявлены сопутствующие заболевания, понижен иммунитет, врач может принять решение о назначении антибиотиков. Они быстро снимают воспаление и форсируют заживление поврежденных тканей.
При своевременном обращении за квалифицированной стоматологической помощью прогноз при альвеолите благоприятный. Уже через 3-5 дней симптоматика начинает стихать, самочувствие человека улучшается. Остаточные луночные боли могут беспокоить еще 2-3 недели, но они не представляют собой угрозы.
Альвеолит после удаления зуба: лечение
Из этой статьи Вы узнаете:
- почему болит лунка после удаления зуба,
- что такое альвеолит: фото и видео,
- как проводится лечение альвеолита.
Статья написана хирургом-стоматологом со стажем более 19 лет.
Альвеолит является классическим осложнением, возникающим после удаления зуба, и заключается в развитии воспаления лунки удаленного зуба. Часто альвеолит называют также термином «сухая лунка» (это связано с тем, что происходит обнажение альвеолярной кости в глубине лунки, вследствие потери кровяного сгустка).
В среднем альвеолит после удаления зуба развивается в 3-5% случаев, но это касается зубов любой локализации за исключением зубов мудрости. При удалении последних альвеолит возникает уже в 25-30% случаев, что связано с большей сложностью и травматичностью процесса удаления.
Сухая лунка после удаления зуба: фото



О том, как должно выглядеть нормальное заживление лунки (на разных сроках с момента удаления) – вы можете увидеть на фото в статье:
→ «Как должна выглядеть лунка после удаления зуба»
Альвеолит после удаления зуба: симптомы
Что касается общих симптомов, то поскольку альвеолит не является острым воспалительным процессом – при нем обычно не возникает лихорадки или воспаления подчелюстных лимфоузлов. Однако при его длительном течении пациенты часто ощущают слабость, быструю утомляемость, а может подниматься температура (но не выше 37,5 градусов).
-
Жалобы пациентов –
на ноющие или пульсирующие боли в области лунки удаленного зуба (различной выраженности – от умеренной до тяжелой). Иногда луночковые боли могут также распространяться и на другие области головы и шеи.
При развитии альвеолита боль возникает обычно на 2-4 день с момента удаления, и может продолжаться от 10 до 40 дней – в случае отсутствия квалифицированного лечения. Иногда боли бывают настолько сильными, что не спасают даже очень сильные анальгетики. Кроме того, практически все пациенты отмечают неприятный запах изо рта, неприятный вкус во рту.
-
При визуальном осмотре лунки –
вы можете увидеть пустую лунку, в которой отсутствует кровяной сгусток (в этом случае альвеолярная кость в глубине лунки будет обнажена). Либо лунка может быть полностью или частично заполнена пищевыми остатками или некротическим распадом кровяного сгустка.
Кстати, если альвеолярная кость обнажена, то она обычно крайне болезненна при дотрагивании, а также при контакте с холодной или горячей водой. В некоторых случаях края слизистой оболочки настолько близко сходятся друг к другу над лункой, что совершенно не видно, что происходит в ее глубине. Но при промывании такой лунки из шприца антисептиком – жидкость будет мутной, с большим количеством пищевых остатков.
Сухая лунка после удаления зуба мудрости –
Альвеолит после удаления зуба мудрости может в дополнение иметь еще несколько симптомов (к вышеперечисленным). Речь идет о затрудненном открывании рта или болезненном глотании (24stoma.ru). Также из-за того, что лунка 8-го зуба находится обычно в глубине мягких тканей – там чаще развивается гноетечение из лунки (см.видео 2).
Альвеолит: видео
На видео 1 ниже вы можете увидеть, что в лунке нет кровяного сгустка, там обнажена кость, а также в глубине лунка заполнена пищевыми остатками. А на видео 2 – альвеолит нижних зубов мудрости, когда пациент нажимает пальцем на десну в области 7-8 зубов, а из лунок идет обильное гнойное отделяемое.
Сухая лунка после удаления зуба: причины
Существует много причин, из-за которых развивается альвеолит. Он может возникнуть и по вине врача, и по вине пациента, и по не зависящим ни от кого причинам. Если говорить об ответственности пациента, то альвеолит может возникнуть при –
- плохой гигиене полости рта,
- наличии невылеченных кариозных зубов,
- из-за курения после удаления,
- при игнорировании рекомендаций врача,
- если вы сильно полоскали рот и просто выполоскали кровяной сгусток из лунки.
Также альвеолит может возникать у женщин из-за повышенного содержания эстрогена в крови в период менструального цикла или в результате приема оральных контрацептивов (противозачаточных таблеток). Большая концентрация эстрогена приводит к фибринолизу кровяного сгустка в лунке, т.е. к деградации и разрушению сгустка.
Именно по причине фибринолиза разрушается кровяной сгусток и при плохой гигиене полости рта, и при наличии кариозных зубов. Дело в том, что патогенные бактерии, обитающие в большом количестве в составе зубных отложений и в кариозных дефектах – выделяют токсины, которые также как и эстрогены приводят к фибринолизу сгустка крови в лунке.
Когда альвеолит возникает по вине врача –
- Если доктор оставил в лунке осколок зуба, осколки кости, малоподвижные фрагменты костной ткани, которые приводят к травмированию сгустка крови и его разрушению.
- Большая доза вазоконстриктора в анестетике –
альвеолит может возникнуть, если во время анестезии врач ввел большой объем анестетика с высоким содержанием вазоконстриктора (например, адреналина). Слишком большое количество последнего приведет к тому, что лунка просто не заполнится кровью после извлечения зуба. Если это произошло, хирург должен поскоблить костные стенки инструментом и вызвать луночковое кровотечение.
 Если врач оставил в лунке кисту/грануляции –
Если врач оставил в лунке кисту/грануляции –
при удалении зуба с диагнозом «периодонтит» врач должен обязательно выскоблить кисту или грануляции (рис.10), которые могли не выйти вместе с зубом, а остаться в глубине лунки. Если врач не сделал ревизию лунки после извлечения корня зуба и оставил кисту в лунке – произойдет нагноение кровяного сгустка.
- Из-за большой травмы кости во время удаления –
как правило это происходит в двух случаях: во-первых, когда врач выпиливает кость бормашиной, не используя водяного охлаждения кости вообще (или при недостаточном ее охлаждении). Перегрев кости приводит к ее некрозу и запуску процесса разрушения сгустка.Во-вторых – многие врачи пытаются по 1-2 часа удалить зуб (используя только щипцы и элеваторы), что наносят этими инструментами такую травму кости, что альвеолит просто обязан развиться. Опытный врач, видя сложный зуб, иногда сразу распилит коронку на несколько частей и уберет зуб по фрагментам (затратив на это всего 15-25 минут), и снизит этим нанесенную кости травму.
- Если после сложного удаления или удаления на фоне гнойного воспаления доктором не были назначены антибиотики, которые в этих случаях считаются обязательными.
Выводы : таким образом основными причинами разрушения (фибринолиза) кровяного сгустка являются – патогенные бактерии, излишняя механическая травма кости, эстрогены. Причины другого характера: курение, выпадение сгустка во время полоскания полости рта, и то, что лунка не заполнилась кровью после извлечения зуба. Существуют и не зависящие ни от пациента, ни от врача причины, например, если зуб удаляется на фоне острого гнойного воспаления – в этом случае глупо обвинять врача в развитии альвеолита.
Лечение альвеолита –
Если в лунке развивается альвеолит после удаления зуба лечение на первом этапе должно проводиться только у хирурга-стоматолога. Это связано с тем, что лунка может быть заполнена некротическим распадом кровяного сгустка, там могут быть малоподвижные фрагменты и осколки кости или зуба. Поэтому главная задача врача на этом этапе – выскоблить все это из лунки. Понятно, что ни у какого пациента сделать это самостоятельно – не получится.
Антисептические полоскания и антибиотики (без проведения чистки лунки) – могут только временно ослабить симптомы воспаления, но не привести к заживлению лунки. А вот на более позднем этапе, когда воспаление в лунке стихнет – пациенты уже смогут самостоятельно обрабатывать лунку специальными эпителизирующими средствами, чтобы ускорить ее заживление.
Таким образом, основным методом лечения будет кюретаж лунки, но существует также и второй методика – путем создания вторичного кровяного сгустка в лунке удаленного зуба. Подробнее о данных методах…
1. Кюретаж лунки зуба при альвеолите –
- Под анестезией удаляется нагноившийся кровяной сгусток, пищевые остатки, некротический налет со стенок лунки. Без удаления некротического налета и распада кровяного сгустка (содержащих огромное количество инфекции) – любое лечение будет бесполезным.
- Лунка промывается антисептиками, просушивается, после чего она заполняется антисептическим средством (йодоформной турундой). Обычно каждые 4-5 дней турунду необходимо менять, т.е. вам придется сходить к врачу не меньше 3 раз.
- Врач назначит вам антибиотики, антисептические ванночки, а также обезболивающие препараты – при необходимости.
Назначения врача после кюретажа лунки зуба –
- Анальгетики на основе НПВС (от болей),
- 0,12-0,2% раствор Хлоргексидина для антисептических полосканий (2-3 раза в день по 1 минуте),
- Антибиотики: обычно назначаются либо таблетки Амоксиклав 625 мг (2 раза в день 5-7 дней), либо Юнидокс-солютаб 100 мг (2 раза в день 5-7 дней). Эти антибиотики по-лучше, но не дешевые. Из недорогих – капсулы Линкомицина 0,25 (по 2 капсулы 3 раза в день), но учтите, что после этого антибиотика проблемы с желудком и кишечником развиваются чаще.
2. Метод создания вторичного кровяного сгустка –
Однако, существует 2 ситуации, при которых можно применить другой метод лечения. Этот метод подразумевает создание вторичного кровяного сгустка в лунке и, соответственно, в случае успеха лунка будет заживет гораздо скорее, чем после постоянного закладывания в нее йодоформных турунд в течение 2-3 недель. Использовать этот метод предпочтительно только в двух следующих ситуациях…
Во-первых – когда вы обратились к врачу сразу же после того как, например, вы выполоскали сгусток из лунки или он выпал сам (т.е. когда лунка еще не заполнена инфекцией и пищевыми остатками, а также в ней нет некротического распада сгустка или гноетечения). Во-вторых – когда у пациента наблюдается вялотекущий альвеолит в течение уже длинного промежутка времени, и лунка заполнена воспалительными грануляциями.
Как проводится эта методика –
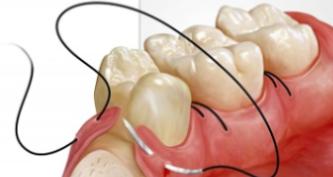
если лунка пустая, то под анестезией костные стенки лунки выскабливаются кюретажной ложкой, чтобы создать кровотечение и лунка заполнилась кровью (видео 3). Если же лунка заполнена грануляциями, то их тщательно выскабливают, т.е. делают тот же кюретаж (видео 4). Далее в обоих случаях после того как лунка заполняется кровью – в глубь лунки кладется противовоспалительное лекарство (Альвожель), а на слизистую накладывается несколько швов, чтобы сблизить края раны. Сразу же назначаются антибиотики.
Кюретаж для создания вторичного кровяного сгустка: видео 3-4
Резюме : т.е. и при первом, и при втором методах одинаково проводится кюретаж лунки, но в первом случае лунка заживает медленно под йодоформными турундами, а во втором случае – в лунке во второй раз формируется сгусток крови, и лунка заживает, как и должна это делать в обычных условиях.
Что можно сделать дома –
После стихания острых симптомов воспаления надобность в антисептических турундах внутри лунки отсутствует, т.к. они не помогают ране быстрее зажить (эпителизироваться). На этом этапе лучшим методом лечения будет заполнение лунки специальной Дентальной адгезивной пастой (Солкосерил). Этот препарат обладает просто отличным обезболивающим эффектом (через 2-3 часа боли практически прекратятся, а через 1-2 дня пройдут полностью), а также во много раз ускоряет заживление.
 Схема использования –
Схема использования –
в промытую антисептиком и слегка подсушенную сухим марлевым тампоном лунку – вносится эта паста (полностью заполняя лунку). Паста отлично фиксируется в лунке, не выпадает из нее. Убирать пасту из лунки не нужно, т.к. она сама медленно рассасывается, уступая место растущим тканям десны. Единственно, что может потребоваться – периодически докладывать ее в лунку.
Как промыть лунку от пищевых остатков –
В некоторых ситуациях (когда выпала турунда из лунки, и нет возможности обратиться сразу к врачу) – может возникнуть необходимость в промывании лунки. Ведь после каждого приема пищи лунка будет забиваться пищевыми остатками, которые вызовут новое воспаление. Полоскание тут помочь не сможет, но можно легко промыть лунку при помощи шприца.
Важно : у шприца с самого начала обязательно нужно скусить острый край иглы! Далее немного изогните иглу, и наполните 5,0 мл шприц раствором Хлоргексидина 0,12-0,2% (он продается готовым в каждой аптеке за 20-30 рублей). Плотно прикрутите иглу, чтобы она не слетела при нажатии на поршень шприца! Поместите тупой конец скушенной иглы в верхнюю часть лунки (не вводите слишком глубоко, чтобы не травмировать ткани), и под напором промойте лунку. Если это необходимо – делайте это после каждого приема пищи.
В принципе, после этого лунку можно подсушить марлевым тампоном и обработать Солкосерилом. Надеемся, что наша статья на тему: Альвеолит после удаления зуба симптомы, лечение – оказалась Вам полезной!
Источники:
1. Высшее проф. образование автора по хирургической стоматологии,
2. На основе личного опыта работы хирургом-стоматологом,
3. National Library of Medicine (USA),
4. «Амбулаторная хирургическая стоматология» (Безруков В.),
5. «Пропедевтика хирургической стоматологии» (Соловьев М.).
Белый налет на десне после удаления зуба
Удаление зуба — процедура, вызывающая у пациента тревогу, а после — пристальное внимание к появившейся в десне лунке. Человек, проводя самостоятельный осмотр ротовой полости, может заметить белый налет после удаления зуба. Но беспокоиться и пытаться удалить его не нужно —это естественный этап заживления ранки. Расскажем, почему важно сохранить налет на десне.
Содержание статьи
- Что такое белый налет на ранке после удаления зуба
- Почему не нужно снимать белый налет после удаления зуба
- Как не повредить белый налет после удаления зуба мудрости
- Когда белый налет на ране после удаления зуба требует осмотра у врача
- Заживление десны
Удаление зуба — процесс травмирующий десну. После излечения больного зуба разрываются нервы, связки и мелкие кровеносные сосуды, что вызывает кровотечение. Это естественный процесс — кровь не позволяет попасть патогенным организмам в кровеносную систему, вымывая их. А затем, свернувшись, образует барьер между незащищенными тканями и бактериями. После удаления зуба белый налет на десне — это не гной, а еще один этап защиты и восстановления организма.
При удалении зуба пациент должен быть готов:
➢ к умеренному кровотечению, которое может длиться некоторое время;
➢ появлению в десне плотного кровяного сгустка;
➢ неприятному запаху через 10—12 часов после операции;
➢ образованию на кровяном сгустке белого налета;
➢ болезным ощущениям после хирургического вмешательства;
➢ повышению температуры.
Перечисленные симптомы не являются признаком неудачно проведенной операции или занесения инфекции в организм — это естественный отклик организма на удаление зуба.
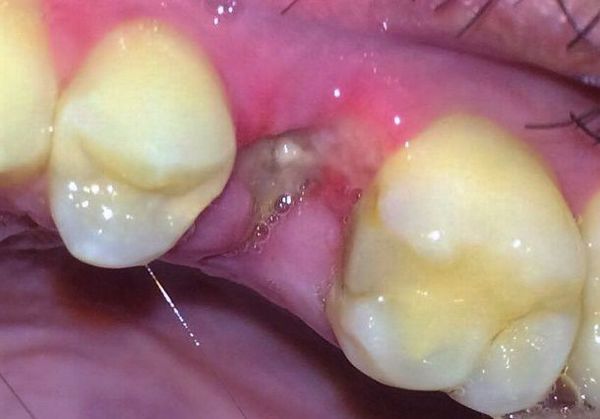
Что такое белый налет на ранке после удаления зуба
Через несколько часов после удаления зуба в лунке появляется темный сгусток — синеватого, черного, красного или бурого оттенка. Этот сгусток — кровь, и он является первичной защитой лунки от попадания в нее бактерий или кусочков пищи. На 2-й — 4-й день пациент может увидеть, что на сгустке появляется налет — желтоватый, серый или белый. Отложение похоже на гной и вместе с появившимся неприятным запахом изо рта может насторожить пациента. Однако пугаться не нужно — этот налет не является признаком загнивания раны и свидетельствует о нормальном процессе заживления. Это особое белковое соединение — фибрин.
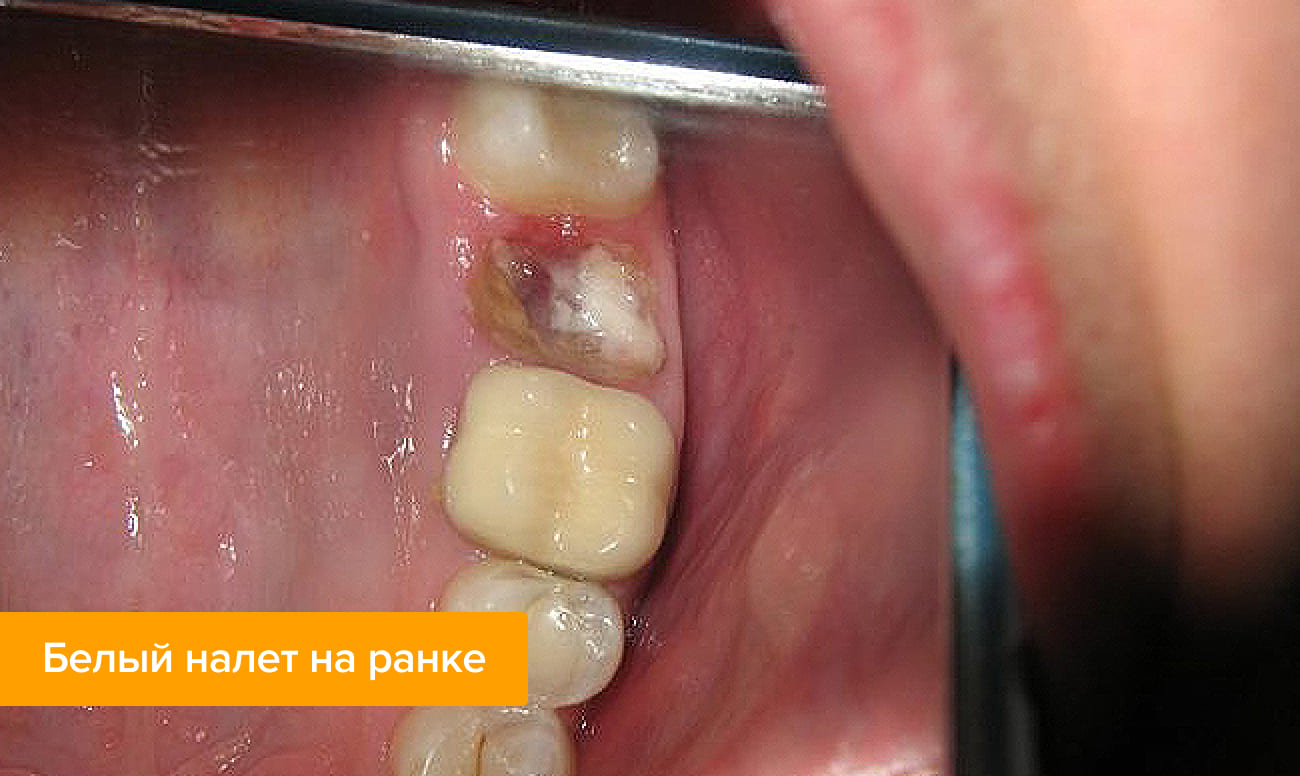
Налет молочного цвета (фибринозный) может быть очень плотным, твердым или мягким. Это не повод для беспокойства. Если вы придете с этим вопросом к стоматологу на внеплановый прием, специалист скажет, что все в порядке и пленку удалять не нужно.
Если пленку не снимать и не тревожить ранку, под ней будут происходить активные процессы:
- кровяной сгусток начнет рассасываться;
- лунка станет уменьшаться в размерах;
- молодые клетки, остеобласты, начнут перемещаться от края ранки к центру;
- десна начнет закрывать ранку.
Фибринозный налет после удаления зуба — это естественный этап постепенного восстановления организма, в который лучше не вмешиваться.
Почему не нужно снимать белый налет после удаления зуба
В некоторых случаях пациенты намеренно или нечаянно удаляют из лунки кровяной сгусток или фибринозную пленку. Делать этого не нужно, так как удаление сгустка или пленки может спровоцировать негативные процессы.
В первую очередь, открытая рана — это доступ бактериям к кровеносной системе и тканям челюстно-лицевого аппарата. Заражение может вызвать тяжкие последствия и потребовать длительного лечения антибиотиками. Также удаление сгустка и белого налета способствует усилению болезненных ощущений, так как открытая рана более чувствительна к любым раздражителям, в том числе при приеме напитков и еды, во время разговора.
И наконец, налет на десне после удаления зуба не нужно счищать из-за того, что это может вызвать повторное кровотечение и продлить этап заживления раны.
В любом случае, удалять намеренно налет не нужно, это может вызвать:
- серьезные осложнения;
- сильные болевые ощущения;
- неправильное формирование десны;
- длительный процесс восстановления после удаления зуба.
Чтобы нечаянно не повредить лунку, кровяной сгусток или фибринозную пленку, необходимо соблюдать рекомендации, которые дает врач после операции.
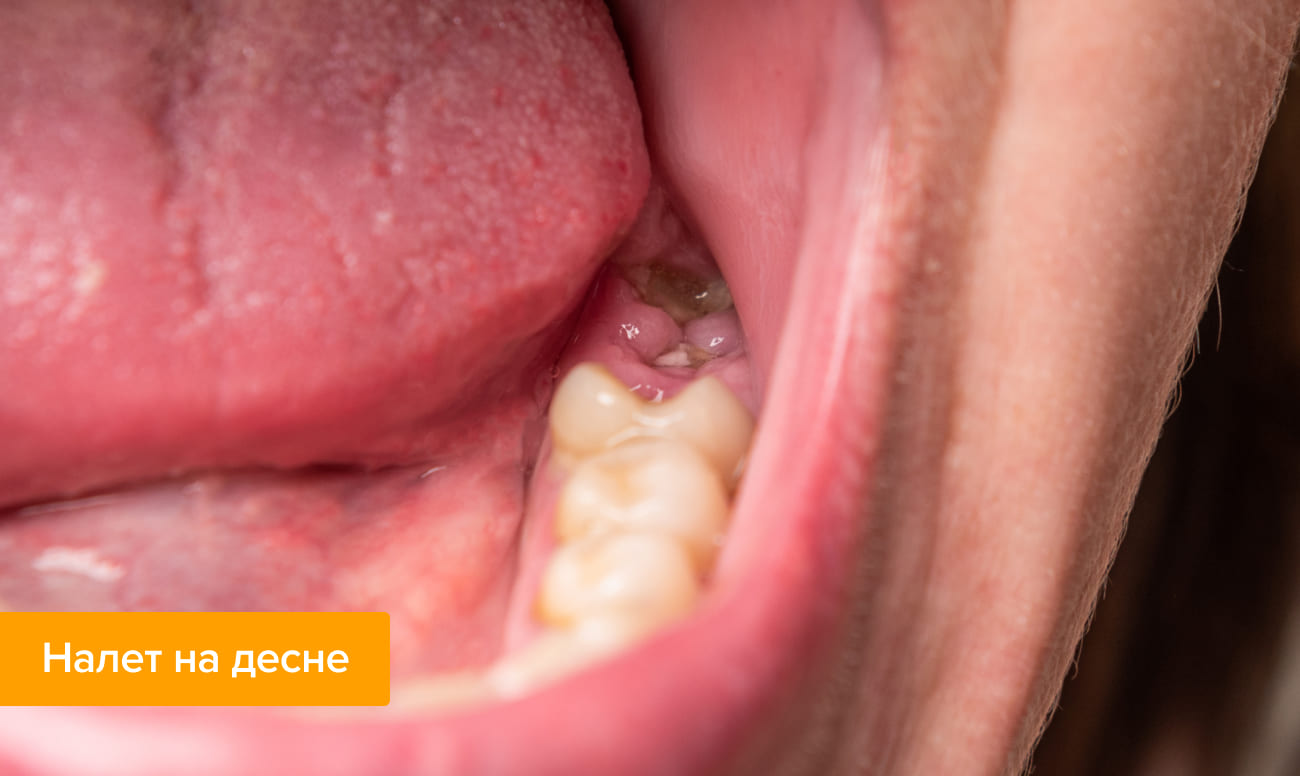
Как не повредить белый налет после удаления зуба мудрости
Чтобы исключить риск осложнений и ускорить процесс восстановления, нужно соблюдать правила поведения после удаления зуба:
- не принимать пищу и напитки 3 часа после операции;
- на время отказаться от курения и алкогольных напитков;
- не греть щеку и десну, избегать перегрева;
- первые сутки не полоскать рот, не чистить зубы;
- неделю не посещать баню, не заниматься спортом.
Курение противопоказано, так как оно провоцирует спазм сосудов: кровотечение останавливается слишком быстро, кровяной сгусток недостаточно формируются. Горячие напитки, прогревание щеки, спортивные тренировки и посещение бани вызывают перегрев тела и расширение сосудов, из-за чего может начаться повторное кровотечение, открытие и инфицирование раны.
Полоскание и чистка полости рта допустимы спустя сутки после удаления зуба, но они не должны быть чрезмерно активными. Гигиенические процедуры должны быть умеренными, чтобы кровяной сгусток остался в полости, а образовавшийся впоследствии фибринозный защитный слой не был поврежден. В период восстановления пищу пережевывать нужно только на непрооперированной стороне челюсти.
При повышении температуры и сильной боли в первые несколько дней после удаления зуба можно принимать Парацетамол — это поможет снизить неприятные ощущения и улучшить самочувствие.
Когда белый налет на ране после удаления зуба требует осмотра у врача
Несмотря на то что белый налет после удаления мудрого зуба — естественная реакция, пациенту необходимо проводить ежедневно самостоятельный осмотр полости рта и обратиться к врачу за помощью при появлении тревожных симптомов.
Обратиться к врачу необходимо, если:
➢ на 3-й — 4-й день боль не уменьшается, становится пульсирующей, интенсивной;
➢ из ранки выделяется белая, красноватая или желтая масса, жидкость;
➢ отек десны усилился или распространился на лицо;
➢ температура тела стала выше 38 градусов.
Эти признаки указывают на возможное развитие инфекции или осложнений. После осмотра полости рта стоматолог при необходимости может назначить курс антибиотиков или хирургическую чистку полости лунки.
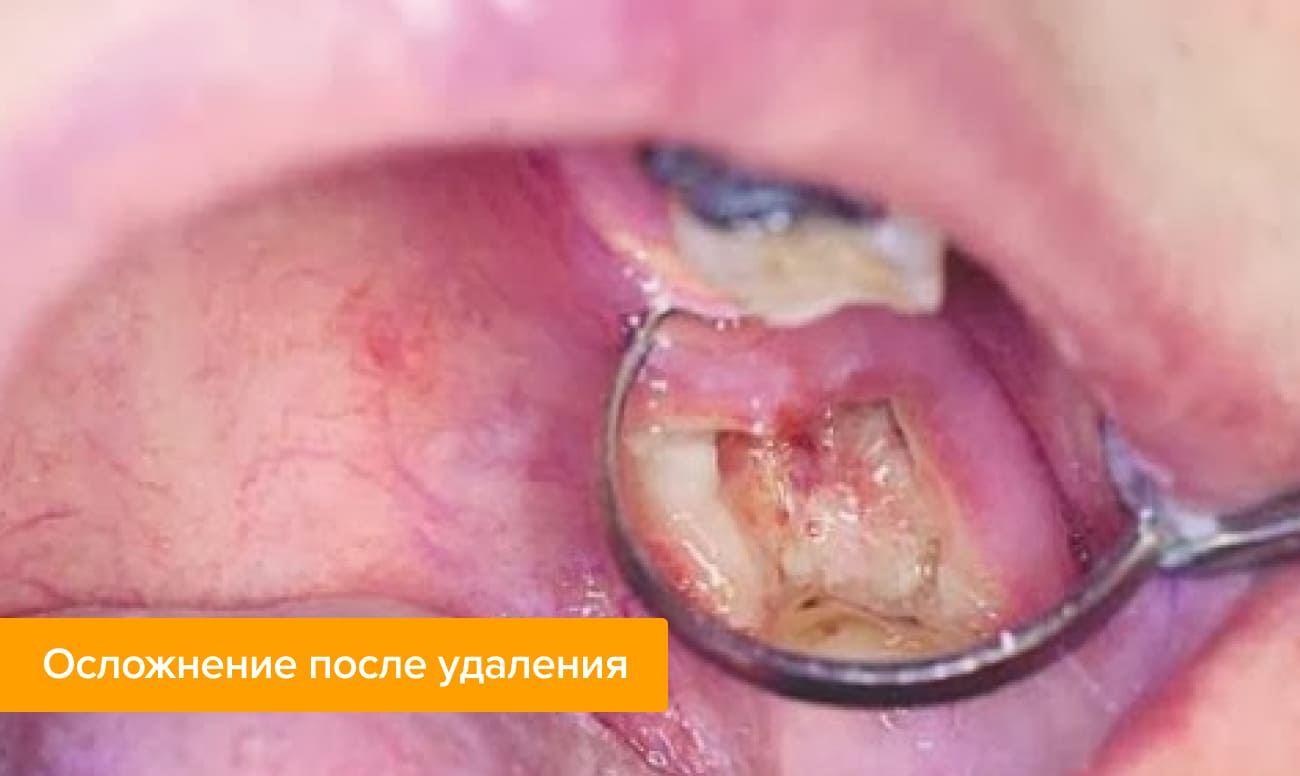
Заживление десны
После удаления зуба нужно быть готовыми к тому, что боль и отечность могут усилиться на вторые сутки после хирургического вмешательства. Но уже на 3-й — 4-й день после операции неприятные ощущения начнут уменьшаться. К этому сроку процессы заживления раны идут более активно, и, прикоснувшись кончиком языка к лунке, можно почувствовать, что образовалось уплотнение.
В этот период активно развиваются:
- образование кости в области удаленного корня зуба;
- сужение лунки за счет «нарастания» десны;
- формирование слизистой оболочки в области лунки.
Фибринозный налет после удаления зуба сохраняется на протяжении недели. Исчезает он самостоятельно, без механической чистки. Понемногу слизистая оболочка начинает розоветь, постепенно приобретая здоровый, естественный цвет. Примерно на 10-й день заживление раны заканчивается: образуется здоровая ткань, закрывающая устье лунки. В области удаленного зуба остается небольшое углубление. Формирование костной ткани в месте удаления зуба происходит гораздо дольше — до 6 месяцев. Изменения будут заметны на рентгеновском снимке.
Гной после удаления зуба
Когда появляется гнойник во рту после операции, это тревожный сигнал. В норме лунка перестает кровоточить через 10-15 минут. Немного кровяной жидкости еще выделяется в течение 2-3 дней. Потом выходит сгусток, предохраняющий от инфекции, и рана затягивается. Болезненность может держаться от 7 до 10 дней. Это зависит от сложности хирургического вмешательства. Если гной после удаления зуба появляется через пару дней, значит, возникли осложнения.
Чтобы точно определить источник проблемы, пациенты направляются на обследование. В первую очередь проводится рентгенография. Когда есть необходимость, больному рекомендуется выполнить инструментальную диагностику. Помните, что нельзя заниматься самолечением, чтобы не навредить своему организму. Только специалист должен определить методы терапии, применяемые лекарственные препараты, назначить процедуры. Как правило, когда гноится десна, требуется оперативное вмешательство.
Симптомы
Даже, если операция прошла удачно, и лечение назначено правильно, после радикального вмешательства мягкие ткани могут отекать, ведь они повреждены. Но, через определенное время опухоль должна спадать, а болезненность уменьшаться. Когда возникло осложнение, главный симптом это:
- Прогрессирующий отек, затрагивающий щеку, лицо с изменением его формы.
- Размеры гнойников увеличиваются, несмотря на то, что пациент применяет антисептических полоскания.
- Стойкое несвежее дыхание изо рта.
- Может повышаться температура тела и доходить до 38-39 градусов.
- Пульсирующая боль усиливается.
В такой ситуации нужно немедленно обратиться в частную стоматологическую клинику. Медицинские заведения такого типа располагают новейшим оборудованием, качественными материалами, применяют современные технологии терапии. Каждый случай требует специфического лечения в зависимости от генеза.
Причины загноения
Развитие патологии могут спровоцировать различные факторы. Основная причина, зачастую, это воспаление раневой зоны. Бывает, что пациент не выполняет рекомендаций дантиста, проводит неправильный уход за полостью рта. Однако, не всегда по вине больного начинает развиваться осложнение. Флюс возникает:
- Если операция проведена с нарушениями правил;
- Когда применялись нестерильные инструменты;
- При снижении защитных сил организма пациента;
- Гной после удаления зуба мудрости – частая клиническая картина, ведь такое вмешательство особо травматично с затрудненным доступом к рудименту;
- Наличие в лунке инородного тела;
Самые частые причины появления в полости рта экссудата:
Попадание в лунку инфекции
Если спустя определенное время после вырывания патологической единицы в десне появляется пульсирующая боль, можно предположить, что развивается инфекция, так как ранку заселили болезнетворные бактерии. Каким же путем инфицируются мягкие ткани?
- Некачественная обработка раневого участка;
- Грязные руки пациента, когда тот пытается потрогать лунку;
- Попадание остатков еды в открытую рану;
- Патогенные организмы заносятся с некипяченой водой;
Зачастую альвеолит развивается при выпадении из лунки кровяного сгустка, что защищает ее. Воспаление с экссудатом бывает во многих случаях после удаления зуба мудрости. Ведь это сложная операция, повреждающая мягкие ткани. Кроме того, доступ к раневому участку затруднен, обработать его тщательно сложно. Там скапливаются частички еды, слюна, что насыщена патогенной флорой.
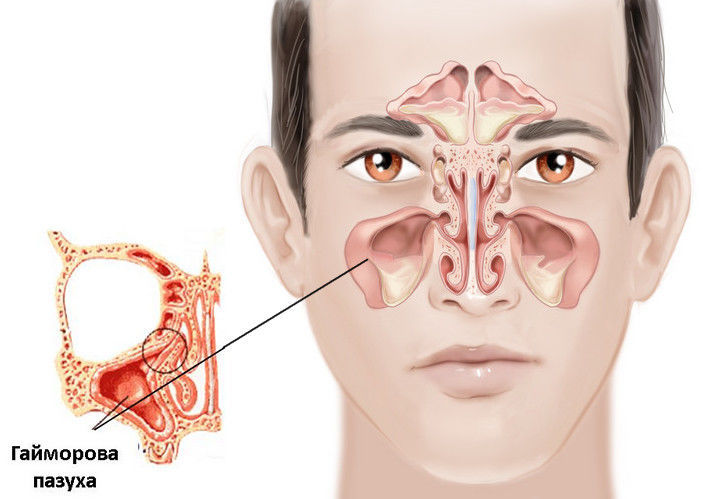
Повреждение гайморовой пазухи
Жевательные органы с прочными и длинными корнями может доставать до стенок придаточных полостей носа. Когда подготовка к хирургическому вмешательству проведена неправильно, не сделана рентгенография, пазухи могут перфорироваться. Извлечение корней приводит к тому, что вместе со слизистыми слоями частично выходит твердая ткань. Пациент может почувствовать, что в носовые хода попадают пищевые частички, которые там загниваются. В такой ситуации больной затрудненно дышит, у него повышается температура, обильно вытекает грязная жидкость из носа.
Нагноение зуба после удаления и обширное воспаление может переходить на надкостницу, центральное ухо. Если не обратиться к врачу, патология поражает глаза, даже головной мозг. Чтобы этого избежать, нужно очистить стенки пазух, восстановить целостность слизистых.
Попадание осколков в рану
Когда приходится вырывать старые единицы, у которых уже нет нервов, велика вероятность того, что они будут крошиться. Ведь «мертвые» жевательные органы всегда становятся хрупкими. Они распадаются при нажатии щипцов, а также когда врач раскачивает единицу. От этого в момент извлечения корня может оторваться осколок и остаться в лунке. От этого появляется гной в лунке после удаления зуба. Пациент чувствует острую боль от появления вторичного воспаления. При целом сгустке экссудат, как правило, появляется из-за остатков фрагмента твердой ткани зуба.
Чтобы избежать такого осложнения, опытные дантисты направляют пациента на рентген не только перед операцией, но и после нее. Если на снимке виден осколок, полость вскрывается, повторно чистится и обрабатывается. Больному прописываются антибиотики, препараты для снятия воспалительных процессов.
Образование кисты
Причины образования кист многогранны. Нагноение может образоваться от оставшегося в десневой ткани осколка. Со временем он обрастет мягкими тканями, что приведет к формированию кисты. Если капсула лопнет, экссудат проникнет в слизистую, вызывая там патологию. Поэтому, когда загноилась десна после удаления зуба, без визита к врачу не обойтись. Только так можно предотвратить появление свища и рецидивов болезни.
Осложнения от периодонтита
Самые сложные операции – это удаление зубов, корни которые окружены воспаленными тканями с гнойной жидкостью. Если патология возникла из-за травмы, переохлаждения, инфицирования и по другим причинам, стоматологи рекомендуют его вырвать. Осложнением такой операции может быть воспаление надкостницы, так как на ней остаются гнойные капсулы. В таких случаях пациенты жалуются на пульсирующую острую боль. Распространение инфекции предотвращается вскрытием десны, удалением патологической костной ткани. Обычно после таких операционных действий устанавливается дренаж, чтобы отвести сукровицу.
Что можно и нельзя делать при появлении гноя
Если проблемой не заняться своевременно, на быстрое заживление можно не рассчитывать. Выздоровлению может препятствовать развившийся остеомиелит. Это может спровоцировать заражение крови. Поэтому, визит к врачу с флюсом, абсцессом, кистой, отеком обязателен. Когда срочно отправиться в клинику нет возможности, можно проводить в домашних условиях полоскания.
Для ополоскивания ротовой полости пригоден:
- Раствор из фурацилина. Нужно измельчить две таблетки, растворить в стакане воды.
- Отвар из ромашки, дубовой коры, шалфея или календулы. Заваривают 2 чайные ложки сырья одним стаканом кипятка.
- Раствор хлоргексидина или мирамистина, который применяется по инструкции.
Такие меры временные, они немного снимут неприятные ощущения. При первой же возможности нужно посетить дантиста. Каждый должен знать, чтоб не усугублять патологию строго запрещается прогревать гнойное место, самостоятельно разрезать нарыв, принимать антибиотики, не предписанные доктором, закладывать в ранку чеснок, чтобы не обжечь слизистую. Только опытный врач назначит правильное лечение после проведения диагностики.
Осложнения после удаления зуба: в лунке что-то белое, кровоточит рана, болит десна, на десне образовался нарост, опухла щека

После окончания воздействия анестезирующих веществ к пациенту, пережившему удаление зуба, возвращается болевой синдром. Боль может стать естественной реакцией тканей на хирургическую операцию по удалению зуба, так и симптомом осложнений. Чтобы избежать негативного сценария следует тщательно готовиться к операции. Даже удачно проведенное лечение оставляет перед пациентом множество вопросов.
Подготовка к удалению зуба
Чтобы избежать осложнений после стоматологических процедур, рекомендуется несложная подготовка к удалению зуба.
- Не откладывайте поход к стоматологу: в тканях десны быстро развивается воспалительный процесс, который стимулирует усиленное кровоснабжение больного места, что нежелательно для операции.
- Удаление зуба нежелательно проводить женщинам в менструальный период. В критические дни свертываемость крови снижена, что приводит к дополнительным кровопотерям.
Правила несложные, но это не означает, что можно их игнорировать. Удаление зуба – это тоже операция, приводящая порой к серьезным осложнениям, особенно если пациент и хирург проявили беспечность.
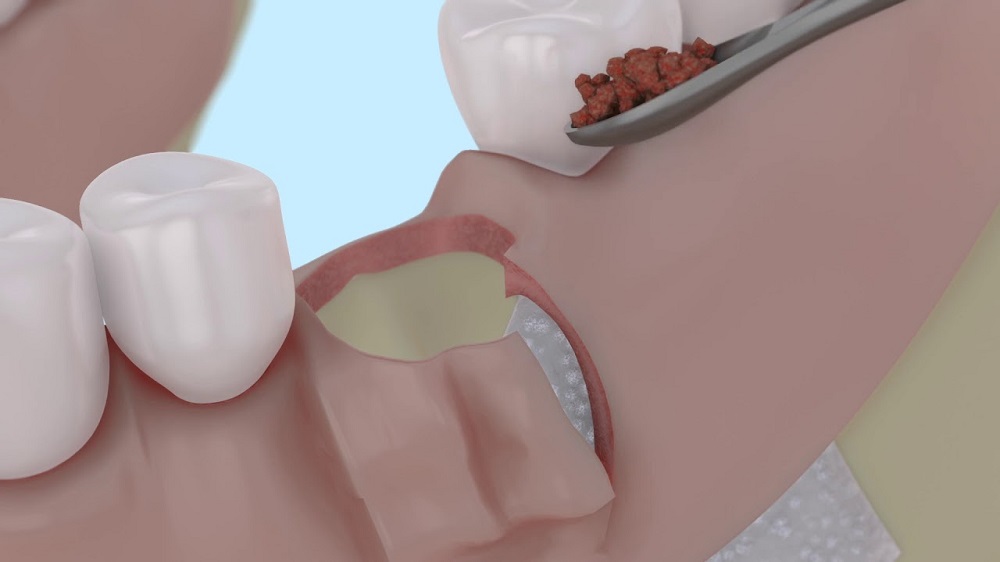
В лунке что-то белое
В ходе удаления зуба от пациента мало что зависит. Врач ампутирует зуб, и устанавливает тампон в ранку, больному остается подержать его не менее 15 минут. Если после этого кровотечение прекратилось, человека отпускают. Стоматолог предупреждает, что болезненные ощущения в течение четырех часов после этого – нормальное явление. Из лунки, оставшейся после зуба, выделяется сукровица белого цвета с прожилками крови. Особенно интенсивно проходит этот процесс при удалении зуба мудрости, выделения наблюдается иногда в 24 часов.
Нормально, если в лунке сохраняется кровавый сгусток. Его не нужно удалять, сгусток выполняет важные функции:
- препятствует кровотечению;
- защищает организм от проникновения болезнетворных бактерий, которые обитают в ротовой полости;
- формирует основу для новой ткани, призванной заменить зуб.
Если кровь остановилась, а через пару часов опять появилась – это вариант нормы, свидетельствующей о прекращении действия сосудосуживающего препарата.
Кровоточит рана
В стоматологической практике известен только один случай, когда пациент умер после удаления трех рядом расположенных зубов. Причина летального исхода была вовсе не в кровопотери. Пациент не придумал ничего лучшего после операции, как выпить изрядное количество алкоголя и лечь спать. Алкогольные напитки действуют на печень, что усиливает кровотечение. По причине алкогольного опьянения сон был крепким, кровь попала в дыхательные пути, и бедняга захлебнулся.
При любом варианте кровотечения из-за удаленного зуба больному следует успокоиться.
Если пациента тревожит кровотечение, достаточно сделать тампон из стерильного материала и прижать его зубами к ранке на полчаса. При необходимости врач назначит специальные препараты, останавливающие кровотечение. Врачи не рекомендуют в таких случаях использовать перекись водорода.
Если кровотечение продолжается больше суток – это симптом осложнения. Только врач-стоматолог при осмотре определит причину этих осложнений и назначит дальнейшее лечение.
Болит десна
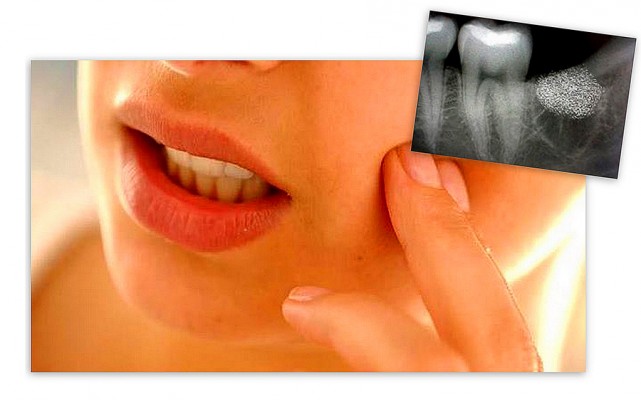
Нередко после удаления зуба у оперируемого болит десна. Специалисты уверены, что это естественная реакция организма на операционную травму. В этом случае болезненность умеренная, но иногда она свидетельствует не только о травме десны, но и о воспалении. Медицинская статистика отмечает, что воспаление после удаления зуба случается в 4% операций. Боль в десне в результате воспаления становится еще более вероятной, если удаляется не один, а несколько часов. Как определить, заживает ли ранка? Как действовать при воспалении?
Продолжительность болезненных ощущений зависит от уровня травмы и появления воспаления, обычно болит не более двух суток. Болезненность намного серьезнее, если косная ткань сильно повреждена, что обязательно случается при выпиливании кости при помощи бораппарата. Такая методика операции используются, когда приходится удалять коронку или извлекать зуб по частям. Во всех остальных случаях длительная боль свидетельствует о врачебной ошибке или проблемах в организме.
Чтобы купировать боль, допускается использование анальгетиков. В норме они отлично помогают, если же таблетка не действует – это свидетельство того, что операция проведена неправильно. Врачебные ошибки при удалении зуба случаются часто, особенно в следующих случаях.
- При выпиливании кости при помощи бормашины. Современные стоматологические стандарты подразумевают использование наконечников бормашины с охлаждающим компонентом. Но в отечественной стоматологии большинство стоматологов применяют наконечники без охлаждения. В итоге пациент получает ожог, в результате которого развивается поверхностный некроз, сопровождающийся острой болезненностью. Если боль не проходит после применения НПВС, а в лунке не образуется кровяной сгусток – придется опять идти к доктору. Врач почистит лунке от отмерших тканей, после этой манипуляции состояние пациента нормализуется.
- При наличии острых костей, выпирающих из лунки. Такие края торчащих косточек нередко травмируют слизистую оболочку, особенно если кость не полностью прикрывается сгустком в лунке. Чаще всего эта проблема возникает по вине хирурга, который не наложил швы, чтобы закрыть ранку. Пациент может самостоятельно определить наличие режущих осколков прикосновением языка, а также при резкой болезненности при употреблении напитков. В редких случаях обломки косточки можно заметить при рассматривании ранки в зеркале.
Не начинайте прием препаратов без обсуждения с врачом, опираясь на рекомендации знакомых или интернета. Боли длятся в норме не дольше пары суток и должны быть умеренными. Если боль не утихает, в лунке ощущаются частички кости, рана реагирует на жидкость, появился неприятный вкус во рту – нужно немедленно обратиться к стоматологу, проводившему операцию или к любому другому аналогичному специалисту.
На десне образовался нарост
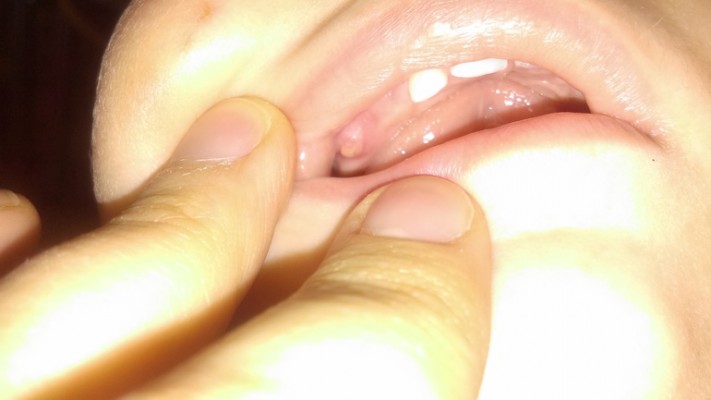
После удаления зуба нередко такое осложнение, как появление шишки на десне. Нарост в таком месте указывает на начало опасных воспалительных осложнений. Занести инфекцию можно, если неосторожно удален сгусток. Еще один источник инфекции – остатки пищи, поэтому стоматологи запрещают пациентам кушать несколько часов после операции. За это время в ранке должен образоваться сгусток, защищающий десну от инфекции.
Если на десне образовался нарост, это может быть аллергией на используемые анестетики или механическое повреждение. Нередко нарост образуется там, куда вводили укол, такое новообразование внутри содержит жидкость, по своей структуре ничем не отличающуюся от гематомы.
Внутри нароста, имеющего инфекционную природу, находятся гнойные массы.
Чтобы определиться с природой шишки, стоматолог проводит пальпацию. Врач при помощи прощупывания определяет насколько твердая шишка, содержит ли она внутри жидкость и гной. Для постановки точного диагноза может назначаться рентген или компьютерная томография. Рентген не назначается беременным пациенткам. По результатам диагностики назначается наиболее подходящее лечение нароста.
- Если в лунке нет сгустка, она очищается от воспаленных тканей, обрабатывается антисептическими материалами. В конце манипуляции в лунку укладывается гемостатическая губка.
- Хирург может принять решение о вскрытии шишки хирургическим инструментом. После манипуляции пациента приглашают прийти на повторный визит через несколько дней.
- Общий метод лечения и профилактики нароста – прием определенных антибиотиков.
Самостоятельно пациент до прихода к стоматологу может полоскать рот раствором фурацилина. Этот препарат не может повлиять на размер нароста, но он окажет антимикробное действие и уменьшит интенсивность воспаления. Можно использовать стоматологические мази с антибактериальным эффектом. Народные средства не помогут избавиться от нароста, но они могут принести кратковременное облегчение. Для этого используются содовые и солевые растворы. Полоскания не должны быть слишком бурными, чтобы не удалить из лунки полезный для организма кровяной сгусток.
Опухла щека
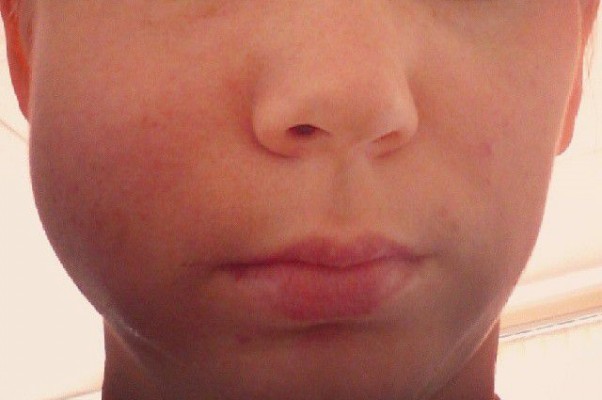
Не все стоматологи рассказывают пациентам о том, что делать, если после удаления зуба опухла щека. Еще в кабинете врача у некоторых больных отмечается припухлость на щеках. Препараты-анестетики вызывают не только нечувствительность нервных окончаний, но и отек – это нормально, если неприятные ощущения быстро проходят после окончания операции.
Если опухоль появляется после стоматологических манипуляций, примерно через сутки или позже после операции – это опасный признак. Болезненность, отеки и покраснения вызваны наличием множества кровеносных капилляров в слизистой рта. Но и процесс восстановления во рту проходит тоже намного быстрее, чем на руке или ноге. Если этого не случилось своевременно, то опухоль вызвана одной из следующих причин.
- Отек тканей щеки, начавшийся еще до визита к стоматологу. После операции такой отек только усиливается, хотя хирургическое вмешательство в этом случае не главная причина того, что опухла щека.
- Удаление зуба мудрости, который еще не полностью прорезался. Операция по удалению сильно травмирует десну, даже если хирург опытный. В ходе операции доктор рассекает ткань глубоко, иногда ему приходится дополнительно расширять ранку, чтобы добраться до зуба. При удалении зуба мудрости внизу часто бывает обильная кровоточивость, вызывающая отек щеки через сутки.
- Повышенное артериальное давление. Пациенты, страдающие от гипертензии, больше других подвержены появлению отеков.
- Избыточный вес пациента. Толстый слой жира на лице отлично снабжен кровью, что способствует отекам.
- Нагноение стенок лунки и кровяного сгустка тоже приводи к отекам близкорасположенных тканей.
Если опухла щека после удаления зуба, это не всегда угрожает здоровью. Если это случилось в течение 24 часов после операции, с большой вероятностью это не проблема, и пройдет само. Чтобы убедиться в этом, пациенту достаточно измерить температуру. Если она не превышает 37,5°С, специалисты считают это нормальной реакцией на травму, вызванную операцией. При отеке температуру желательно мерить несколько раз в день, чтобы убедиться в отсутствии сильного инфекционного воспаления. Второй вариант – осматривать ротовую полость с помощью зеркала, чтобы убедиться в отсутствии ухудшения состояния.
При современном уровне развития техники специалисты рекомендуют каждый день фотографировать отек, чтобы проследить за его динамикой. Настораживающими факторами считают следующие:
- долго не прекращающееся кровотечение;
- зловонный запах изо рта, которого не было раньше;
- появление гноя из ранки при надавливании на нее;
- сильная боль при глотании.
Стоматологи рекомендуют первые сутки наблюдать отек щеки, если же на следующий день состояние не улучшается, нужно повторно обращаться к зубному врачу.
Рекомендации после удаления зуба
Чтобы уменьшить вероятность осложнений, пациенту дома нужно придерживаться несложных правил.
- Тампон из марли, наложенный хирургом, нужно удалять из ранки максимально осторожно, чтобы нечаянно не оторвался сгусток, закрывающий кровоточащую рану. Если неосторожно удалить тампон вместе со сгустком, ранка может инфицироваться, что вызовет воспаление. Тампон рекомендуется удалять через 20 минут после операции, но не раньше. Если марля присохла к ране, нужно размочить его раствором хлоргексидина.
- Боль после удаления зуба – нормальное явление. Чтобы уменьшить боль, можно охладить щеку при помощи кусочка льда или бутылки с холодной водой. Неплохое народное средство – приложить к щеке с внешней стороны монетку. Холод нельзя держать долго, достаточно 10 минут. После часового перерыва манипуляцию с холодом можно повторить.
- Не рекомендуется полоскать рот сразу после операции. К полосканиям можно прибегать не раньше, чем через 6 часов после удаления зуба.
- Нельзя кушать в течение 2 часов после операции. Пока рана полностью не зажила, принимаемая пища должна быть теплой. Нужно воздержаться от острого и соленого – это вызывает раздражение мягких тканей.
- В день операции нельзя принимать спиртные напитки, которые расширяют сосуды и усиливают кровотечения.
Ни один стоматолог не гарантирует на все 100%, что после удаления зуба у пациента не будет осложнений. Результат зависит не только от профессионализма хирурга, но и от особенностей организма больного. При длительном (более суток) отеке, покраснении, сильной боли и кровотечении – следует обратиться за врачебной помощью.
Альвеолит после удаления зуба – симптомы и лечение
Что такое альвеолит после удаления зуба? Причины возникновения, диагностику и методы лечения разберем в статье доктора Юрченко М. В., стоматолога-имплантолога со стажем в 7 лет.


Определение болезни. Причины заболевания
Альвеолит (альвеолярный остеит, «сухая лунка») — воспаление лунки (альвеолы) зуба после его удаления. Развитие альвеолита зависит от множества факторов, которые в конечном счете либо препятствуют формированию кровяного сгустка в лунке после удаления, либо ускоряют его дезинтеграцию (распад). [1] В результате оголенная костная ткань лунки оказывается под неблагоприятным воздействием факторов внешней среды (полости рта), вызывая типичные симптомы.
Альвеолит — самое распространенное осложнение после удаления зуба. [1] Его частота, по разным данным литературы, варьирует от 3-4% до 45% (в случае нижних зубов мудрости). [2] Сухая лунка чаще возникает при удалении моляров; на нижней челюсти чаще, чем на верхней (10:1); [3] по некоторым данным чаще у женщин, чем мужчин (5:1). [4] [5]
Факторы развития заболевания
Возникновение альвеолита зависит от множества предрасполагающих факторов. К основным факторам риска относятся:
- Хирургическая травма и сложность операции. Чем сложнее и травматичнее удаление зуба, тем более выражено послеоперационное воспаление костной ткани, как следствие — увеличивается выброс прямых активаторов плазминогена. [12] Сложные удаления (связанные с сегментацией зуба, остеотомией и отслаиванием слизисто-надкостничного лоскута) в 10 раз увеличивают риск развития альвеолита. [4]
- Опыт хирурга определяет сложность и травматичность операции, особенно в случае нижних зубов мудрости. [14]
- Нижние третьи моляры (зубы мудрости). Альвеолит чаще всего возникает после удаления нижних третьих моляров (до 45% удалений). Считается, что более плотная, менее васкуляризованная костная ткань в этом регионе и ее пониженная способность гранулировать ответственны за такую высокую частоту сухих лунок. [15]
- Общие заболевания. Сопутствующие заболевания пациента могут быть связаны с риском альвеолита. [12][16] Так, иммуннокомпрометированные лица или пациенты с сахарным диабетом более подвержены альвеолиту из-за нарушения процессов заживления. [4]
- Оральные контрацептивы — единственные препараты, прием которых повышает риск альвеолита. Считается, что эстроген косвенно усиливает фибринолитический процесс (увеличивая факторы II, VII, VIII, X и плазминоген), что вызывает распад кровяного сгустка. [17]
- Курение. Многочисленные исследования продемонстрировали связь между курением и альвеолитом. Среди группы пациентов, которым в общей сложности было удалено 4000 нижних третьих моляров, у лиц, выкуривающих полпачки сигарет в день, риск альвеолита увеличивался в 4-5 раз (12% против 2,6%) по сравнению с некурящими. Частота альвеолита увеличивалась более, чем на 20% у пациентов, выкуривающих по 1 пачке в день, и на 40% среди пациентов, куривших в день операции. [17]
- Физическая дислокация сгустка. Дислокация сгустка, вызванная неаккуратным обращением с лункой или отрицательным давлением из-за питья через соломинку, может быть причиной альвеолита. [18]
- Бактериальная инфекция. Большинство исследований говорят о бактериальной инфекции как главном факторе риска в возникновении сухой лунки. [19] Частота альвеолита выше у лиц с неудовлетворительной гигиеной и предшествующим инфекционным процессом в виде перикоронита или тяжелого пародонтита. [20]
- Локальный анестетик с вазоконстриктором. Некоторые исследования сообщают, что избыточное применение анестетика с высокой концентрацией вазоконстриктора может вызывать ишемию и затруднять заполнение лунки кровью, что увеличивает риск альвеолита. [21]
- Возраст. Считается, что частота альвеолита увеличивается с возрастом. Этот факт может быть связан с замедлением метаболизма, ослаблением иммунитета и регенеративных способностей организма. [22]
Симптомы альвеолита после удаления зуба
Жалобы, характерные для альвеолита, обычно возникают на 2-3 день после удаления, однако, в отдельных случаях могут развиться спустя несколько часов после операции. [1] Так или иначе, 95%–100% случаев возникают в течение недели. [6] [7] [8] [9] Продолжительность заболевания в среднем от 5 до 10 дней, в зависимости от тяжести.
К симптомам альвеолита относятся:
- Основная жалоба — боль. В начальной стадии возникает непостоянная ноющая боль в лунке, которая усиливается во время еды. Лунка частично заполнена рыхлым, распадающимся сгустком крови. Иногда сгусток полностью отсутствует. При дальнейшем развитии появляется интенсивная, резкая, «стреляющая» боль, иррадиирущая (распространяющаяся) в висок, затылок, ухо, соседние зубы, челюсть соответствующей половины головы.
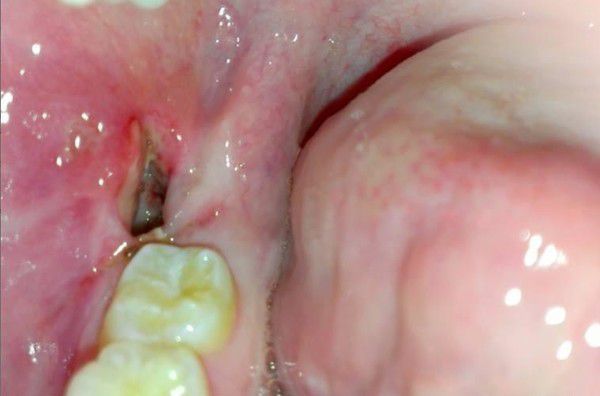
- Из-за отсутствия кровяного сгустка лунка зияет, видна кость, она может быть покрыта налетом серого цвета, слизистая оболочка вокруг лунки гиперемирована, отечна, болезненна при пальпации.
- Неприятный (гнилостный) запах или привкус во рту. Вызван распадающимся кровяным сгустком, а также остатками пищи и налетом, накапливающимися в лунке.
- В некоторых случаях возможно повышение температуры тела и увеличение регионарных лимфатических узлов. [9][10][11]
Патогенез альвеолита после удаления зуба
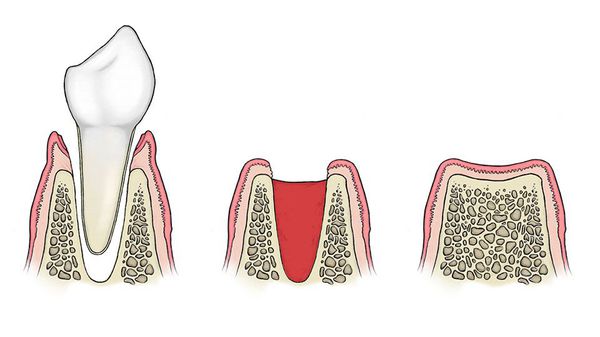
В норме после удаления зуба его лунка заполняется кровяным сгустком, который, с одной стороны, служит естественной повязкой для образовавшейся раны, с другой — основанием для будущего заполнения лунки молодой костной тканью внутри и слизистой оболочкой снаружи.
Процесс нормального заживления выглядит следующим образом: при участии тромбина и фибриногена в лунке формируется кровяной сгусток, на который сверху начинает мигрировать эпителий десны. В процессе созревания молодой грануляционной ткани на стенках альвеолы в сгусток начинают врастать молодые сосуды из кости, и постепенно под влиянием клеток-фибробластов и процесса фибринолиза (разрушения фибрина) кровяной сгусток деградирует, затем начинается созревание молодой костной ткани.
При альвеолите фибринолиз ускоряется, что приводит к преждевременной дезинтеграции кровяного сгустка. Фибринолиз реализуется за счет превращения плазминогена в плазмин — белка, разрушающего фибриновые сгустки. Активация плазминогена может осуществляться за счет прямых (физиологических) и непрямых (нефизиологических) субстанций. [12] Прямые активаторы (tPA, фактор XII, урокиназа) высвобождаются в результате травмы костных клеток альвеолы. Непрямые активаторы выделяются бактериями. [5] [13]
Классификация и стадии развития альвеолита после удаления зуба
Альвеолит не классифицируется и не имеет определенных стадий развития. Симптомы начинаются на 2-3 день после удаления, продолжаются в течение 7-10 дней, затем наступает выздоровление. [1]
В некоторых источниках упоминаются серозный, гнойный и гипертрофический альвеолит, но врачи такие формы не выделяют. Нет такого разделения и в Международной классификации болезней (МКБ-10). В ней альвеолит относится к рубрике K10 Другие болезни челюстей и кодируется как K10.3 Альвеолит челюстей.
Осложнения альвеолита после удаления зуба
Несмотря на то, что альвеолит обычно характеризуется довольно выраженным дискомфортом и болью, воспаление почти всегда самоограничивается стенками лунки и не приводит к каким-либо серьезным осложнениям, хотя и требует лечения. Некоторые авторы сообщают о таких осложнениях альвеолита, как остеомиелит челюсти, абсцесс, флегмона, лимфаденит. [10]
Чтобы не допустить развития осложнений, лунку промывают тёплым физиологическим раствором и помещают в неё антисептическую повязку с препаратами на основе хлоргексидина, анестезина, лидокаина, прополиса и прочих. Подробнее об этом можно почитать в разделе “Лечение”.
Диагностика альвеолита после удаления зуба
Диагноз альвеолита обычно не вызывает затруднений и устанавливается преимущественно на основании типичной клинической картины, [10] а также анамнеза (удаление зуба несколько дней назад). В качестве дополнительного метода обследования может быть выполнена рентгенография лунки для выявления в ней остатков зуба, фрагментов костной ткани и других инородных тел (если снимок не был сделан непосредственно после удаления).
Клиническая картина сухой лунки может быть сходна с другими патологиями челюстно-лицевой области или накладываться на них.
Поэтому альвеолит стоит дифференцировать от:
- острых краев альвеолы;
- необратимого пульпита и травм соседних зубов;
- травм челюстей;
- одонтогенных инфекций (периапикальный абсцесс, периостит, остеомиелит и т. д.);
- верхнечелюстного синусита в стадии обострения;
- нейрогенных причин челюстно-лицевой боли (например, невралгии тройничного нерва).
Лечение альвеолита после удаления зуба
В среднем, необходимо 7-10 дней для того, чтобы оголенные стенки лунки начали покрываться грануляционной тканью.
На первых этапах развития альвеолита требуется симптоматическая терапия, направленная на уменьшение боли и дискомфорта. [1] . Лечение заболевания проводится в домашних условиях.
Местное лечение
Заключается в медикаментозной обработке (ирригации) и помещении в лунку антисептической повязки, защищающей альвеолу до момента появления грануляций. При необходимости можно выполнить очень осторожный кюретаж, не касаясь стенок лунки, чтобы не повредить хрупкую грануляционную ткань. В случае обнаружения в лунке свободных фрагментов костной ткани, остатков зуба или инородных тел стоит рассмотреть возможность полноценного кюретажа с использованием местного обезболивания.
Как промыть лунку от пищевых остатков. Ирригация помогает удалить налет и некротизированные ткани, инородные фрагменты и бактерии из лунки. Для этого можно использовать теплый физиологический раствор, протеолитические ферменты, раствор хлоргексидина биглюконата и прочие антисептики. [23]
В качестве антисептической/местно-обезболивающей повязки для лунки доступны разнообразные средства, выбор которых зависит от предпочтений и клинического опыта врача. К ним относятся препараты на основе цинк-оксид эвгенола, йодоформа, хлоргексидина, антибиотиков, анестезина, лидокаина, прополиса и прочих или их комбинации. Они могут быть внесены в лунку как самостоятельно, так и на полоске марли (турунде). Повязку необходимо периодически менять до тех пор, пока болевые ощущения не уменьшатся. [1] [5] [23] [24]
При лечении альвеолита после удаления зуба мудрости применяют те же методы, что и после удаления остальных зубов.
Общее лечение
Заключается в назначении нестероидных противовоспалительных средств (НПВС) для купирования болевого синдрома. [1]
Лечение на поздней стадии
При угрозе распространения воспалительного процесса на окружающие ткани может потребоваться антибактериальная терапия и лечение в больнице. [10]
Особенностей лечения альвеолита у детей нет — можно применять те же препараты, что и у взрослых, но с поправкой на возраст.
Прогноз. Профилактика
При своевременном выявлении и терапии прогноз отличный.
Профилактика альвеолита направлена на модификацию факторов риска, указанных выше.
Со стороны пациента: отказ от курения на период заживления лунки, поддержание адекватного уровня гигиены полости рта до и после удаления зуба, тщательное следование послеоперационным рекомендациям. Дополнительно для женщин: в случае предстоящей операции рекомендуется консультация гинеколога по вопросу временной отмены оральных контрацептивов.
Со стороны врача: максимально щадящее и атравматичное удаление зуба, контроль за количеством анестетика, вводимого в операционную область.
Поскольку альвеолит — наиболее частое осложнение после удаления зуба, многие исследователи пытаются найти эффективный метод профилактики. Тем не менее, этот вопрос остается спорным, т. к. универсальный рецепт не найден. [1] Ниже указаны некоторые наиболее популярные подходы к предотвращению сухой лунки.
- Антибиотики. Системные АБ, такие как пенициллин, клиндамицин, эритромицин, метранидазол эффективны в предотвращении альвеолита. [4] Однако существует риск развития резистентности и гиперчувствительности при рутинном пре- и послеоперационном назначении антибиотиков. Локальные аппликации тетрациклина в лунку показывают перспективные результаты в снижении риска альвеолита в сравнении с другими АБ. [5][25]
- Хлоргексидин. Пре- и послеоперационное полоскание рта 0,12% раствором хлоргексидина снижало частоту альвеолита при удалении третьих нижних моляров [18]. Использование геля на основе 0,2% хлоргексидина также снижало риск альвеолита. [26]
- Эвгенол-содержащие повязки. Эвгенол действует как наполнитель. Риск альвеолита в лунках, заполненных Alvogyl (эвгенол + бутамбен + йодоформ), был равен 8% против 26% в лунках без повязки. [27][28]
- Стероиды. Топическое применение гидрокортизоновой и окситетрациклиновой смеси показало снижение частоты альвеолита после удаления ретинированных зубов мудрости нижней челюсти. [18]
- Антифибринолитики. Сообщалось об эффективности транексамовой кислоты в предотвращении альвеолита. [29]
- Биоразлагаемые полимеры, топические гемостатики, целлюлозная губка. Указанные агенты в исследованиях показали снижение частоты альвеолита. [5][30]
- PRP и PRF. Исследования показали значительное уменьшение риска альвеолита при заполнении лунки PRP и/или комбинации PRF с желатиновой губкой. [31][32]
- Гранулы декстраномера показали более быстрый анальгетический эффект и снижение риска альвеолита. [33]





