Слюнные железы: анатомия, особенности строения
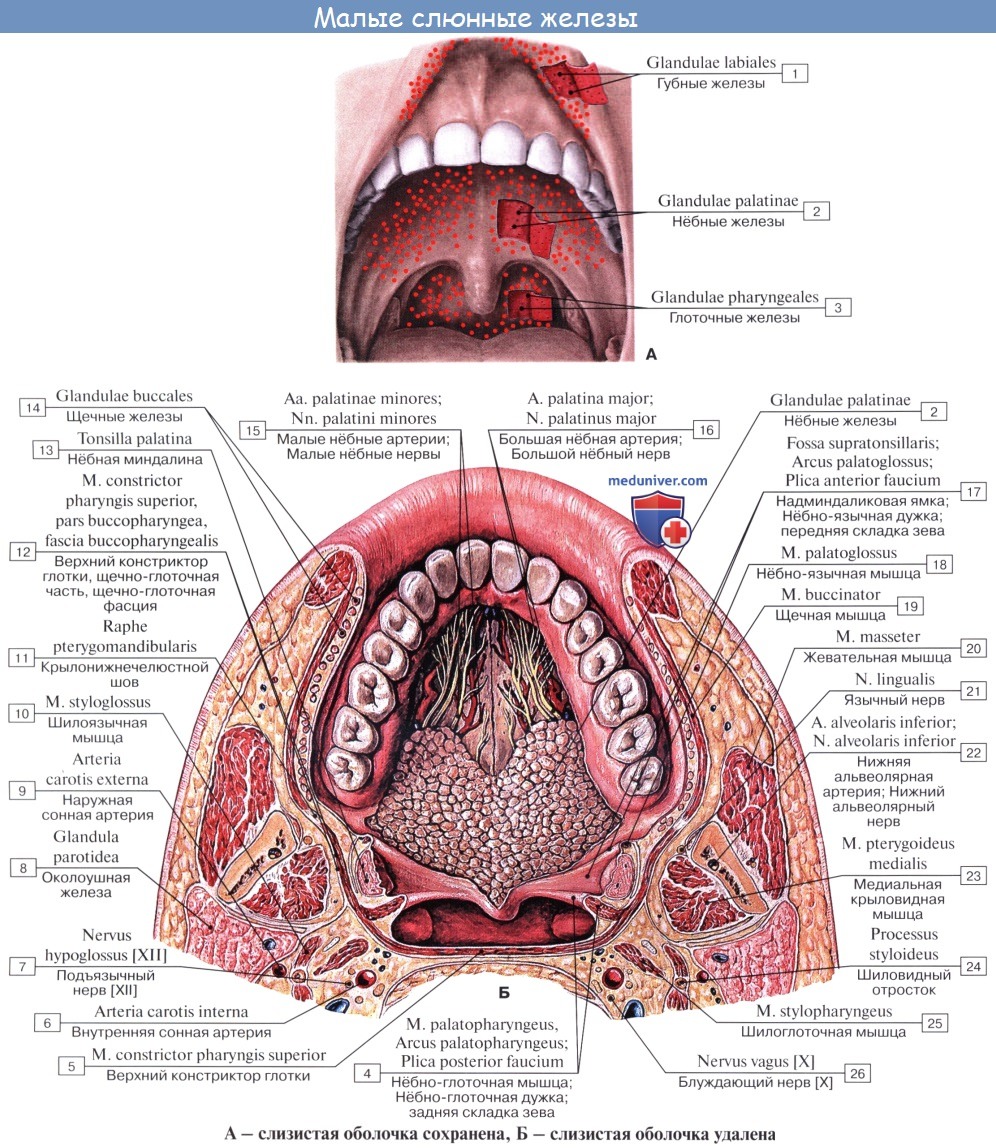
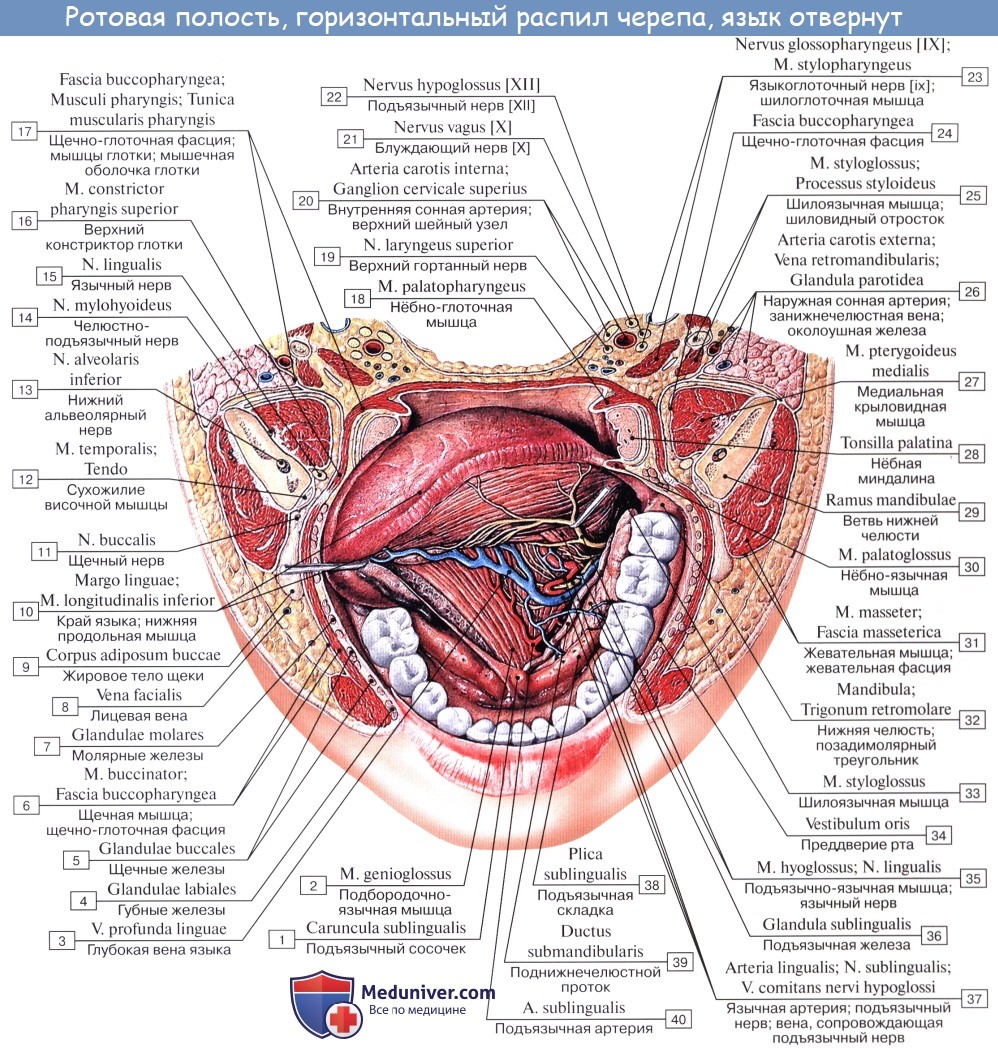
В полость рта открываются выводные протоки трех пар больших слюнных желез: околоушной, поднижнечелюстной и подъязычной. Кроме того, в слизистой оболочке рта имеются многочисленные мелкие железы, которые в соответствии с их расположением называются: glandulae labiales, buccales, palatinae, linguales.
По характеру секрета железы могут быть:
1) серозные,
2) слизистые и
3) смешанные.
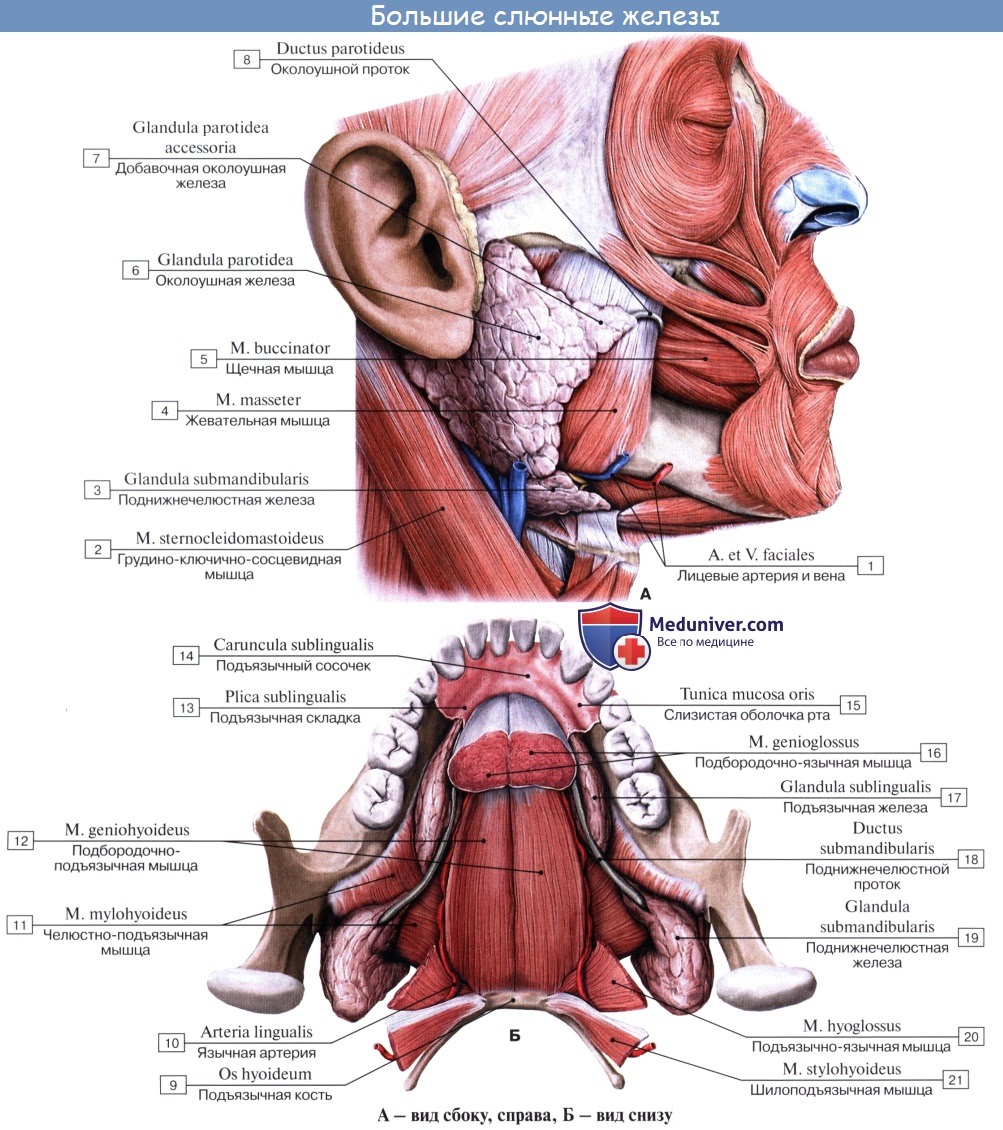
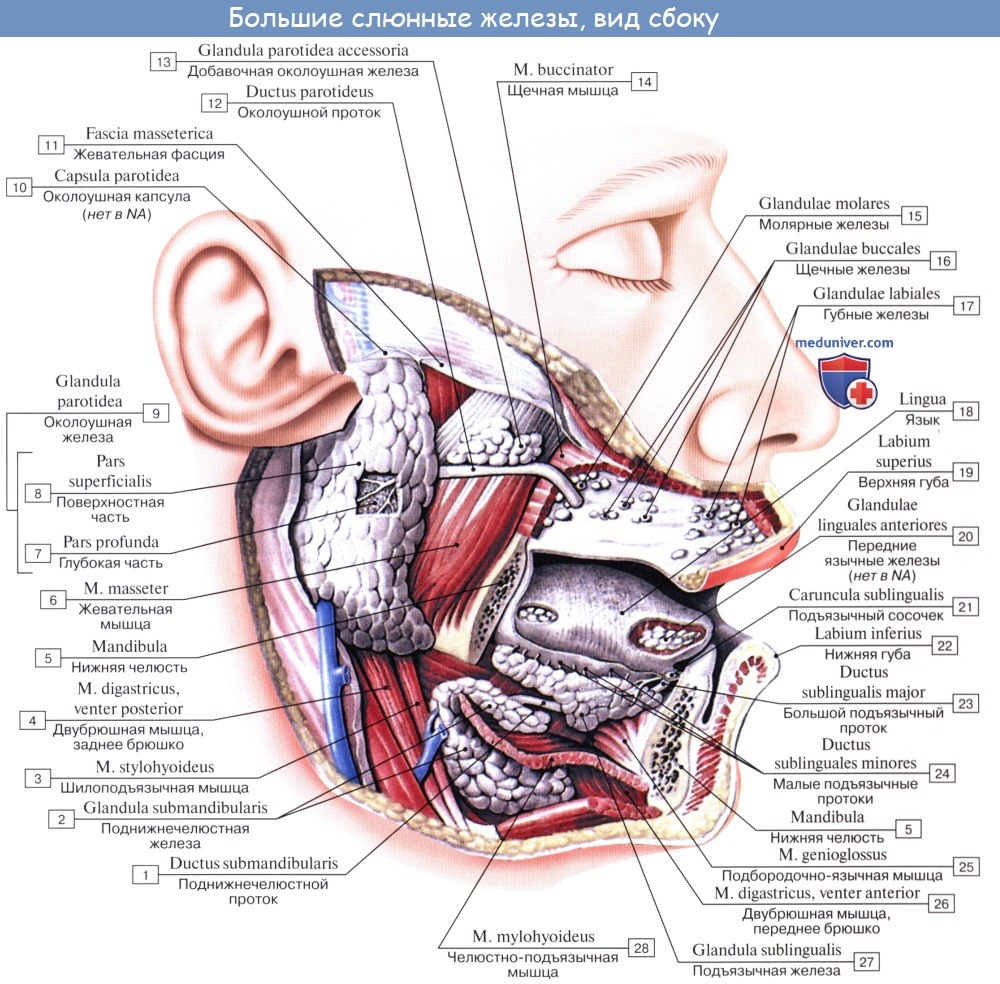
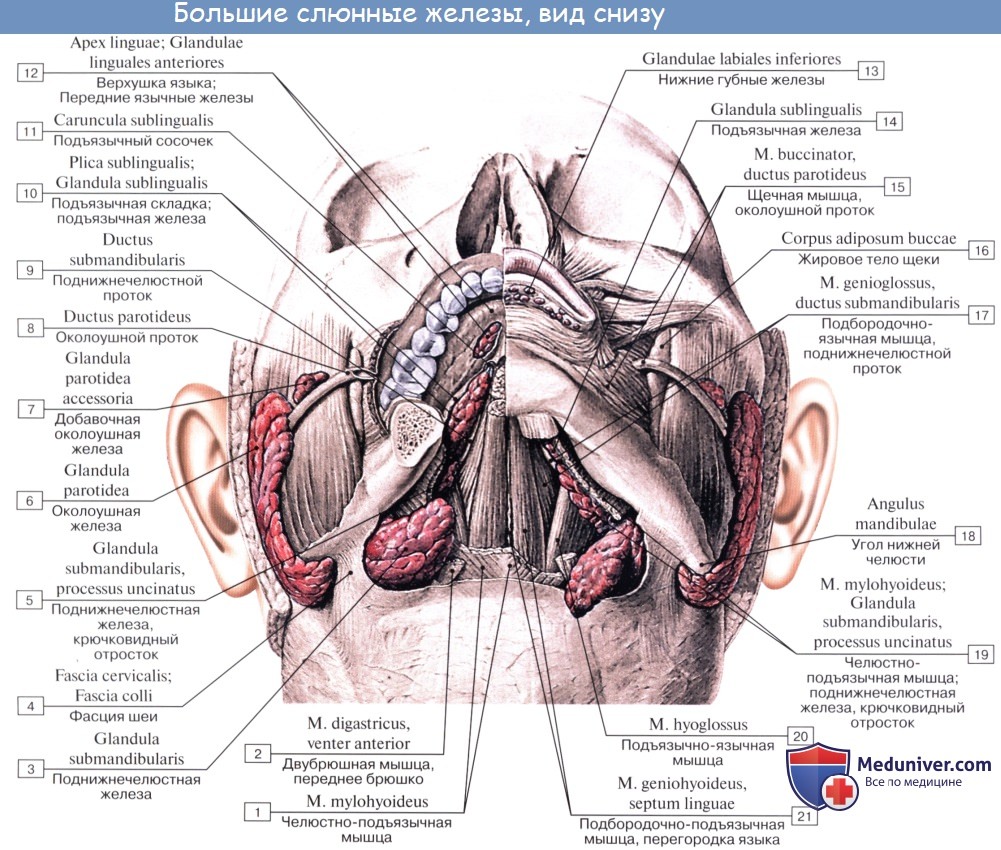

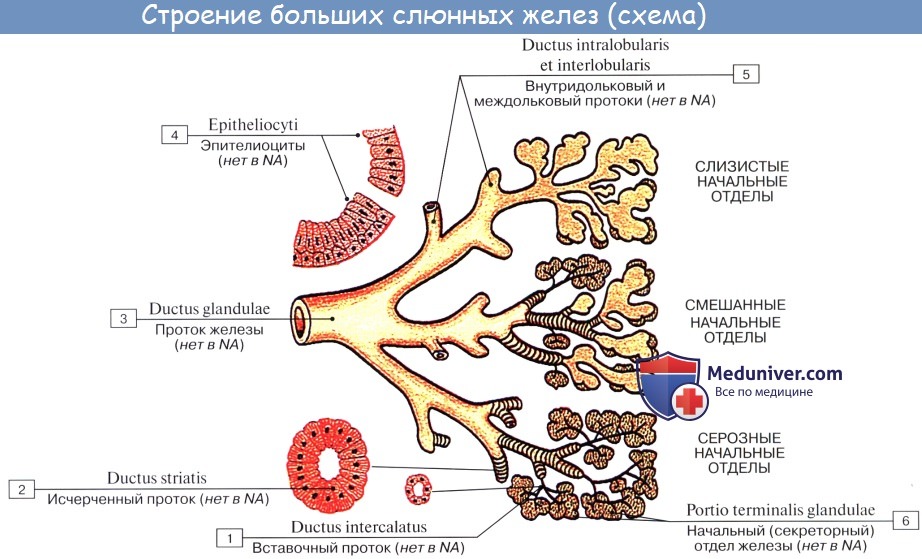
Три пары больших слюнных желез, glandulae salivales, достигая значительных размеров, выходят уже за пределы слизистой оболочки и сохраняют связь с полостью рта через свои выводные протоки. Сюда относятся следующие железы.
1. Glandula parotidea (para — возле; ous, otos — ухо), околоушная железа , самая крупная из слюнных желез, серозного типа. Она расположена на латеральной стороне лица спереди и несколько ниже ушной раковины, проникая также в fossa retromandibularis. Железа имеет дольчатое строение, покрыта фасцией, fascia parotidea, которая замыкает железу в капсулу.
Выводной проток железы, ductus parotideus, 5—6 см длиной, отходит от переднего края железы, идет по поверхности m. masseter, пройдя через жировую ткань щеки, прободает m. buccinator и открывается в преддверие рта маленьким отверстием против второго большого коренного зуба верхней челюсти. Ход протока крайне варьирует. Проток бывает раздвоенным. Околоушная железа по своему строению является сложной альвеолярной железой.
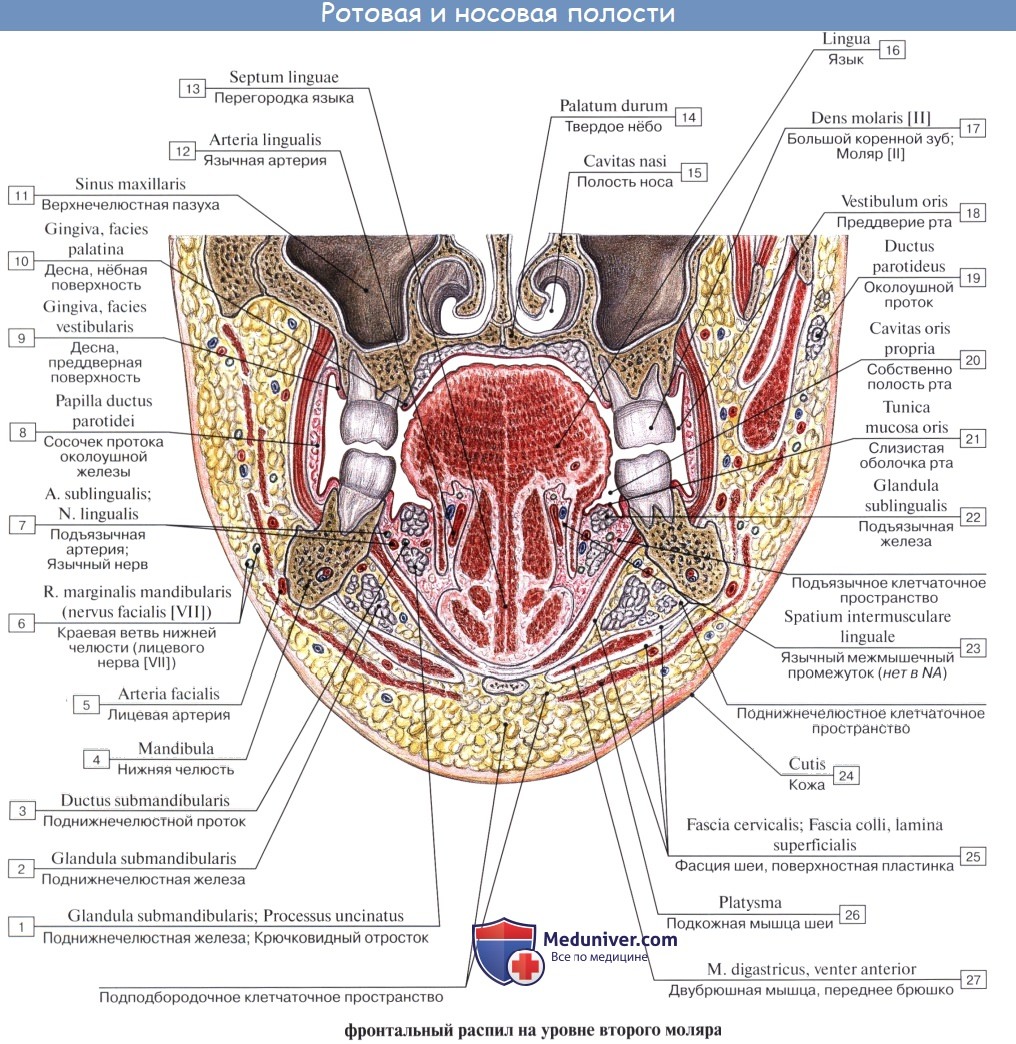
2. Glandula submandibularis, поднижнечелюстная железа, смешанного характера, по строению сложная альвеолярно-трубчатая, вторая по величине. Железа имеет дольчатое строение. Она расположена в fossa submandibularis, заходя за пределы заднего края m. mylohyoidei. По заднему краю этой мышцы отросток железы заворачивается на верхнюю поверхность мышцы; от него отходит выводной проток, ductus submandibularis, который открывается на caruncula sublingualis.
3. Glandula sublingualis, подъязычная железа, слизистого типа, по строению сложная альвеолярно-трубчатая. Она расположена поверх m. mylohyoideus на дне полости рта и образует складку, plica sublingualis, между языком и внутренней поверхностью нижней челюсти. Выводные протоки некоторых долек (числом 18 — 20) открываются самостоятельно в полость рта вдоль plica sublingualis (ductus sublinguals minores). Главный выводной проток подъязычной железы, ductus sublingualis major,идет рядом с протоком поднижнечелюстной и открывается или одним общим с ним отверстием, или тотчас вблизи.
Питание околоушной слюнной железы происходит из прободающих ее сосудов (a. temporalis superficialis); венозная кровь оттекает в v. retromandibularis, лимфа — в Inn. parotidei; иннервируется железа ветвями tr. sympathicus и n. glossopharyngeus. Парасимпатические волокна из языкоглоточного нерва достигают ganglion oticum и далее идут к железе в составе n. auriculotemporalis. Поднижнечелюстная и подъязычная слюнные железы питаются из a. facialis et lingualis. Венозная кровь оттекает в v. facialis, лимфа — в Inn. submandibulars et mandibulares. Нервы происходят из n. intermedius (chorda tympani) и иннервируют железу через ganglion submandibulare.
Учебное видео анатомии, топографии слюнных желез и их выводных протоков
Редактор: Искандер Милевски. Дата последнего обновления публикации: 18.8.2020
Теория и практический опыт в ультразвуковой диагностике патологии слюнных желез


УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
В отечественной и зарубежной литературе встречается много работ, посвященных сиалогии (от греч. Sialon – слюна и logos – учение) – науке о заболеваниях и повреждениях слюнных желез, методах их диагностики и лечения. По данным разных авторов, на долю заболеваний слюнных желез приходится до 24% всей стоматологической патологии. В настоящее время в клинической практике наиболее часто встречаются дистрофические, воспалительные заболевания слюнных желез (сиалоаденозы, сиалоадениты), а также опухоли и врожденные пороки развития слюнных желез. Кроме того, патологические изменения слюнных желез часто сопутствуют другим заболеваниям (сахарный диабет, бронхоэктатическая болезнь, саркоидоз, цирроз печени, гипертриглицеридемия, лимфогранулематоз и др.).
Для диагностики заболеваний слюнных желез используются различные инструментальные методы [1]:
- рентгенография (при подозрении на образование камней в протоках слюнных желез, однако в 20% камни поднижнечелюстных слюнных желез и 80% околоушных слюнных желез нерентгеноконтрастны);
- сиалография (исследование протоков слюнных желез с рентгеноконтрастным веществом, редко оказывается полезно при дифференцировании опухолей от воспалительных процессов, однако она может помочь дифференцировать объемное образование слюнных желез от образований в соседних тканях. У больных с подозрением на аутоиммунное заболевание слюнных желез может обнаружиться характерная картина мешотчатого расширения протоковой системы. При острой инфекции слюнных желез сиалографию предпринимать не следует [2]);
- компьютерная томография вместе с сиалографией;
- ультразвуковой метод (является наиболее доступным, безопасным и информативным в процессе дифференциальной диагностики патологического состояния слюнных желез).
Анатомия слюнных желез [3]
Выделяют три пары больших слюнных желез (СЖ) и много малых. К большим относят парные околоушные, поднижнечелюстные и подъязычные СЖ. Околоушная слюнная железа (ОУСЖ) расположена на наружной поверхности ветви нижней челюсти у переднего края грудиноключично-сосцевидной мышцы, а также в позадичелюстной ямке. Размеры колеблются в значительных пределах: длина 48-86 мм, ширина 42-74 мм, толщина 22-45 мм. ОУСЖ покрыта околоушной фасцией, которая является ее капсулой и плотно сращена с ней. Иногда у переднего края ОУСЖ располагается добавочная долька размером 10-20 мм, имеющая свой проток, впадающий в околоушный. Из железы околоушный проток выходит на границе ее верхней и средней трети, затем он проходит по наружной поверхности жевательной мышцы параллельно скуловой дуге и поворачивает на 90° кнутри, пронизывая жировую клетчатку и щечную мышцу. Проекция околоушного протока на кожу щеки определяется на линии, соединяющей козелок ушной раковины и угол рта. Открывается околоушный проток в преддверии полости рта на уровне 1-2 больших коренных зубов. Диаметр протока в среднем 1,5-3,0 мм, его протяженность 15-40 мм. В толще железы проходят ветви наружной сонной артерии, лицевой нерв и его ветви, ушно-височный нерв. Вокруг ОУСЖ и в ее паренхиме располагается много лимфатических узлов (рис. 1), которые могут являться первичным или вторичным коллектором для отвода лимфы от зубов и тканей полости рта.
Рис. 1. Лимфатические узлы в толще околоушной слюнной железы.
Поднижнечелюстная слюнная железа (ПНЧСЖ) расположена в поднижнечелюстном треугольнике между телом нижней челюсти, передним и задним брюшками двубрюшной мышцы. Размеры железы составляют: передне-задний 20-40 мм, боковой 8-23 мм, верхненижний 13-37 мм. Сзади ПНЧСЖ отделена от ОУСЖ отростком собственной фасции шеи. Медиальная поверхность железы в переднем отделе лежит на челюстно-подъязычной мышце. Поднижнечелюстной проток, перегибаясь через задний край этой мышцы, располагается на латеральной поверхности подъязычно-язычной мышцы. Затем идет между медиальной поверхностью подъязычной СЖ и подбородочно-язычной мышцей до места своего выходного отверстия в области подъязычного сосочка. В толще железы проходят лицевая артерия и ее ветви, язычная артерия и одноименные вены.
Подъязычная слюнная железа (ПЯСЖ) расположена на дне полости рта в подъязычной области параллельно телу нижней челюсти. Размеры железы составляют: продольный 15-30 мм, поперечный 4-10 мм и вертикальный 8-12 мм. Проток ПЯСЖ проходит по ее внутренней поверхности и открывается в области переднего отдела подъязычного валика самостоятельно или вместе с поднижнечелюстным протоком. Иногда проток ПЯСЖ впадает в средний отдел протока ПНЧСЖ.
Малые слюнные железы – губные, щечные, язычные, небные, резцовые – располагаются в соответственных участках слизистой оболочки. Могут быть источником развития аденокарцином полости рта.
Патология слюнных желез
Пороки развития СЖ встречаются редко. Наиболее распространены аномалии размера желез (агенезия и аплазия, врожденная гиперплазия (рис. 2) и гипоплазия), их расположения (гетеротопия, добавочные СЖ), аномалии выводных протоков (атрезия, стеноз, эктазия, кистозная трансформация, дистопии протоков).
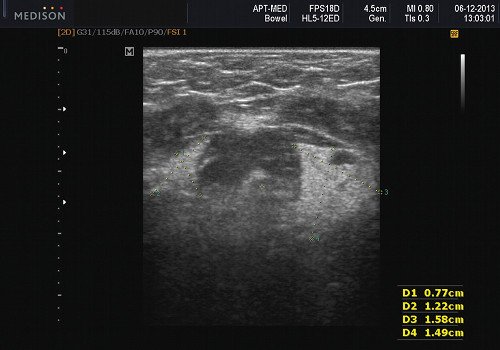
Рис. 2. Гиперплазия левой подъязычной слюнной железы.
Сиаладениты – большая группа полиэтиологических воспалительных заболеваний СЖ (рис. 3). Первичные сиаладениты – сиаладениты, рассматриваемые в качестве самостоятельных заболеваний (например, эпидемический паротит). Вторичные сиаладениты – сиаладениты, являющиеся осложнениями или проявлениями других заболеваний (например, сиаладенит при гриппе). Эхографическая картина при разной этиологии малоспецифична. Этиология имеет клиническое значение в процессе определения тактики лечения.
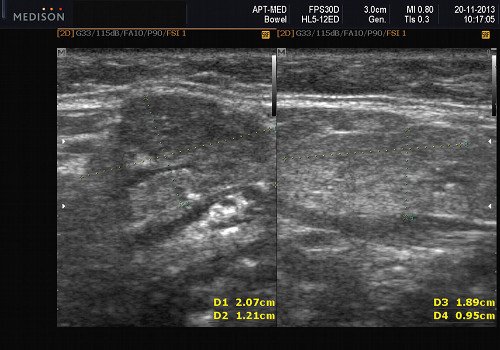
Рис. 3. Сиаладенит правой поднижнечелюстной слюнной железы.
По этиологическому фактору сиаладениты классифицируют [4] на:
Слюнные железы: анатомия, особенности строения
В последнее время в челюстно-лицевой хирургии одной из самых популярных актуальных тем является тема заболеваний слюнных желёз. На международных конференциях широко представлены темы особенностей анатомического строения, функциональных заболеваний слюнных желёз, так как в последнее десятилетие получила подтверждение гипотеза об инкреторной функции больших слюнных желез, что ставит их в ряд органов, оказывающих регуляторное действие на различные функции организма: процессы физиологической регенерации, эритропоэз, минеральный обмен и встречается во всех возрастных группах [1–4].
При изучении частоты и причин обращаемости людей разного возраста в амбулаторные и стоматологические подразделения стационарных лечебно-профилактических учреждений была использована классификация заболеваний СЖ В.Н. Матиной (2007) [5, 6].
Цель работы – обзор научной литературы о причинах нарушения секреции слюнных желез и методах их лечения.
Заболевания слюнных желез достаточно широко распространены и требуют особого внимания как со стороны врачей стоматологов, так и со стороны врачей других профилей.
Разберемся с основными симптомами и понятиями.
Сиалоаденит – это инфекционное заболевание, возникающее вследствие попадания в слюнные железы патогенных микроорганизмов
По частоте возникновения преобладают воспалительные процессы. По данным исследований Rauch, на 100 случаев воспаления приходится 10 случаев сиалоза, 5 случаев слюнного камня, 1 случай опухоли слюнной железы.
– разнообразные бактериальные инфекции – стафилококковая, пневмококковая, стрептококковая, туберкулез и сифилис;
– вирусы – в частности, цитомегаловирус человека, вирус гриппа и эпидемического паротита («свинки»);
– актиномикоз – распространенная грибковая инфекция;
– болезнь кошачьих царапин – появляется вследствие укусов и царапин кошек;
– онкологические заболевания также могут стать причиной вторичного сиалоаденита [7, 8].
Слюнотечение (гиперсаливация) – это повышенное выделение слюны, зачастую с истечением ее из ротовой полости на подбородок.
Развивается в результате большого количества разнообразных заболеваний и состояний как при повышенном, так и при нормальном объеме вырабатываемой слюны.
1. Изменения со стороны полости рта:
– стоматит (воспаление слизистой оболочки полости рта);
– гингивит (воспаление десен);
– сиалоаденит (вирусное воспаление ткани слюнных желез).
2. Заболевания органов пищеварения.
– Сужение пищевода (например, после его воспаления или химического ожога).
– Гастрит (воспаление слизистой оболочки желудка):
– с повышенной секрецией (выработкой) желудочного сока;
– с пониженной секрецией желудочного сока.
– Язва (глубокий дефект) желудка.
– Язва двенадцатиперстной кишки.
– Острый панкреатит (воспаление поджелудочной железы, длящееся менее 6 месяцев).
– Хронический панкреатит (воспаление поджелудочной железы, длящееся более 6 месяцев).
3. Заболевания нервной системы:
– инсульт (гибель участка головного мозга);
– болезнь Паркинсона (медленно прогрессирующий неврологический синдром, характеризующийся повышением тонуса мышц, их дрожанием и ограничением движений);
– опухоли головного мозга;
– бульбарный паралич (поражение IX, X, XII пар черепных нервов в продолговатом мозге);
– ваготония (повышение тонуса парасимпатической нервной системы – части вегетативной нервной системы, нервные узлы которой расположены в органах или недалеко от них);
– воспаление тройничного нерва (пятая пара черепно-мозговых нервов);
– воспаление лицевого нерва (седьмая пара черепно-мозговых нервов);
– психозы (болезненное расстройство психики, проявляющееся нарушенным восприятием реального мира);
– некоторые формы шизофрении (тяжелое психическое расстройство, влияющее на многие функции сознания и поведения);
– неврозы (обратимые (то есть способные к излечению) психические нарушения);
– олигофрения (врожденное) слабоумие, то есть недоразвитие умственной деятельности);
– идиотия (самая глубокая степень олигофрении, характеризующаяся почти полным отсутствием речи и мышления);
– кретинизм (заболевание, характеризующееся задержкой физического и психического развития вследствие снижения выработки гормонов щитовидной железы).
– Бешенство (острое инфекционное вирусное заболевание, поражающее центральную нервную систему).
– Глистные инвазии (внедрение в организм плоских или круглых червей).
– Недостаточность никотиновой кислоты (заболевание, развившееся вследствие дефицита никотиновой кислоты, то есть витамина РР, содержащегося в ржаном хлебе, мясных продуктах, фасоли, гречке, ананасах, грибах).
– Отравление различными химическими веществами при их попадании в организм с вдыхаемым воздухом, проглатывании с пищей или водой, а также через кожу: ртутью, йодом, бромом, хлором, медью, оловом [9, 10, 11, 12].
4. Воздействие некоторых лекарственных препаратов:
– М-холиномиметиков (группа препаратов, возбуждающих парасимпатическую нервную систему, которые используются для лечения глаукомы (повышенного внутриглазного давления) и других заболеваний);
– солей лития (группа препаратов, используемых для лечения некоторых психических заболеваний);
– антиконвульсантов (группа препаратов, применяющиеся для предупреждения возникновения судорог).
– Уремия (самоотравление организма, возникающее в результате нарушении функции почек).
Рефлекторное слюнотечение (то есть непроизвольное выделение слюны в ответ на получение импульсов головным мозгом от различных органов) может иметь место при заболеваниях: носа, реже – почек и других органов [13, 14].
Слюннокаменная болезнь (сиалолитиаз, калькулезный сиаладенит) характеризуется образованием камней в протоках слюнных желез.
Наиболее часто встречается в подчелюстных железах (83 %), реже – в околоушных (10 %) и подъязычных (7 %).
1. Нарушение минерального, главным образом, кальциевого обмена.
2. Гипо- и авитаминоз А.
3. Нарушения секреторной функции и хроническое воспаление слюнной железы.
Сиалоз – это билатеральные рецидивирующие, невоспалительного и неопухолеподобного характера изменения.
1. Болезни эндокринной системы;
2. Нарушение обменных процессов в организме;
3. Заболевания пищеварительного тракта;
4. Некоторые аллергические заболевания;
5. Остеохондроз шейного отдела позвоночника.
6. Опухоли, различные по своему морфологическому строению малых и больших слюнных желез [15, 16].
Причины появления опухолей слюнных желез до конца не выяснены. Предполагается возможная этиологическая связь опухолевых процессов с предшествующими травмами слюнных желез или их воспалением (сиаладенитами, эпидемическим паротитом), Существует мнение, что опухоли слюнных желез развиваются вследствие врожденных дистопий. Есть сообщения относительно возможной роли онкогенных вирусов (Эпштейна-Барр, цитомегаловируса, вируса герпеса) в возникновении опухолей слюнных желез.
Количество, возраст и гендерное распределение людей, находившихся на амбулаторном лечении, n ( %)
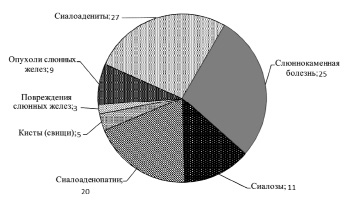
Распределение пациентов с заболеваниями слюнных желез с учетом нозологической формы патологии, n (чел.)
Опухоли слюнных желез в процентном соотношении распределены следующим образом: 80 % – gl.parotis, 10 % – gl.submandibularis, 9 % – малые слюнные железы, 1 % – подъязычная слюнная железа [17, 18, 19].
Лечение слюнных желез
Лечебные мероприятия при сиалоадените могут осуществляться как в условиях стационара, так и в поликлинике, что определяется тяжестью течения заболевания, комплексом лечебных методов и зависит от объема терапевтических и хирургических мероприятий, а также социально-бытовых условий пациента. Лечение больных с хроническими сиалоаденитами в стадии обострения в большинстве случаев проводится в условиях стационара и направлено на купирование острых воспалительных явлений в СЖ и предупреждение развития осложнений. Основная роль отводится антибиотикотерапии. При воспалительных заболеваниях СЖ в процесс активно вовлекается лимфатическая система. В нее из очага воспаления всасываются продукты распада клеток и нарушенного метаболизма, патогенные микроорганизмы, которые не только сохраняются, но и размножаются в лимфатических узлах с образованием токсических продуктов. Однако не все антибактериальные препараты, применяемые при воспалительных заболеваниях СЖ, обладают лимфотропным действием. Поэтому в настоящее время используется методика регионарного лимфотропного введения препаратов в область сосцевидного отростка, что позволяет снизить суточные дозы антибиотиков с одновременным увеличением терапевтической концентрации лекарственных средств в тканях и жидкостях организма [20–23].
У больных с хроническими сиалоаденитами в стадии ремиссии наибольший эффект отмечается при применении комплекса лечебных мероприятий, направленных на решение следующих задач: повышение неспецифической реактивности организма и коррекцию нарушенного иммунитета; улучшение трофики СЖ и стимуляцию ее функции; предупреждение рецидивирования воспалительного процесса (комплекс лечебных мероприятий проводится в зависимости от периода заболевания – обострения или ремиссии); приостановление нарастания склерозирования стромы и дегенеративных изменений в паренхиме; снижение токсического воздействия на организм системных заболеваний, характерных для каждой формы хронического сиалоаденита; с этой целью больных следует направлять к профильным специалистам для проведения лечения [24–26].
Независимо от формы заболевания, стадии и активности процесса лечение начинают с ликвидации хронических очагов воспаления (санации полости рта, ЛОР-органов и др.). Выбор лечебных мероприятий осуществляется с целью воздействия на патогенетические звенья функционального и морфологического характера, определяемые у больных хроническим сиалоаденитом [27–29].
Методы лечения довольно разнообразны по комплексу лекарственных средств и способу их применения.
С целью повышения иммунитета успешно применяются поливитамины, нуклеинат натрия, а также метод интраканального УФ-облучения протоков СЖ с использованием гибких световодов (с помощью малогабаритного локального УФ-облучателя «Яхонт»). В весенне-осенний период усиливается риск обострения хронических сиалоаденитов, поэтому коррекцию иммунитета в это время года целесообразно проводить в виде профилактической терапии. Большое значение необходимо придавать условиям жизни больного: правильному и регулярному питанию, разумному сочетанию режима труда и отдыха, аутотренингу, гимнастике. Положительные результаты лечения наблюдаются при использовании лекарственных препаратов растительного происхождения: настойки календулы, сока подорожника, сиропа шиповника, экстракта чабреца [30].
С целью нормализации нарушенного обмена нуклеиновых кислот, наблюдаемого преимущественно у больных интерстициальным сиалоаденитом, широко применяются стафилококковый анатоксин, бактериофаг, инъекции РНК-азы, электрофорез с ДНК-азой, Продигиозан. В качестве мембраностабилизатора назначается a-токоферол, регулирующий нарушенные антиокислительные процессы. Новокаиновая блокада, предложенная А.В. Вишневским, используется с целью нормализации трофических процессов в железе. Наиболее выраженно ее положительный эффект отмечается в сочетании с компрессами диметилсульфоксида и гепарина натрия. Гипертермическая реакция кожных покровов на месте введения 0,5 % раствора Новокаина сохраняется в течение 2–3 сут, поэтому рекомендуется проводить блокаду 1 раз в 2–3 дня. Тримекаиновая или лидокаиновая блокада дают менее выраженный гипертермический эффект. Всего на курс назначают 5—10 блокад в области каждой СЖ, чередуя стороны при двустороннем процессе. Димексид улучшает тканевую микроциркуляцию, оказывает аналгезирующее, бактериостатическое действие, особенно при внутрипротоковом введении 30 % раствора. Галантамин (0,5–1,0 % раствор) в виде подкожных инъекций с целью улучшения секреторной активности железы показан у больных интерстициальным сиалоаденитом и сиалодохитом. Раствор пирогенала улучшает трофику и функцию СЖ, приостанавливает развитие рубцов и спаек, в связи с чем рекомендуется к применению у больных с паренхиматозным сиалоаденитом [31].
При обострении процесса в комплекс лечебных мероприятий следует включать парентеральное введение протеаз, криохирургию, магнитотерапию СЖ и верхнего шейного симпатического ганглия. Внутрипротоковое введение протеаз может привести к еще большему обострению процесса. У больных с обострившимся паренхиматозным сиалоаденитом положительные результаты наблюдаются при использовании ингибитора протеаз Контрикала, который приводит к быстрому купированию сиалоаденита, а при синдроме Шегрена – к улучшению секреции. Положительный эффект отмечается после введения в протоки околоушных слюнных желёз лиофилизированного панкреатического сока, суспензии цинк-инсулина, витамина А и масла шиповника.
Общесоматические заболевания, в большинстве случаев диагностируемые у пациентов с сиалоаденитами, оказывают на паренхиматозные органы, в том числе и на СЖ, токсическое воздействие и приводят к изменению их гемодинамики, вследствие чего возникает нарушение микроциркуляции органа. Указанные процессы определяют сущность хронического воспаления, приводя к развитию фиброзных и склеротических изменений и ксеростомии. С учетом этого факта больным с сиалоаденозами и хроническими формами сиалоаденитов следует проводить инфузионную терапию с использованием гемодеза и реополиглюкина. Причем раствор гемодеза можно использовать как в виде наружных блокад (50 мл) на область СЖ в сочетании с внутривенными вливаниями 400 мл физиологического раствора и раствора глюконата кальция, так и внутривенно (400 мл), сочетая с электрофорезом дезоксирибонуклеазы на область желез [32].
Физиолечение широко используется у больных сиалоаденитами: при длительности заболевания не более 5 лет рекомендуется ультразвуковая терапия области СЖ; благоприятный эффект наблюдается при проведении электрофореза области СЖ с 1 % раствором лизоцима на 0,5 % растворе хлорида натрия или электрофореза с 1 % раствором аскорбиновой кислоты. Использование внутрижелезистого введения лекарственных препаратов через околоушной проток с помощью электрофореза увеличивает скорость их проникновения в 3 раза; лазеротерапия усиливает регионарное кровообращение в СЖ, что позволяет значительно удлинить периоды ремиссии [33].
Применение внутрипротокового лазерного облучения дает более сильный лечебный эффект и способствует уменьшению размеров полостей при паренхиматозном сиалоадените; положительные результаты дает использование переменного магнитного поля на область СЖ; аксонотерапия – электростимуляция активных точек в области околоушных СЖ – эффективна при лечении больных с паренхиматозным паратитом; воздействие гелиево-неоновым лазером на область пораженной СЖ (курс лечения составляет 10 процедур) позволяет нормализовать вязкость и рН слюны, а также купировать воспалительный процесс в более короткие сроки. Одновременно с этим у больных отмечается улучшение общего состояния, нормализация сна и исчезновение болевого синдрома [34].
Гирудотерапия оказывает противовоспалительное, иммунорегуляторное, гипосенсибилизирующее, противоотечное, тромболитическое, обезболивающее, гипотензивное, антиатеросклеротическое действия и обладает рядом других положительных свойств. Она эффективна у больных, страдающих интерстициальным сиалоаденитом и сиалозами, но с осторожностью должна применяться у пациентов с синдромом Шегрена и хроническим паренхиматозным сиалоаденитом. При лечении больных с сиалозами применяется комплекс патогенетической терапии, включающий сульфат магния, Мезим-форте, Продигиозан, лимонную кислоту, -глобулины, поливитамины, гемотрансфузию. Лечение должно быть направлено на элиминацию метаболитов или реутилизацию фосфолипидно кальциевых компонентов тканевого детрита, восстановление резистентности клеточных мембран, мембранорепарацию. Терапия больных с синдромом Шегрена имеет свои особенности, связанные с аутоиммунным характером заболевания. Наибольший эффект дает включение в комплекс лечения кортикостероидных препаратов и цитостатиков. Однако использование преднизолона должно проводиться с большой осторожностью, так как кортикостероиды способны активизировать цитомегаловирусную инфекцию, которая нередко рассматривается как этиологический момент в развитии данной патологии. При лечении больных с синдромом Шегрена показаны аурикулярная иглорефлексотерапия, вибро-, гидромассаж малых СЖ, мануальная рефлексотерапия, способствующие уменьшению ксеростомии. Рентгенотерапия СЖ малоэффективна из-за рецидивирования заболевания. Наилучшие (кратковременные) результаты наблюдаются при облучении желез в случае лимфоэпителиальных поражений: при синдроме Микулича, болезни Шегрена. Используют малые дозы облучения (суммарно от 5 до 10 Гр/с). Применение метода ограничено из-за угасания функционирования всех СЖ, а также вследствие развития наведенных радиогенных опухолей после рентгенотерапии. Несмотря на достигнутые на современном уровне успехи в консервативном лечении различных форм хронических сиалоаденитов, полного излечения не наступает и возможны рецидивы, в ряде случаев (особенно на поздних стадиях) приходится прибегать к хирургическим методам: симпатической денервации околоушных СЖ, удалению СЖ или перевязке околоушного протока с денервацией ушно-височного нерва. Следует, однако, отметить, что большинство оперативных вмешательств, проводимых на околоушных СЖ, связаны с развитием осложнений (парезом мимических мышц, образованием слюнных свищей и др.), требующих длительных послеоперационных коррекций. Особенно важна при лечении больных сиалоаденитами его профилактическая направленность. На первый план выступают взаимодействие и преемственность действий между поликлиническими и стационарными врачами-стоматологами и профильными специалистами [33].
Сложности диагностики и лечения заболеваний СЖ обусловливают необходимость диспансеризации таких больных. Реабилитация больных с заболеваниями СЖ (медицинская, социальная, профессиональная) должна включать 4 периода: обследование, установление диагноза и стадии заболевания, проведение лечения соответственно этим стадиям, контроль и лечение в последующем периоде [35].
Результаты исследования и их обсуждение
Знания причин и способов лечения заболеваний слюнных желез позволят назначить врачу-стоматологу комплексное лечение для каждого индивидуального больного. Наиболее частой причиной заболевания слюнных желёз является воспалительно эпидемический характер вирусной или бактериальной природы и поражают чаще всего околоушные слюнные железы.
Таким образом, проведен анализ научной литературы, а также имеющихся сведений о слюнных железах и возможных их патологиях можно сделать вывод что наиболее частой причиной заболевания слюнных желёз является воспалительно эпидемический характер вирусной или бактериальной природы и поражают чаще всего околоушные слюнные железы. Лечения отводится консервативному купированию воспаления слюнных желёз основная часть которого отводится на антибиотикотерапию.
Профессионалам

Формирование полости рта, которое происходит к концу второго месяца внутриутробной жизни, тесно связано с развитием костей лицевого черепа. В этот период наиболее велик риск возникновения аномалий развития. Так, если лобный отросток мезиального носового отростка не срастается с одним или обоими отростками верхней челюсти, то возникает расщелина мягких тканей. Если не срастаются правый и левый отростки твердого неба – возникает расщелина твердого неба.
Слизистая оболочка рта
Строение слизистой оболочки рта. Преддверие и собственно полость рта выстланы слизистой оболочкой.
Слизистая оболочка рта (tunica mucosa oris) состоит из 3 слоев: эпителиального, собственной пластинки слизистой оболочки и подслизистой основы.
Эпителиальный слой. Слизистая оболочка рта выстлана многослойным плоским эпителием. Его строение неодинаково в различных участках полости рта. На губах, щеках, мягком небе, дне полости рта эпителий в нормальных условиях HI- ороговевает и состоит из базального и шиповатого слоев. На твердом небе и десне эпителий в нормальных условиях подвергается ороговению, в связи с чем в нем имеются кроме указанных слоев зернистый и роговой. Считают, что ороговение эпителия служит его ответной реакцией на воздействие раздражителя, в первую очередь механического.
Между клетками базального слоя располагаются отдельные лейкоциты. Они могут проникать в полость рта через иштелий, особенно эпителий десневой борозды, и обнаруживаются в ротовой жидкости. В некоторых участках .нштелия могут встречаться меланоциты – клетки, образующие меланин. Эпителий слизистой оболочки рта обладает нысоким уровнем активности ферментных систем. На границе эпителиального слоя и собственной пластинки слизистой пболочки располагается базальная мембрана, состоящая ни волокнистых структур.
Собственная пластинка слизистой оболочки (lamina mucosa propria), на которой располагается пласт эпителия, состоит и.ч плотной соединительной ткани. На границе с эпителием она образует многочисленные выступы – сосочки, которые вдаются на различную глубину в эпителиальный слой. Соединительная ткань представлена волокнистыми структурами – коллагеновыми и ретикулярными волокнами и клеточными элементами – фибробластами, тучными и плазматическими клетками, сегментоядерными лейкоцитами. Наиболее богата клеточными элементами собственная пластинка слизистой оболочки щеки и губ.
Макрофаги, выполняющие защитную функцию, фагоцитируют бактерии и погибшие клетки. Они активно участвуют в воспалительных и иммунных реакциях. Лаброциты (тучные клетки), характеризующиеся способностью продуцировать биологически активные вещества – гепарин, гистамин, обеспечивают микроциркуляцию, проницаемость сосудов. Лаброциты принимают участие в реакциях гиперчувствительности замедленного типа.
Собственная пластинка слизистой оболочки без резкой границы переходит в подслизистую основу (tunica submucosa), образованную более рыхлой соединительной тканью. В ней располагаются мелкие сосуды, залегают малые слюнные железы. Выраженность подслизистой основы определяет степень подвижности слизистой оболочки рта.
Иннервация слизистой оболочки рта. Чувствительную реакцию слизистой оболочки неба, щек, губ, зубов и передних двух третей языка обеспечивает тройничный нерв (V пара черепных нервов), ветви которого являются периферическими отростками нервных клеток тройничного (гассерова) узла. За чувствительность задней трети языка отвечает язы-коглоточный нерв (IX пара), который воспринимает также вкусовые раздражения с задней трети языка. С передних двух третей языка вкусовую чувствительность воспринимает лицевой нерв (VII пара черепных нервов). Симпатические волокна оказывают влияние на кровоснабжение слизистой оболочки и на секрецию слюнных желез.
Строение слизистой оболочки в различных отделах рта
Губы. Красная кайма губ является переходной зоной между кожей и слизистой оболочкой. В силу этого на ней отсутствуют волосы и потовые железы, но сохраняются сальные. Подслизистая основа отсутствует, но на границе мышечного слоя и слизистой оболочки имеется большое количество мелких слюнных желе.ч. Красная кайма покрыта многослойным плоским ороговевающим эпителием, а со стороны преддверия полости рта — многослойным плоским неороговевающим. Уздечки верхней и нижней губы при коротком прикреплении к десне могут способствовать смещению зубов — возникновению диастемы.
Щеки. На щеках имеется выраженный подслизистый слой, что обусловливает подвижность слизистой оболочки. При закрывании рта слизистая оболочка образует складки. В подслизистой основе располагаются множество мелких
сосудов, сальные железы (железы Фордайса), образующие иногда конгломераты желтоватого цвета. Нередко эти обра-пования принимают за патологические. На слизистой оболочке щеки, на уровне второго большого коренного зуба (моляра) верхней челюсти, открывается выводной проток околоушной слюнной железы, эпителий которого не ороговевает.
Десны. Анатомически различают три участка десны: / маргинальную, или краевую, альвеолярную, или прикрепленную, и десневой сосочек. В десне отсутствует Подслизистая основа и поэтому слизистая оболочка плотно соединена с надкостницей альвеолярного отростка. Эпителий альвеолярного отростка краевой части десны имеет все признаки ороговения.
Твердое небо. Слизистая оболочка твердого неба имеет неодинаковое строение. В области небного шва и перехода неба в альвеолярный отросток Подслизистая основа отсутствует И слизистая оболочка плотно прикреплена к надкостнице. В переднем отделе в подслизистой основе твердого неба содержится жировая ткань, а в заднем — слизистые железы, что обусловливает податливость этих участков слизистой оболочки. На небе, вблизи центральных резцов верхней челюсти, имеется резцовый сосочек, который соответствует расположенному в костной ткани резцовому каналу. В передней трети твердого неба в обе стороны от небного шва расходятся 3—4 складки.
Мягкое небо. Слизистая оболочка мягкого неба характеризуется наличием значительного количества эластических Волокон на границе собственной пластинки слизистой оболочки И подслизистой основы (мышечная пластинка слизистой оболочки отсутствует). В подслизистой основе располагаются слизистые слюнные железы. Многослойный плоский эпите-шй не ороговевает, а в отдельных участках приобретает признаки мерцательного.
Дно полости рта. Слизистая оболочка дна полости рта >чень подвижна за счет выраженного под слизистого слоя, .1 эпителий в норме не ороговевает.
Язык. Это мышечный орган полости рта, участвующий в жевании, сосании, глотании, артикуляции, определении вкуса. Различают верхушку (кончик), тело и корень, а также верхнюю (спинка), нижнюю поверхности и боковые края языка. Нижняя поверхность языка с расположенной на ней парной бахромчатой складкой соединяется уздечкой с дном полости рта.
Слизистая оболочка языка состоит из многослойного плоского неороговевающего или частично ороговевающего (нитевидные сосочки) эпителия и собственной пластинки слизистой оболочки. Нижняя поверхность гладкая, покрыта многослойным плоским неороговевающим эпителием. Благодаря наличию подслизистой основы она подвижна. На спинке языка слизистая оболочка плотно фиксирована на мышцах. На задней трети языка имеется скопление лимфоидной ткани в виде больших или малых фолликулов. Лимфоидная ткань розового цвета, хотя может иметь и синеватый оттенок. Это лимфоэпителиальное образование носит название язычной миндалины. В заднем отделе языка в подслизистой основе располагаются мелкие слюнные железы, которые по характеру секрета делят на серозные, слизистые и смешанные.
Собственная пластинка слизистой оболочки языка вместе с покрывающим ее эпителием образует выступы – сосочки языка. Различают нитевидные, грибовидные, листовидные и желобоватые сосочки языка.
Нитевидные сосочки (papillae filiformes) – самые многочисленные (до 500 на 1 кв.см). Они располагаются на всей поверхности спинки языка, покрыты многослойным плоским ороговевающим эпителием, что придает им белесоватый оттенок. При нарушении нормального отторжения ороговеваю-щих чешуек, например при патологии желудочно-кишечного тракта, на языке образуется белый налет — «обложенный» язык. Возможно интенсивное отторжение наружного слоя эпителия нитевидных сосочков на ограниченном участке. Такое явление получило название десквамации. Нитевидные сосочки обладают тактильной чувствительностью.
Грибовидные сосочки (papillae fungiformes) располагаются на боковых поверхностях и кончике языка. На спинке языка их меньше. Грибовидные сосочки имеют хорошее кровоснабжение. В силу того, что покрывающий их эпителиальный слой не ороговевает, они выглядят как красные точки. В грибовидных сосочках заложены вкусовые почки (луковицы).
Листовидные сосочки (papillae foliatae) располагаются на боковой поверхности языка и в задних отделах (впереди желобоватых). Листовидные сосочки также содержат вкусо-иые почки (луковицы).
Желобоватые сосочки (papillae vallatae — сосочки языка, окруженные валом) — самые крупные сосочки языка — располагаются в один ряд (по 9 – 12) уступом (подобно римской цифре V) на границе корня и тела языка. Каждый сосочек имеет форму цилиндра диаметром 2—3 мм и окружен желобком, в который открываются выводные протоки мелких слюнных желез. В стенках желобоватых сосочков имеется большое количество вкусовых почек (луковиц).
Язык кровоснабжается язычной артерией. Венозный отток происходит по язычной вене. На боковой поверхности у корня языка видно сосудистое (венозное) сплетение больших или меньших размеров, которое иногда ошибочно принимают за патологическое. Лимфатические сосуды располагаются преимущественно по ходу артерий.
С возрастом в строении слизистой оболочки рта наблюдается ряд изменений. Истончается эпителиальный слой, уменьшается размер клеточных элементов, утолщаются эластические волокна, происходит разволокнение коллагеновых пучков. У людей старше 60 лет отмечается нарушение целостности базальной мембраны, следствием чего может быть прорастание эпителия в собственную пластинку слизистой оболочки.
Заболевания слюнных желез
06 декабря 2021
Слюнные железы производят секрет, который поддерживает влажность в полости рта, защищает ваши зубы и слизистую оболочку и помогает переваривать пищу.
К большим слюнным железам относятся парные околоушные, поднижнечелюстные (подчелюстные) и подъязычные. Самыми крупными из них являются окололунные железы.
Проблемы слюнных желез
Многие факторы могут нарушать правильное функционирование слюнных желез, мешая выработке достаточного количества секрета и препятствуя поступлению слюны в ротовую полость.
- Слюнные камни (Сиалолитиаз)
Одной из наиболее распространенных причин увеличения железы является наличие камня в железе или в ее протоке.

Иногда слюнные камни блокируют протоки, что затрудняет поступление слюны в ротовую полость.Слюна накапливается в железе, что вызывает боль и отек.
- Воспаление слюнной железы (Сиаладенит)
Бактериальная инфекция поражает железу, вызывая ее воспаление, отек и блокирование ее протоков.
Сиаладенит проявляется болезненным увеличением железы и появлением гнойного отделяемого из протоков железы, открывающихся в ротовую полость.
- Вирусные инфекции слюнных желез
Вирусные инфекции, такие как паротит, грипп, вирус Эпштейна-Барр, цитомегаловирус, коксаки-вирус и вирус иммунодефицита человека (ВИЧ) могут также привести к реактивному отеку слюнных желез. Отек возникает в околоушных железах с обеих сторон. В дальнейшем через 48 часов появляются типичные для вирусной инфекции явления – головная боль и жар.
- Кисты слюнных желез
Киста может образоваться в слюнной железе в результате травмы, перенесенной инфекции или наличия слюнного камня. Встречаются так же врожденные кисты околоушных желез. Киста представляет собой слегка выступающее округлое образование, мягкой консистенции, безболезненное при пальпации.
- Опухоли слюнных желез
Различают злокачественные и доброкачественные опухоли слюнных желез.
Две основные часто встречающиеся опухоли – плеоморфная аденома и опухоль Вартина.
Плеоморфная аденома обычно возникает в околоушных железах. Опухоль отличается медленным ростом, не приносит болевых ощущений. Плеоморфная аденома является доброкачественной опухолью.
Опухоль Вартина так же является доброкачественной и возникает в околоушных железах. Она обычно наблюдается с обеих сторон чаще у мужчин.
- Синдром Шегрена, болезнь Микулича
Системные аутоиммнные заболевания, при котором в процесс вовлекаются в основном слюнные и слезные железы, что приводит к сухости во рту (ксеростомии) и ощущению песка в глазах (ксерофтальмии). Чаще болеют женщины.
Лечение заболеваний слюнных желез
Лечение заболеваний слюнных желез зависит от причины возникновения и характера заболевания. При образовании камней в протоке лечение обычно начинается с удаления камней, назначения слюногонный диеты и физиотерапевтических процедур . Если эти меры не привели к ожидаемому результату, может потребоваться хирургическое вмешательство для удаления камня или пораженной железы.
Хирургия обычно показана в случае злокачественных и доброкачественных новообразований слюнных желез.
Остальные проблемы слюнных желез поддаются медикаментозному лечению. Бактериальные инфекции устраняются курсом антибиотиков. При необходимости проводят бужирование протока железы и назначают ее массаж.
Записаться на прием к челюстно-лицевому хирургу можно по телефону или через онлайн запись .
Тимофеев 1-3 том / том 2 / 23. НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ / 23.1. АНАТОМИЯ И ФИЗИОЛОГИЯ БОЛЬШИХ СЛЮННЫХ ЖЕЛЕЗ
23.1. АНАТОМИЯ И ФИЗИОЛОГИЯ БОЛЬШИХ СЛЮННЫХ ЖЕЛЕЗ
Слюнные железы – это группа секреторных органов различных размеров, строения и расположения, вырабатывающих слюну. Различают малые и большие слюнные железы. Малые (мелкие) слюнные железы находятся в слизистой оболочке полости рта, по их расположению различают: губные, щечные, нёбные, язычные, десенные, а также эти железы находятся в слизистой оболочке носоглотки и миндалин. К большим слюнным железам относятся околоушная, поднижнечелюстная и подъязычная железы.
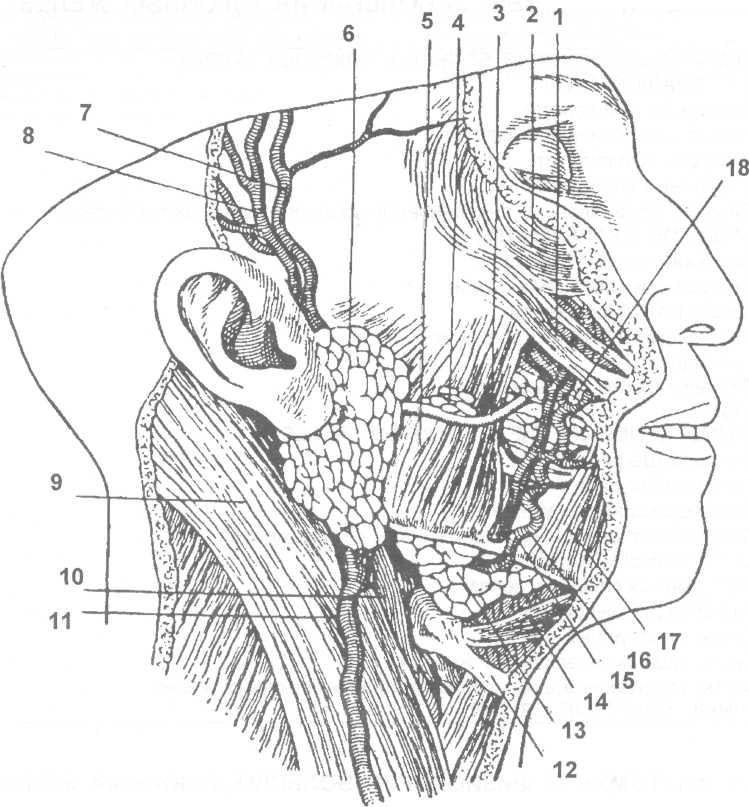
Рис. 23.1.1. Околоушная железа (по В.П. Воробьеву, 1936).
Удалены кожа, подкожная мышца шеи, околоушно-жевательная фасция, нервы и частично сосуды.
I – скуловая мышца; 2 – круговая мышца глаза; 3- выводной проток околоушной железы; 4- добавочные дольки железы; 5- жевательная мышца; 6 – околоушная железа; 7- поверхностная височная артерия; 8 – поверхностная височная вена; 9- грудино-ключично-сосцевидная мышца;
10 – наружная сонная артерия;
II- наружная яремная вена; 12 – подъязычная кость; 13 – поднижнечелюстная железа; 14 – двубрюшная мышца; 15 – лицевая вена; 16 – лицевая артерия; 17 – треугольная мышца рта; 18 – щечная мышца.
Околоушная железа (glandula parotis) – парная альвеолярная серозная слюнная железа, расположенная в околоушно-жевательной области. Является самой большой из всех слюнных желез. Находится она в позадичелюстной ямке и немного выступает за ее пределы (рис. 23.1.1). Границами железы являются: сверху – скуловая дуга и наружный слуховой проход; сзади – сосцевидный отросток височной кости и грудино-ключично- сосцевидная мышца; впереди – прикрывает задний отрезок собственно жевательной мышцы; книзу – опускается несколько ниже угла нижней челюсти; с медиальной стороны – шиловидный отросток височной кости с начинающимися от него мышцами и стенка глотки. Околоушная железа делится на две доли: поверхностную и глубокую. Вес железы в среднем составляет 20-30 г. В неизмененном состоянии железа плохо прощупывается под кожей, т.к. окружена с наружной стороны плотной и сплошной соединительнотканной капсулой, а с медиальной стороны капсула более тонкая и несплошная (таким путем околоушная железа сообщается с окологлоточным пространством). В местах, где капсула выражена, она прочно срастается с мышцами, фасциями. От капсулы железы в ее толщу идут многочисленные отростки, которые образуют строму железы и делят ее на отдельные, но прочно соединенные в общую массу дольки. Мелкие слюнные протоки долек сливаются в более крупные (междольковые), а затем постепенно соединяются во все более крупные протоки и, в конечном итоге, объединяются в выводной проток околоушной железы. В этот проток у переднего края жевательной мышцы впадает добавочный проток от добавочной доли околоушной железы, которая расположена выше. Обнаруживается добавочная доля у 60% больных.

Рис. 23.1.2. Морфологическая структура околоушной железы: а) у ребенка; б) в юношеском возрасте; в) в среднем возрасте; г) пожилом возрасте ( имеется жировое перерождение и склероз паренхимы).
Через толщу железы проходит наружная сонная артерия (отдает свои ответвления –a.temporalis superficialis и a.maxillahs), вены – v.parotideae anteriores и postehores, которые сливаются в v.facialis, лицевой нерв, ушно-височный нерв, в также симпатические и парасимпатические нервные волокна. Вокруг околоушной железы и в ее толще находятся лимфатические узлы (раздел 9.2, том I данного Руководства).
Длина внежелезистой части выводного протока обычно не превышает 5-7 см, диаметр (ширина) – 2-3 мм. У пожилых людей он шире, чем у детей. Обычно выводной проток отходит на границе верхней и средней трети железы. Переход внутрижелезистой части протока во внежелезистую находится довольно глубоко в железе. Поэтому, над внежелезистой частью выводного протока расположена часть околоушной железы. Направление хода выводного протока может варьировать, т.е. он бывает прямым, дугообразным, изгибающимся и очень редко раздвоенным. Выводной проток околоушной железы проходит по наружной поверхности m.masseter, перегибается через ее передний к рай и пройдя через жировую клетчатку щеки и щечную мышцу открывается на слизистой оболочке щеки в преддверии рта (напротив второго верхнего моляра).
рай и пройдя через жировую клетчатку щеки и щечную мышцу открывается на слизистой оболочке щеки в преддверии рта (напротив второго верхнего моляра).
Рис. 23.1.3. Структура паренхимы железы с на-личием внутрижелезистого лимфатического уз-ла. Микрофотограмма ткани околоушной желе-зы. Окраска гематоксилин – эозином.
Макроскопически околоушная железа, в зависимости от кровенаполнения, имеет розоватый или желтовато – серый цвет, бугристую поверхность и умеренно плотную консистенцию. У пожилых людей железы более бледные, тяжистые, неравномерной плотности.
Основными структурными единицами паренхимы околоушной железы являются альвеолярные концевые секреторные отделы (ацинусы), компактно расположенные в дольках и состоящие из клеток железистого эпителия, между ними расположены мелкие протоки. Концевые секреторные отделы представлены пирамидальными цилиндрическими клетками, широким основанием которые прилежат к базальной мембране (рис. 23.1.2 – 23.1.3). Вблизи устья находятся бокаловидные клетки, выделяющие слизь, которые образуют химический барьер для восходящего проникновения микробов через протоки в железу. С возрастом увеличиваются зоны междольковой соединительной ткани, появляются участки жирового перерождения паренхимы с уменьшением массы концевых секреторных отделов и атрофией железистой ткани.
Большой экспериментальный материал дает основание для утверждения, что паренхима слюнных желез вырабатывает биологически активные вещества типа гормонов: паротин – фактор роста нервов и эпителия, тимоцин – трансформирующий фактор и другие (Fleming H.S., 1960; Suzuki J. et al., 1975; Рыбакова М.Г., 1982 и др.).
У практически здоровых людей, в течение одного часа, околоушная железа вырабатывает от 1 до 15 мл нестимулированной слюны (в среднем около 5 мл). В норме рН слюны околоушной железы колеблется от 5,6 до 7,6 (Андреева Т.Б., 1965). По составу секрета околоушная железа относится к чисто серозным железам.
Поднижнечелюстная железа (glandula submandibularis) – парная альвеолярная, местами трубчато – альвеолярная слюнная железа, которая расположена в поднижнечелюстном треугольнике шеи (рис. 23.1.4).
Находится между основанием нижней челюсти и обоими брюшками двубрюшной мышцы. Верхнелатеральной своей частью железа прилегает к одноименной ямке (ямка подчелюстной железы) нижней челюсти, сзади доходя до ее угла, подходя к заднему брюшку m.digastricus, к шилоподъязычной, к грудино-ключично-сосцевидной и медиальной крыловидной мышцам, а спереди она соприкасается с подъязычно-язычной и с передним брюшком двубрюшной мышцы. На значительном протяжении ее передней части железа покрыта m.mylohyoideus, а сзади перегибается через ее задний край и входит в соприкосновение с подъязычной железой. Возле угла нижней челюсти поднижнечелюстная железа расположена близко к околоушной железе.
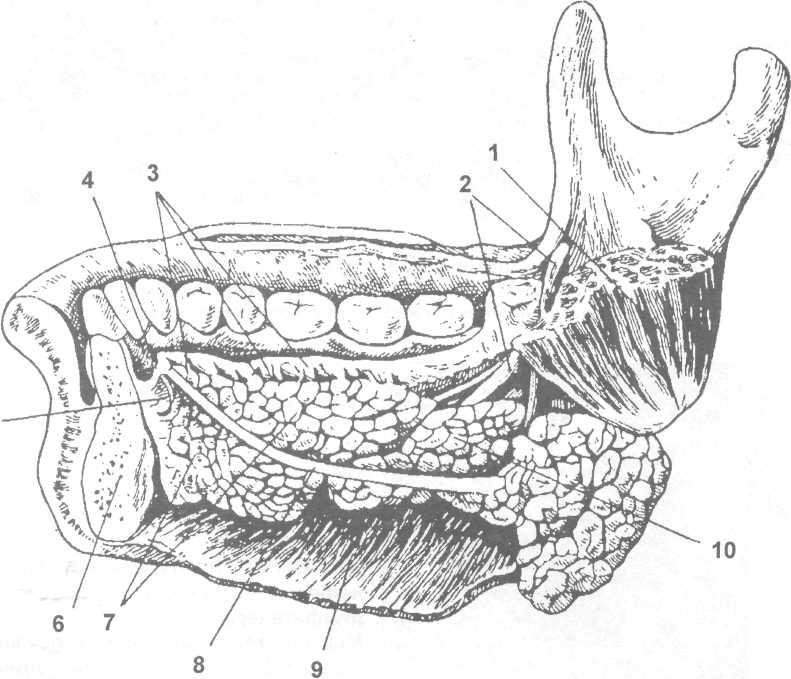
Рис. 23.1.4. Поднижнечелюстная и подъязычная железы, вид изнутри (по В.П. Воробьеву,
Срединный разрез дна полости рта и нижней челюсти; слизистая оболочка удалена; выделены протоки желез.
1- медиальная крыловидная мышца; 2- язычный нерв; 3- малые подъязычные протоки; 4- устье выводного протока поднижнечелюстной железы; 5- большой подъязычный проток; 6- тело нижней челюсти; 7- подъязычная железа; 8- выводной проток поднижнечелюстной железы; 9- челюстно – подъязычная мышца; 10- поднижнечелюстная железа.
Таким образом, ложе поднижнечелюстной железы ограничено: изнутри диафрагмой дна полости рта и подъязычно-язычной мышцей; снаружи – внутренней поверхностью тела нижней челюсти; снизу – передним и задним брюшками двубрюшной мышцы и ее промежуточным сухожилием.
Выводной проток поднижнечелюстной железы отходит, как правило, от верхне- медиального ее отдела. Перегибаясь через задний край челюстно – подъязычной мышцы располагается на латеральной стороне подъязычно-язычной мышцы, а затем проходит между ней и челюстно – подъязычной мышцей. Далее идет между подъязычной железой и более медиально расположенной подбородочно – язычной мышцей. Открывается выводной проток на слизистой оболочке дна полости рта сбоку уздечки языка. На месте выходного отверстия протока слизистая оболочка образует возвышение, которое называется подъязычным мясцом (caruncula sublingualis). Длина выводного протока поднижнечелюстной железы не превышает 5-7 см, а ширина (диаметр) просвета – 2-4 мм (А.В. Клементов, 1960). Устье выводного протока значительно уже, чем в околоушной железе (ПА. Зедгенидзе, 1953; Л. Сазама, 1971).
Капсула железы образуется за счет расщепления поверхностного листка собственной фасции шеи. Капсула плотная снаружи и тонкая изнутри. Между капсулой и железой расположена рыхлая жировая клетчатка, что позволяет легко вылущить железу (при отсутствии воспалительных изменений) из окружающих мягких тканей. В фасциальном ложе железы расположены лимфатические узлы (раздел 9.2, том I данного Руководства). Вес железы составляет в среднем от 8 до 10 г, а после 50-летнего возраста вес железы уменьшается (А.К. Арутюнов, 1956). Консистенция железы умеренной плотности, цвет – розовато – желтый или серо – желтый.
Кровоснабжение поднижнечелюстной железы осуществляется за счет лицевой, язычной и подподбородочной артерий. Лицевая артерия вступает в задний отдел поднижнечелюстного треугольника (отходит от наружной сонной артерии). Она прикрыта задним брюшком двубрюшной мышцы и шило подъязычной мышцей. В этом месте она идет косо вверх и вперед, располагаясь чаще под железой. Реже – проходит позади железы, очень редко лежит на железе. Вдоль края нижней челюсти, по наружной поверхности железы, от лицевой артерии отходит подподбородочная артерия, которая отдает мелкие ветви к железе. В заднем отделе нижненаружной поверхности железы, между ею и апоневрозом, находится лицевая вена.
Язычный нерв, выйдя из щели между крыловидными мышцами, ложится непосредственно под слизистую оболочку дна полости рта и проходит между нею и задним полюсом поднижнечелюстной железы. Положение язычного нерва необходимо учитывать при проведении оперативных вмешательств на выводном протоке железы. Подъязычной нерв вступает в поднижнечелюстной треугольник между задним брюшком двубрюшной мышцы и наружной поверхностью подъязычно-язычной мышцы. Находясь на мышце нерв спускается вниз, образуя дугу, выпуклую книзу и прикрытую железой. При хронических воспалительных процессах в поднижнечелюстной железе нерв может находиться в спайках и возможно повреждение при проведении экстирпации железы.
Лицевой нерв, точнее его краевая ветвь, проходит примерно на 1 см ниже нижнего края нижней челюсти. Поэтому и разрез в поднижнечелюстной области делают на 1,5-2 см ниже нижнего края челюсти. Секреторные волокна железа получает от вегетативного подчелюстного узла (ганглия).
У здоровых людей в течение часа вырабатывается от1 до 22 мл нестимулированной слюны (в среднем около 12 мл). В слюне поднижнечелюстной железы рН составляет от 6,9 до 7,8 (Т.Б. Андреева, 1965).
По характеру секрета поднижнечелюстная железа является смешанной, т.е. серозно-слизистой.
Эпителий протоков такой же, как в околоушной железе, с той лишь разницей, что он чаще бывает многослойным (P. Rother, 1963). Этим можно объяснить значительное сопротивление давлению контраста (при сиалографии) или промывной жидкости (при лечении воспалительных заболеваний железы).
Подъязычная железа <g.sublingualis) – парная трубчато – альвеолярная слюнная железа, расположенная на дне полости рта. Подъязычная железа расположена в клетчаточном пространстве дна полости рта между уздечкой языка и проекцией зуба мудрости. Снаружи железа прилегает к внутренней поверхности тела нижней челюсти (к углублению для подъязычной железы). Изнутри граничит с подъязычно-язычной и подбородочно – язычной мышцами (к ней примыкают язычный нерв, конечные ветви подъязычного нерва, язычная артерия и вена, выводной проток поднижнечелюстной железы). Снизу – находится в промежутке между челюстно -подъязычной и подбородочно – подъязычной мышцами. Сверху – слизистая оболочка дна полости рта. Железа окружена тонкой капсулой, от которой отходят перегородки, делящие железу на дольки (рис. 23.1.4).
Вес железы в среднем от 3 до 5 г. Размеры ее варьируют (длина в среднем от 1,5 до 3 см). Цвет железы – серо – розовый. Железа имеет дольчатый вид, особенно в заднебоковых отделах, и отдельные свои протоки, которые называются малыми подъязычными протоками. Последние открываются вдоль подъязычной складки на дне полости рта. Основная масса железы собирается в один общий проток, который впадает в выводной проток поднижнечелюстной железы вблизи его устья. Длина общего выводного протока составляет от 1 до 2 см, а диаметр -от 1 до 2 мм. Крайне редко выводной проток подъязычной железы может открываться самостоятельно около устья выводного протока поднижнечелюстной железы. Кровоснабжается железа подъязычной артерией (отходит от язычной артерии), венозный отток осуществляется через подъязычную вену. Симпатическую иннервацию получает от вегетативного подъязычного ганглия. Иннервация – от язычного нерва.
По составу секрета подъязычная железа относится к смешанным серозно – слизистым железам.
У взрослого человека секреция слюны составляет около 1000-1500 мл в сутки, причем очень многое зависит от того, как эта секреция стимулируется пищей и другими внешними и внутренними импульсами (Л. Сазама, 1971).
Согласно исследованиям W. Pigman (1957) из больших слюнных желез 69% слюны выделяется поднижнечелюстными железами, 26% – околоушными и 5% – подъязычными.
Секрецию малых слюнных желез оценивают при помощи фильтровальной бумаги определенной массы, которую после исследования взвешивают (В.И. Яковлева, 1980). Среднее число секретируемых малых слюнных желез определяется на участке слизистой оболочки равной 4 см 2 . Показатели, которые встречаются в норме у практически здоровых людей представлены в таблице 9.1.2 (том I данного Руководства).
В слюне содержится лизоцим (см. таблицу 9.1.1, том I данного Руководства), амилазу, фосфатазы, белки, ионы натрия, калия, кальция, фосфора, магния, паротин и другие химические вещества, эндокринные факторы, ферменты.
В заключение, хочу напомнить, что названия протоков больших слюнных желез связывают и с именами ученых. Так проток околоушной железы в обиходе называют стеноновым (Stenonii), поднижнечелюстной – вартоновым (Wartonii), основной проток подъязычной железы – барталиновым (Bartalinii), а малые протоки подъязычной железы – ривиниевыми (Rivinii).
1.5.2.9. Эндокринная система
-
Листать назад Оглавление Листать вперед Гормоны – вещества, вырабатываемые железами внутренней секреции и выделяемые в кровь, механизм их действия. Эндокринная система – совокупность эндокринных желез, обеспечивающих выработку гормонов. Половые гормоны.
Для нормальной жизнедеятельности человеку нужно множество веществ, которые поступают из внешней среды (пища, воздух, вода) или синтезируются внутри организма. При недостатке этих веществ в организме возникают различные нарушения, которые могут приводить к серьезным заболеваниям. К числу таких веществ, синтезируемых эндокринными железами внутри организма, относятся гормоны .


Прежде всего следует отметить, что у человека и животных есть два типа желез. Железы одного типа – слезные, слюнные, потовые и другие – выделяют вырабатываемый ими секрет наружу и называются экзокринными (от греческого exo – вне, снаружи, krino – выделять). Железы же второго типа выбрасывают синтезируемые в них вещества в омывающую их кровь. Эти железы назвали эндокринными (от греческого endon – внутри), а вещества, выбрасываемые в кровь, – гормонами.
Таким образом, гормоны (от греческого hormaino – приводить в движение, побуждать) – биологически активные вещества, вырабатываемые эндокринными железами (смотри рисунок 1.5.15) или специальными клетками в тканях. Такие клетки можно обнаружить в сердце, желудке, кишечнике, слюнных железах, почках, печени и в других органах. Гормоны высвобождаются в кровоток и оказывают действие на клетки органов-мишеней, находящихся на удалении, либо непосредственно на месте их образования (местные гормоны).
Гормоны вырабатываются в небольших количествах, но длительное время сохраняются в активном состоянии и с током крови разносятся по всему организму. Основные функции гормонов это:
– поддержание внутренней среды организма;
– участие в обменных процессах;
– регуляция роста и развития организма.
Полный перечень гормонов и их функции представлены в таблице 1.5.2.
Таблица 1.5.2. Основные гормоны
Гормон Какой железой вырабатывается Функция Адренокортикотропный гормон Гипофиз Управляет секрецией гормонов коры надпочечников Альдостерон Надпочечники Участвует в регуляции водно-солевого обмена: удерживает натрий и воду, выводит калий Вазопрессин (антидиуретический гормон) Гипофиз Регулирует количество выделяемой мочи и вместе с альдостероном контролирует артериальное давление Глюкагон Поджелудочная железа Повышает уровень глюкозы в крови Гормон роста Гипофиз Управляет процессами роста и развития; стимулирует синтез белков Инсулин Поджелудочная железа Понижает уровень глюкозы в крови; влияет на обмен углеводов, белков и жиров в организме Кортикостероиды Надпочечники Оказывают действие на весь организм; обладают выраженными противовоспалительными свойствами; поддерживают уровень сахара в крови, артериальное давление и мышечный тонус; участвуют в регуляции водно-солевого обмена Лютеинизирующий гормон и фолликулостимулирующий гормон Гипофиз Управляют детородными функциями, в том числе выработкой спермы у мужчин, созреванием яйцеклетки и менструальным циклом у женщин; ответственны за формирование мужских и женских вторичных половых признаков (распределение участков роста волос, объем мышечной массы, строение и толщина кожи, тембр голоса и, возможно, даже черты личности) Окситоцин Гипофиз Вызывает сокращение мышц матки и протоков молочных желез Паратгормон Паращитовидные железы Управляет формированием костей и регулирует выведение кальция и фосфора с мочой Прогестерон Яичники Готовит внутреннюю оболочку матки для внедрения оплодотворенной яйцеклетки, а молочные железы — к выработке молока Пролактин Гипофиз Вызывает и поддерживает выработку молока в молочных железах Ренин и ангиотензин Почки Контролируют артериальное давление Тиреоидные гормоны Щитовидная железа Регулируют процессы роста и созревания, скорость обменных процессов в организме Тиреотропный гормон Гипофиз Стимулирует выработку и секрецию гормонов щитовидной железы Эритропоэтин Почки Стимулирует образование эритроцитов Эстрогены Яичники Управляют развитием женских половых органов и вторичных половых признаков Строение эндокринной системы. На рисунке 1.5.15 изображены железы, которые вырабатывают гормоны: гипоталамус, гипофиз, щитовидная железа, паращитовидные железы, надпочечники, поджелудочная железа, яичники (у женщин) и яички (у мужчин). Все железы и клетки, выделяющие гормоны, объединены в эндокринную систему.
Эндокринная система работает под контролем центральной нервной системы и совместно с ней осуществляет регуляцию и координацию функций организма. Общим для нервных и эндокринных клеток является выработка регулирующих факторов.
С помощью выделения гормонов эндокринная система, вместе с нервной, обеспечивает существование организма как единого целого. Рассмотрим такой пример. Если бы не было эндокринной системы, то весь организм представлял бы собой бесконечно запутанную цепь “проводов” – нервных волокон. При этом по множеству “проводов” пришлось бы последовательно отдавать одну-единственную команду, которую можно передать в виде одной “команды”, переданной “по радио”, сразу многим клеткам.
Эндокринные клетки производят гормоны и выделяют их в кровь, а клетки нервной системы ( нейроны ) вырабатывают биологически активные вещества ( нейромедиаторы – норадреналин , ацетилхолин , серотонин и другие), выделяющиеся в синаптические щели .
Связующим звеном между эндокринной и нервной системами служит гипоталамус, являющийся одновременно и нервным образованием, и эндокринной железой.


Он контролирует и объединяет эндокринные механизмы регуляции с нервными, являясь также мозговым центром вегетативной нервной системы . В гипоталамусе находятся нейроны, способные вырабатывать особые вещества – нейрогормоны , регулирующие выделение гормонов другими эндокринными железами. Центральным органом эндокринной системы является также гипофиз. Остальные эндокринные железы относят к периферическим органам эндокринной системы.
Как видно из рисунка 1.5.16, в ответ на информацию, поступающую от центральной и вегетативной нервной системы, гипоталамус выделяет специальные вещества – нейрогормоны, которые “дают команду” гипофизу ускорить или замедлить выработку стимулирующих гормонов.

Рисунок 1.5.16 Гипоталамо-гипофизарная система эндокринной регуляции:
ТТГ – тиреотропный гормон; АКТГ – адренокортикотропный гормон; ФСГ – фолликулостимулирующий гормон; ЛГ – лютенизирующий гормон; СТГ – соматотропный гормон; ЛТГ – лютеотропный гормон (пролактин); АДГ – антидиуретический гормон (вазопрессин)
Кроме того, гипоталамус может посылать сигналы непосредственно периферическим эндокринным железам без участия гипофиза.
К основным стимулирующим гормонам гипофиза относятся тиреотропный, адренокортикотропный, фолликулостимулирующий, лютеинизирующий и соматотропный.
Тиреотропный гормон действует на щитовидную и паращитовидные железы. Он активизирует синтез и выделение тиреоидных гормонов ( тироксина и трийодтиронина ), а также гормона кальцитонина (который участвует в кальциевом обмене и вызывает снижение содержания кальция в крови) щитовидной железой.
Паращитовидные железы вырабатывают паратгормон , который участвует в регуляции обмена кальция и фосфора.
Адренокортикотропный гормон стимулирует выработку кортикостероидов ( глюкокортикоидов и минералокортикоидов ) корковым веществом надпочечников. Кроме того, клетки коркового вещества надпочечника вырабатывают андрогены , эстрогены и прогестерон (в небольших количествах), ответственные, наряду с аналогичными гормонами половых желез, за развитие вторичных половых признаков. Клетки мозгового вещества надпочечника синтезируют адреналин , норадреналин и дофамин .
Фолликулостимулирующий и лютеинизирующий гормоны стимулируют половые функции и выработку гормонов половыми железами. Яичники женщин продуцируют эстрогены, прогестерон, андрогены, а яички мужчин – андрогены.
Соматотропный гормон стимулирует рост организма в целом и его отдельных органов (в том числе рост скелета) и выработку одного из гормонов поджелудочной железы – соматостатина , подавляющего выделение поджелудочной железой инсулина , глюкагона и пищеварительных ферментов. В поджелудочной железе имеются 2 вида специализированных клеток, сгруппированных в виде мельчайших островков (островки Лангерганса смотри рисунок 1.5.15, вид Г). Это альфа-клетки, которые синтезируют гормон глюкагон, и бета-клетки, продуцирующие гормон инсулин. Инсулин и глюкагон регулируют углеводный обмен (то есть уровень глюкозы в крови).
Стимулирующие гормоны активизируют функции периферических эндокринных желез, побуждая их к выделению гормонов, участвующих в регуляции основных процессов жизнедеятельности организма.
Интересно, что избыток гормонов, вырабатываемых периферическими эндокринными железами, подавляет выделение соответствующего “тропного” гормона гипофиза. Это яркая иллюстрация универсального регулирующего механизма в живых организмах, обозначаемого как отрицательная обратная связь .
Помимо стимулирующих гормонов, гипофиз вырабатывает также гормоны, непосредственно участвующие в контроле жизненных функций организма. К таким гормонам относятся: соматотропный гормон (о котором мы уже упоминали выше), лютеотропный гормон, антидиуретический гормон, окситоцин и другие.
Лютеотропный гормон (пролактин) контролирует выработку молока в молочных железах.
Антидиуретический гормон (вазопрессин) задерживает выведение жидкости из организма и повышает артериальное давление крови.
Окситоцин вызывает сокращение матки и стимулирует выделение молока молочными железами.
Недостаток гормонов гипофиза в организме компенсируют лекарственными средствами, которые восполняют их дефицит или имитируют их действие. К таким препаратам относятся в частности Нордитропин ® Симплекс ® (фирма “Novo Nordisk”), оказывающий соматотропное действие; Менопур (фирма “Ferring”), обладающий гонадотропными свойствами; Минирин ® и Реместип ® (фирма “Ferring”), действующие подобно эндогенному вазопрессину. Лекарства применяют и в тех случаях, когда по каким-то причинам нужно подавить активность гормонов гипофиза. Так, препарат Декапептил депо (фирма “Ferring”) блокирует гонадотропную функцию гипофиза и подавляет высвобождение лютеинизирующего и фоликулостимулирующего гормонов.
Уровень некоторых гормонов, контролируемых гипофизом, подвержен циклическим колебаниям. Так, менструальный цикл у женщин определяется месячными колебаниями уровня лютеинизирующего и фолликулостимулирующего гормонов, которые вырабатываются в гипофизе и воздействуют на яичники. Соответственно уровень гормонов яичников – эстрогенов и прогестерона – колеблется в таком же ритме. Каким образом гипоталамус и гипофиз управляют этими биоритмами – до конца не ясно.
Есть и такие гормоны, выработка которых изменяется по еще не понятным до конца причинам. Так, уровень кортикостероидов и гормона роста почему-то колеблется в течение суток: достигает максимума утром, а минимума – в полдень.
Механизм действия гормонов. Гормон связывается рецепторами в клетках-мишенях, при этом активируются внутриклеточные ферменты, что приводит клетку-мишень в состояние функционального возбуждения. Избыточное количество гормона действует на вырабатывающую его железу или через вегетативную нервную систему на гипоталамус, побуждая их к снижению выработки этого гормона (опять отрицательная обратная связь!).


Наоборот, любой сбой в синтезе гормонов или нарушение функций эндокринной системы приводит к неприятным для здоровья последствиям. Например, при недостатке соматотропина, выделяемого гипофизом, ребенок остается карликом.
Всемирной организацией здравоохранения установлен рост среднего человека – 160 см (у женщин) и 170 см ( у мужчин). Человек ниже 140 см или выше 195 см считается уже очень низким или очень высоким. Известно, что римский император Маскимилиан имел рост 2,5 м, а египетская карлица Агибе была ростом всего 38 см!
Недостаток гормонов щитовидной железы у детей приводит к развитию умственной отсталости, а у взрослых – к замедлению обмена веществ, снижению температуры тела, появлению отеков.
Известно, что при стрессе увеличивается выработка кортикостероидов и развивается “синдром недомогания”. Возможности организма приспосабливаться (адаптироваться) к стрессу во многом зависят от способности эндокринной системы быстро отвечать снижением выработки кортикостероидов.
При недостатке инсулина, производимого поджелудочной железой, возникает тяжелое заболевание – диабет.
Стоит отметить, что по мере старения (естественного угасания организма) складываются различные соотношения гормональных компонентов в организме.
Так наблюдается уменьшение образование одних гормонов и увеличение других. Уменьшение активности эндокринных органов происходит с разной скоростью: к 13-15 годам – наступает атрофия вилочковой железы, концентрация в плазме крови тестостерона у мужчин постепенно снижается уже после 18 лет, секреция эстрогенов у женщин уменьшается после 30 лет; продукция гормонов щитовидной железы ограничивается только к 60-65 годам.
Половые гормоны. Существуют два вида половых гормонов – мужские (андрогены) и женские (эстрогены). В организме и у мужчин, и у женщин присутствуют оба вида. От их соотношения зависит развитие половых органов и формирование вторичных половых признаков в подростковый период (увеличение грудных желез у девочек, появление волос на лице и огрубение голоса у мальчиков и тому подобное). Вам, наверное, приходилось видеть на улице, в транспорте старушек с грубым голосом, усиками и даже бородкой. Объясняется это достаточно просто. С возрастом у женщин снижается выработка эстрогенов (женских половых гормонов), и может случиться, что мужские половые гормоны (андрогены) станут преобладать над женскими. Отсюда – и огрубение голоса, и избыточное оволосение (гирсутизм).
Как известно мужчины, больные алкоголизмом страдают выраженной феминизацией (вплоть до увеличения грудных желез) и импотенцией. Это тоже результат протекания гормональных процессов. Многократный прием алкоголя мужчинами приводит к подавлению функции яичек и снижению в крови концентрации мужского полового гормона – тестостерона , которому мы обязаны чувством страсти и полового влечения. Одновременно надпочечники увеличивают выработку веществ, близких по строению к тестостерону, но не оказывающих на мужскую половую систему активирующего (андрогенного) действия. Это обманывает гипофиз, и он уменьшает свое стимулирующее влияние на надпочечники. В результате выработка тестостерона еще более уменьшается. При этом введение тестостерона мало помогает, так как в организме алкоголика печень превращает его в женский половой гормон ( эстрон ). Получается, что лечение только ухудшит результат. Так что мужчинам приходится выбирать, что для них важнее: секс или алкоголь.
Трудно переоценить роль гормонов. Их работу можно сравнить с игрой оркестра, когда любой сбой или фальшивая нота нарушают гармонию. На основе свойств гормонов создано много лекарственных препаратов, применяемых при тех или иных заболеваниях соответствующих желез. Более подробная информация о гормональных препаратах представлена в главе 3.3.







