Содержание
Дерматология в России
- Цели и задачи проекта
- Наша аудитория
- Официальные данные
- Связь с организациями
- Подписка и доступ к материалам
- Контакты
- Правовая информация
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Дерматология губ: воспалительные заболевания
Дерматология губ: воспалительные заболевания
Чувствительная переходная область кожи губ является излюбленной зоной различных первичных заболеваний кожи, в особенности экзематозных. Воспалительные изменения кожи губ, потрескавшиеся губы (сухой хейлит при атопическом дерматите) могут быть изолированным проявлением кожного заболевания, а также являться частью генерализованного дерматоза. Воспалительные изменения кожи губ также обнаруживаются при системных заболеваниях, таких как красная волчанка, аллергические дерматозы. В данной статье рассматриваются наиболее часто встречающиеся формы воспалительных хейлитов.
Красная кайма губ образует переходную зону между слизистой оболочкой и кожей. Образованная лишь 3-5 слоями эпидермальных клеток, данная область является более тонкой в сравнении с окружающей кожей лица. В области красной каймы губ не обнаруживаются волосяные фолликулы, сальные и потовые железы. Вот почему эта зона не содержит защитной водно-липидной мантии, обычно обнаруживаемой на поверхности кожи, эмульсии из воды и липидов, которая придает мягкость коже и поддерживает барьерную функцию кожи. Таким образом, красная кайма губ более подвержена дегидратации и раздражению и менее устойчива к действию инфекционных агентов в сравнении с другими участками кожи лица. Именно с этим связано широкое распространение воспалительного поражения губ, хейлита. Наиболее частыми этиологическими факторами хейлита является контактная аллергия, действие облигатных раздражителей, атопия.
Простой хейлит
Термины «обычный хейлит», «сухой хейлит», «дегидратационный хейлит», «эксфолиативный хейлит» и «потрескавшиеся губы» являются синонимами простого хейлита. К двум наиболее частым причинам простого хейлита относят дегидратацию и механическое раздражение. Ветер и холод усиливают дегидратацию губ. Стремление к постоянному смачиванию красной каймы губ слюной приводит к дальнейшему прогрессированию простого хейлита. Наиболее предрасположены к развитию хейлита пациенты с атопическим дерматитом. Сухой хейлит также является типичным дозозависимым, практически неизбежным побочным эффектом терапии системными ретиноидами. Постоянное механическое повреждение красной каймы губ при их прикусывании (хейлофагия) также приводит к развитию клинической симптоматики простого хейлита. Хейлофагия, подобно прикусыванию слизистой оболочки щек обычно является вредной привычкой и может служить симптомом психологического стресса, компульсивного нарушения. Клиническими симптомами являются растрескавшиеся губы с шершавой, дегидраториванной поверхностью, в некоторых случаях наблюдается некоторая отечность красной каймы губ.
Более того, простой хейлит может проявляться выраженным шелушением (эксфолиативная форма), эрозиями, трещинами. К субъективным ощущениям относят жжение, зуд, болезненность.
Дифференциальную диагностику проводят с хейлитом, вызванным контактными аллергенами, токсическими ирритантами, атопическим хейлитом. У пожилых пациентов также необходимо исключать актинический хейлит.
Хорошие клинические результаты при простом хейлите можно получить от краткосрочного использования топических ГКС. Для предупреждения рецидива заболевания необходимо использовать топические увлажняющие уходовые средства.
Хейлит, вызванный облизыванием губ
Привычка облизывать верхнюю или нижнюю губу либо постоянно посасывать нижнюю губу приводит к развитию отдельной формы хейлита (т.н. lip – licking cheilitis ). Наиболее часто данный вариант хейлита встречается у детей, особенно страдающих атопическим дерматитом. Постоянное смачивание губ приводит к временному облегчению симптомов стягивания губ, однако впоследствии усугубляет течение хейлита.
Характерной чертой данного состояния является резко ограниченная красно-коричневая эритема губ, наиболее выраженная у края губ и выходящая за их пределы на расстояние, доступное для достижения языком или противоположной губой. При длительном течении к поражению губ присоединяется шелушение, образование корочек и трещин. В некоторых случаях возможно присоединение вторичной инфекции, вызванной Staphylococcus aureus , Streptococcus spp ., Candida spp .
Успех лечения зависит от изменения поведения и постоянного использования увлажняющих средств для ухода за кожей губ. При избавлении от привычки к облизыванию губ рецидивов хейлита не происходит. При наличии суперинфекции необходима терапия топическими антибиотиками либо антимикотиками.
Аллергический хейлит
Аллергический хейлит представляет собой аллергический контактный дерматит губ, развивающийся в ответ на воздействие экзогенного раздражителя. Реакция опосредована отложенным иммунным ответом, ассоциированным с активацией Т-лимфоцитов (гиперчувствительность замедленного типа, IV тип по Джеллу и Кумбсу).
При первичном контакте с антигеном возникает период сенсибилизации, длящийся не менее 5 дней. Если организм был сенсибилизирован ранее, аллергическая реакция развивается намного быстрее, для этого потребуется от нескольких часов до нескольких дней. Клиническая картина характеризуется сухостью губ, шелушением, образованием трещин. В более тяжелых случаях развивается отек и эритема губ, сопровождаемая экссудативными процессами, образуются пузыри и корочки.
К вероятным триггерам аллергического хейлита относят основы помад, парфюм, консерванты, антиоксиданты, красители. У женщин провокатором аллергического хейлита также могут служить ингредиенты лака для ногтей, особенно формальдегид. Среди лекарственных препаратов стоит обратить внимание на топические антибиотики, противовирусные препараты, дезинфектанты, местные анестетики, солнцезащитные средства. В одном из исследований с участием 146 пациентов было обнаружено, что наиболее частыми триггерами при аллергическом хейлите являлись парфюмерные вещества (циннамальдегид, дубовый мох, изоэугинол), шеллак, колофоний, перуанский бальзам. У половины пациентов провоцирующий агент был обнаружен в составе губной помады либо других средств по уходу за губами.
Контактные аллергены также могут обнаруживаться в составе зубной пасты, ополаскивателей для полости рта, материалах для зубного протезирования. Аллергический хейлит в некоторых случаях провоцируется употреблением определенных пищевых продуктов, например, куриных яиц, ракообразных. Также необходимо помнить о возможности развития аллергической реакции на металлы и деревянные компоненты в составе духовых инструментов и предметов, которые могут удерживаться во рту в повседневной жизни (иглы, шариковые ручки).
В своей работе Zug at al ретроспективно оценивали результаты патч-тестирования 196 пациентов с изолированным хейлитом. Аллергическая природа заболевания была доказана в 75 случаях (38%). В дополнение к вышеуказанным аллергенам, исследователи выделили также никель. В своей работе Schena at al получили схожие результаты. Они изучили 129 пациентов с хроническим экзематозным хейлитом, при этом патч-тест выявил сенситизацию пациентов к определенным антигенам в 65% случаев. Особенно частыми аллергенами были металлы (никель, хром, соли магния), парфюмерные вещества, перуанский бальзам и неомицин сульфат. Атопический хейлит был обнаружен у 19% пациентов.
Для постановки диагноза необходим тщательный сбор анамнеза. Диагноз подтверждается проведением накожных аллергических проб. Для стойкого излечения пациенту необходимо строго избегать контакта с выявленными аллергенами. Возможно кратковременное использование топического ГКС.
Атопический хейлит
Характерной чертой атопического дерматита является поражение губ. Атопический хейлит проявляется в виде сухого хейлита либо эксфолиативного хейлита, также, как результат облизывания губ у детей. При длительном существовании атопического хейлита развивается лихенификация губ (шероховатость и утолщение), подобно изменениям на коже. Атопический хейлит также может сопровождаться углублением радиальных складок губ, образованием трещин, ангулярным хейлитом. Ангулярный хейлит относят к малым диагностическим критериям атопического дерматита.
Гранулематозный хейлит (синоним – орофациальный гранулематоз).
Хроническое гранулематозное воспаление губ может возникать изолированно как гранулематозный хейлит Мишера или как один из симптомов системных гранулематозных заболеваний, например, синдрома Мелькерссона-Розенталя, болезни Крона, саркоидоза. Клиническими симптомами заболевания является ассиметричный, безболезненный, вначале интермиттирующий, затем постоянный диффузный, плотноэластический отек губ (особенно верхней губы) и окружающей кожи. Часто обнаруживается срединная трещина губы, ангулярный хейлит. Синдром Мелькерссона-Розенталя характеризуется триадой симптомов: гранулематозный хейлит, паралич лица, складчатый язык. Однако, полная триада синдрома проявляется лишь в 25% случаев. Чаще встречаются моно- / олигосимптомные случаи.
Комбинация гранулематозного хейлита с персистирующим афтозным стоматитом может свидетельствовать о наличии болезни Крона.
Дифференциальный диагноз гранулематозного хейлита также включает туберкулез.
Гландулярный хейлит
Гландулярный хейлит – редкое состояние, характеризующееся воспалительными изменениями и гиперплазией малых слюнных желез, расположенных в области губ. Как правило, поражается нижняя губа. Ведущий клинический симптом – макрохейлия. Отверстия экскреторных протоков малых слюнных желез в области края губы и прилегающей слизистой оболочки расширены и выглядят как милиарные прозрачные либо темно-красные структуры, напоминающие пузырьки. В толще губы пальпируются плотные образования, напоминающие зернышки.
При простом гландулярном хейлите можно вручную собрать плотную, мукоидную, вязкую, липкую слюну. В случае присоединения вторичной инфекции собранный материал приобретает гнойный характер. Суппуративные формы подразделяются на поверхностную форму, cheilitis glandularis purulenta superficialis , и глубокую, cheilitis glandularis apostematosa . Этиология окончательно не установлена. По мнению Swerlic и Cooper , в основе патогенеза гландулярного хейлита лежит хроническое раздражение нижней губы (актиническое, атопическое, механическое), а изменения, наблюдаемые при гистологическом исследовании (хронический сиаладенит, метаплазия протоков, фиброз) вторичны. Фактически, в случаях, подвергнутых гистологическому исследованию, эпителий губ часто переносил актиническое повреждение. Гландулярный хейлит считается предраковым заболеванием, в литературе описаны случаи трансформации в плоскоклеточный рак.
Красный плоский лишай
Красный плоский лишай – хроническое заболевание неясной этиологии, поражающее кожу и слизистые оболочки. КПЛ встречается с частотой от 0,2 до 2% населения. Наиболее часто заболевание регистрируется в возрасте от 40 до 70 лет. На слизистых оболочках различают сетчатый, эрозивно-язвенный, а также напоминающий лейкоплакию вариант. Сетчатый красный плоский лишай встречается наиболее часто. В данном случае поражение слизистой оболочки щек симметрично, часто вовлекается слизистая оболочка языка и десен. Губы поражаются приблизительно в 6% случаев. Клинически красный плоский лишай губ характеризуется сетчатым, линейным или кольцевидным расположением сеточки Уикхема, пятнистой эритемой, в редких случаях эрозивными элементами, при этом наиболее часто поражается нижняя губа. Подобно атопическому дерматиту, возможно изолированное поражение кожи губ.
Дифференциальная диагностика включает лихеноидные лекарственные реакции (особенно вызываемые НПВС, ингибиторами АПФ, антималярийными препаратами, препаратами золота), лихеноидный контактный стоматит (преимущественно в ответ на амальгаму и другие материалы, используемые для протезирования) и дискоидную красную волчанку.
Весьма эффективным методом лечения является использование тГКС, топических ингибиторов кальциневрина (мазь такролимус).
Красная волчанка
Красная волчанка – хроническое аутоиммунное заболевание, которое может проявляться как изолированным поражением кожи, так и системным вариантом. При системной красной волчанке в процесс вовлекаются внутренние органы, нервная система, опорно-двигательный аппарат. Классическими органными проявлениями заболевания являются плеврит, перикардит, эндокардит, артрит, гломерулонефрит.
На коже губ красная волчанка обычно проявляется в виде хронической дискоидной формы, либо диффузного хейлита. Обе формы, как правило, распространяются за пределы красной каймы губ (в отличие от красного плоского лишая, который в большинстве случаев ограничен область красной каймы губ).
Поражения слизистой оболочки полости рта коррелируют со специфическим поражением кожи и должны соответствующе классифицироваться. Выделяют три формы заболевания.
Дискоиндная красная волчанка (хроническая кожная форма)
Поражения слизистой оболочки ротовой полости обнаруживаются в пределах от 3 до 20% пациентов с дискоидной красной волчанкой. На коже обнаруживаются резко отграниченные, эритематозные, шелушащиеся, гиперкератотические, уплотненные бляшки с выраженной тенденцией к рубцеванию. В центральной рубцовой части локализуются участки депигментации, гиперпигментации, телеангиэктазии.
На слизистых оболочках дискоидная красная волчанка проявляется в виде эритемы с неровными границами, телеангиэктазиями, участками атрофии, изъязвлениями, от которых расходятся радиарные кератотические полосы. В отличие от красного плоского лишая, поражения слизистой оболочки ротовой полости при красной волчанке, как правило, ассиметричны. В недавно опубликованном исследовании, среди 21 пациента с дискоидной красной волчанкой слизистой оболочки ротовой полости только у 10% поражение слизистой оболочки было изолированным, в 90% случаев также обнаруживались очаги на коже. Слизистая оболочка губ была вовлечена в 76% случаев, красная кайма губ – в 71%, слизистая оболочка щек – в 43%. При длительном существовании рубцовых очагов на коже губ и слизистой оболочке полости рта повышается риск развития плоскоклеточного рака.
Подострая кожная волчанка
Действие ультрафиолета часто провоцирует возникновение или ухудшает течение подострой красной волчанки. Поражение слизистой оболочки полости рта встречается редко. Может обнаруживаться резко ограниченные, слегка атрофичные участки эритемы слизистой оболочки ротовой полости. В более тяжелых генерализованных случаях подострой кожной красной волчанки наблюдается поражение кожи губ, проявляющееся диффузными эритематозными шелушащимися бляшками, которые распространяются за пределы красной каймы губ на прилежащие участки кожи.
Системная красная волчанка
Поражение слизистой оболочки полости рта у пациентов с системной красной волчанкой представлено центробежной или диффузной эритемой, пурпурными пятнами, эрозиями, изъязвлениями, часто локализующимися на твердом небе; встречается в пределах от 9 до 45% случаев. Изъязвления слизистой оболочки полости рта являются специфичным признаком, относящимся к главным диагностическим критериям системной красной волчанки. Острая генерализованная сыпь при системной красной волчанке в некоторых случаях поражает и красную кайму губ. Дифференциальную диагностику необходимо проводить с контактным аллергическим хейлитом, актиническим хейлитом, красным плоским лишаем, псориазом, многоформной экссудативной эритемой, вульгарной пузырчаткой, плоскоклеточным раком.
Ангиоэдема (отек Квинке, ангионевротический отек)
Термин «ангиоэдема» подразумевает острый, транзиторный, часто массивный отек, поражающий преимущественно кожу губ, век, лицо, гениталии, слизистые оболочки верхних дыхательных путей и ЖКТ. Отек языка может представлять угрозу для жизни. Ангионевротический отек является достаточно частой проблемой, в течение жизни встречается у 1 из 5 человек.
Отек Квинке часто сопровождается крапивницей. Встречается при гиперчувствительности немедленного типа, аллергической реакции на лекарственные препараты или продукты питания, контактной аллергии, например, на латекс. Изолированный ангионевротический отек реже встречается как проявление дефицита ингибитора С1-эстеразы.
Первым этапом в диагностике заболевания является дифференциация ангиоэдемы с уртикариями от ангиоэдемы без уртикарий, так как эти состояния имеют различный патогенез и подходы к лечению.
Для лечения гистамин-опосредованного ангионевротического отека используются системные антигистаминные препараты и глюкокортикостероиды. Напротив, при брадикинин-опосредованном ангионевротическом отеке системные антигистаминные препараты и глюкокортикостероиды неэффективны. В случае наследственного ангионевротического отека и приобретенного дефицита ингибитора С1-эстеразы требуется применение ингибитора С1. Также, необходимо принимать данный препарат с профилактической целью при планируемых инвазивных процедурах, например, лечении у стоматолога.
Макрохейлия
Увеличение одной губы или двух губ приводит к нежелательным косметическим и функциональным изменениям. К проявлениям макрохейлии приводят различные причины. Необходимо различать транзиторный отек губ от хронического постоянного их увеличения.(табл 1). Наиболее частой причиной транзиторной макрохейлии является ангиоэдема. Наиболее частой причиной хронической макрохейлии является гранулематозный хейлит, как в изолированной форме, так и в составе синдрома Мелькерссона-Розенталя.
1. Временный отек губ
1) Врожденный – Врожденная ангиоэдема
2) Травма – Гематома
3) Инфекция – Абсцесс губы, фурункул
– Простой герпес (лабиальный)
4) Другие причины – Начальная стадия гранулематозного хейлита
– Аллергический или идиопатический ангионевротический отек
2. Постоянное увеличение губ
1) Врожденное – Семейное идиопатическое
– Сосудистые мальформации (синдром Sturge – Weber )
– Синдром множественной эндокринной неоплазии 2 типа (неврома губ)
2) Опухоли – Сосудистые опухоли (гемангиома, лимфангиома)
Пузырчатка истинная (акантолитическая)
Что такое Пузырчатка истинная (акантолитическая) –
Истинная, или акантолитическая, пузырчатка – буллезный дерматоз, характеризующийся образованием внутриэпителиальных пузырей на неизмененной коже или(и) слизистых оболочках в результате акантолиза.
Заболевание имеет длительное хроническое течение с ремиссиями различной степени выраженности и разной продолжительности.
Различают 4 клинические формы акантолитической пузырчатки:
- вульгарную,
- вегетирующую,
- листовидную,
- себорейную (эритематозную).
Что провоцирует / Причины Пузырчатки истинной (акантолитической):
Этиология неизвестна. Существуют вирусная и аутоиммунная теории этого заболевания. В настоящее время доказана ведущая роль аутоиммунных процессов в патогенезе истинной (акантолитической) пузырчатки.
Пузырчатка обыкновенная (pemphigus vulgaris), или вульгарная, встречается значительно чаще других форм. В основном болеют мужчины и женщины от 40 до 60 лет, в детском и юношеском возрасте – очень редко.
Симптомы Пузырчатки истинной (акантолитической):
Чаще всего слизистая оболочка рта поражается при обыкновенной (вульгарной) пузырчатке (у 75 % больных), поэтому она представляет наибольший интерес для стоматологов. Вульгарная пузырчатка почти всегда начинается с поражения слизистой оболочки рта или гортани, а затем уже распространяется на кожу. Даже если заболевание начинается с поражения кожи, то впоследствии почти всегда выявляют поражение слизистой оболочки рта.
Поражение слизистой оболочки рта и губ при пузырчатке характеризуется образованием единичных пузырей с серозным или геморрагическим содержимым, имеющих очень тонкую покрышку. Вследствие постоянной мацерации в полости рта пузыри очень быстро вскрываются, поэтому увидеть их удается крайне редко. По периферии эрозии часто обнаруживают обрывки покрышек пузырей. На месте пузырей образуются болезненные эрозии круглой, овальной или вытянутой в виде трещины формы, длительно не заживающие. Эрозии яркокрасного цвета располагаются на фоне неизмененной или слегка воспаленной слизистой оболочки. Их размеры при пузырчатке различны – от небольшой ссадины до обширных поверхностей застойнокрасного цвета. Налета на поверхности эрозий, как правило, не бывает либо может быть тонкий слой легко снимающегося фибринозного налета. Иногда вместо пузырей образуются белые (сального цвета) пленки, после отторжения которых обнажается эрозивная поверхность. При прогрессирующем течении заболевания вследствие появления новых пузырей и выраженного акантолиза количество эрозий и их размеры увеличиваются. При слиянии эрозий образуются обширные очаги поражения, охватывающие почти всю слизистую оболочку рта. Возможна гиперсаливация. Чаще всего эрозии локализуются на слизистой оболочке щек (особенно в ретромолярной области), нижней поверхности языка, неба и области дна полости рта. Иногда очаги поражения возникают на слизистой оболочке альвеолярных отростков, переходной складке, нижней и верхней губах. В этих случаях эрозии эпителизируются очень медленно, даже на фоне приема больших доз кортикостероидов.
При отсутствии лечения появляются новые эрозии, которые, сливаясь между собой, образуют обширные эрозивные поверхности без склонности к заживлению. Боль довольно сильная, наиболее интенсивная при приеме пищи и разговоре. Эрозии быстро инфицируются, особенно в несанированной полости рта. Присоединение кокковой, грибковой флоры и фузоспирохетоза отягощает состояние больного, возникает специфический зловонный запах изо рта. Саливация усиливается. Слюна мацерирует углы рта, появляются болезненные трещины. На красной кайме губ, в углах рта также возможны пузыри и эрозии, покрытые геморрагическими корками. Иногда возникает охриплость, свидетельствующая о поражении гортани.
На коже пузыри образуются в основном в местах трения одеждой (живот, спина, паховые складки и др.). После вскрытия пузырей на коже остаются очень болезненные эрозии. Всякое прикосновение к ним одежды, белья или повязки вызывает резкую боль и вынуждает больного часами находиться в неподвижном состоянии.
Симптом Никольского при пузырчатке, как правило, положительный. Существует три его разновидности:
- если захватить пинцетом покрышку пузыря или верхний слой эпителия у края эрозии и потянуть, то проис37 Зак. 5491. Ю. М. Максимовский ходит отслоение пленки эпителия на видимо неизмененной здоровой слизистой оболочке и коже. Тонкая пленка эпителия очень непрочна и легко рассекается пинцетом;
- потирание неизмененной на вид слизистой оболочки или кожи между областями поражения приводит к быстрому образованию пузырей или эрозий;
- если потереть участки, располагающиеся далеко от области поражения, то там также отслаиваются верхние слои эпителия. Вторая и особенно третья разновидности симптома Никольского свидетельствуют об усилении интенсивности акантолиза.
При пузырчатке, кроме кожи и слизистой оболочки рта, могут поражаться и другие слизистые оболочки (кишечника, желудка, пищевода, глотки), а также внутренние органы и центральная нервная система.
Пузырчатка характеризуется волнообразным течением, периоды обострения сменяются периодами ремиссии, которые редко наступают спонтанно, как правило, после лечения. При отсутствии своевременного и необходимого лечения заболевание неуклонно прогрессирует. Возможна быстрая генерализация высыпаний на коже и слизистой оболочке рта, ухудшается общее состояние больных, появляются слабость, недомогание, снижение аппетита, лихорадка до 38-39 °С, диарея; отеки нижних конечностей. Присоединение вторичной инфекции сопровождается кахексией, интоксикацией. Без лечения процесс заканчивается летальным исходом спустя несколько месяцев от начала заболевания.
Однако в связи с широким применением кортикостероидов в настоящее время такие случаи бывают редко. Кортикостероидная терапия прерывает прогрессирующее течение пузырчатки, и наступает стадия ремиссии.
Герпетиформный дерматит Дюринга характеризуется субэпителиальным расположением пузырей. Пузыри мелкие, напряженные, располагаются на отечном гиперемированном фоне, имеют склонность к слиянию, их образование сопровождается жжением и зудом. В отличие от пузырчатки высыпания при дерматите Дюринга очень редко локализуются на слизистых оболочках. Симптом Никольского отрицательный, акантолитические клетки отсутствуют. В пузырях значительное содержание эозинофилов, в крови также эозинофилия. У больных герпетиформным дерматитом Дюринга чувствительность к йоду часто повышена.
В некоторых случаях при пемфигоиде, красном плоском лишае и других пузырных заболеваниях при субэпителиальном расположении пузырей, вокруг них или эрозий может довольно легко отслаиваться верхний слой прилежащего эпителия. При этом покрышка пузыря толстая, с трудом разрывается. Этот симптом называют ложным симптомом Никольского, или симптомом перифокальной субэпителиальной отслойки.
Доброкачественная неакантолитическая пузырчатка слизистой оболочки рта отличается от обыкновенной пузырчатки локализацией пузырей только на слизистой оболочке рта, субэпителиальным расположением, плотной покрышкой пузырей, часто с геморрагическим содержимым, отсутствием акантолитических клеток.
Диагностика Пузырчатки истинной (акантолитической):
Диагноз ставят на основании клинических проявлений, положительного симптома Никольского, результатов цитологического исследования и прямой реакции иммунофлюоресценции.
Цитологическое исследование мазковотпечатков или соскобов со дна эрозий обязательно для диагностики пузырчатки. Наличие в них акантолитических клеток подтверждает диагноз акантолитической пузырчатки. Акантолитические клетки, или клетки Тцанка, представляющие собой измененные клетки шиповатого слоя, имеют круглые очертания и по своему размеру меньше нормальных клеток шиповатого слоя. Ядро крупное относительно всей клетки, диаметр его составляет у – у и более диаметра клетки, окрашено в темносиний цвет, часто имеет от 1 до 6 светлых нуклеол и более. Цитоплазма клеток неоднородной окраски: светлоголубая вокруг ядра и темносиняя по периферии. Акантолитическим клеткам свойствен полиморфизм в окраске, величине клеток и ядер. Встречаются гигантские многоядерные клетки – “монстры”. В разгар заболевания количество акантолитических и многоядерных клеток резко увеличивается. Они сливаются в сплошной конгломерат полиморфных клеток. В период ремиссии и во время лечения кортикостероидами количество акантолитических клеток уменьшается.
Цитологическая картина при вегетирующей пузырчатке не отличается от таковой при вульгарной. При себорейной пузырчатке многоядерных клеток, как правило, не обнаруживают, акантолитические клетки встречаются в меньшем количестве, они мономорфны.
Патогистологические исследования. Установлено, что основными морфологическими изменениями при акантолитической пузырчатке являются акантолиз и отек, в результате чего образуются внутриэпителиальные пузыри. Между клетками шиповатого слоя нарушаются связи – явление акантолиза, в результате чего происходит расплавление межклеточных мостиков, между клетками образуются щели, а затем пузыри. Дно таких пузырей, как и впоследствии поверхность эрозий, выстлано преимущественно акантолитическими клетками.
- Дифференциальная диагностика
Акантолитическую (истинную) пузырчатку необходимо дифференцировать от других буллезных поражений слизистой оболочки рта:
- многоформной экссудативной эритемы;
- пемфигоида;
- лекарственной аллергии;
- буллезной формы красного плоского лишая;
- герпети фор много дерматита Дюринга;
- доброкачественной неакантолитической пузырчатки только слизистой оболочки рта.
Дифференциальная диагностика акантолитической пузырчатки с другими заболеваниями, сопровождающимися образованием пузырей, основывается главным образом на локализации пузырей по отношению к эпителию.
Так, при многоформной экссудативной эритеме пузыри окружены зоной эритемы по периферии, располагаются субэпителиально, симптом Никольского отрицательный. Кроме того, для многоформной экссудативной эритемы характерны острое начало, сезонность рецидивов, выраженное воспаление слизистой оболочки рта, кратковременность течения.
При буллезном пемфигоиде пузыри располагаются под эпителием, покрышка их толстая, поэтому время их существования более длительное. Болеют буллезным пемфигоидом чаще всего люди старше 60 лет. Симптом Никольского отрицательный, акантолитических клеток не обнаруживают.
Отличить акантолигическую пузырчатку от аллергического лекарственного стоматита помогают анамнез (сведения о приеме лекарств) и результаты аллергологических проб. После отмены препарата – аллергена стоматит быстро исчезает. Пузыри при лекарственном стоматите располагаются под эпителием, симптом Никольского отрицательный, акантолитических клеток нет.
При буллезной форме красного плоского лишая пузыри субэпителиальные, акантолиза нет. Вокруг пузырей или на других участках слизистой оболочки рта имеются множественные папулы, типичные для красного плоского лишая.
Лечение Пузырчатки истинной (акантолитической):
Лечение пузырчатки в настоящее время включает кортикостероиды, которые являются основным средством лечения этого заболевания. Все остальные лекарственные препараты, включая цитостатики, используют для ликвидации осложнений, связанных с приемом глюкокортикоидов. Успех лечения глюкокортикоидами зависит от сроков начала их применения и дозировок. Чем правильнее подобраны дозы кортикостероидных препаратов и раньше начато их применение, тем больше возможностей достичь стойкой и длительной ремиссии заболевания. Лечение больных акантолитической пузырчаткой следует проводить только в условиях специализированного стационара.
Для лечения больных пузырчаткой назначают преднизолон, метилпреднизолон (метипред, урбазон), дексаметазон (дексазон), триамцинолон (полькортолон, кенакорт) в ударных дозах, которые зависят от состояния больного. Преднизолон назначают по 60-80 (до 100) мг/сут, триамцинолон по 40-80 мг/сут, дексаметазон по 8-10 мг/сут. Такие высокие, так называемые ударные дозы больные принимают до прекращения образования новых пузырей и почти полной эпителизации эрозий, что в среднем составляет 10-15 дней. После чего медленно уменьшают суточную дозу преднизолона сначала на 5 мг через каждые 5 дней, в дальнейшем эти сроки удлиняются до 7-10 дней. При достижении суточной дозы 20-30 мг ее снижают очень осторожно. В дальнейшем суточную дозу снижают до тех пор, пока не определят минимальную, так называемую индивидуальную поддерживающую суточную дозу, которую вводят перманентно. Для преднизолона она обычно составляет 2,5-5 мг, для дексаметазона – 0,5- 1 мг, через каждые 4-5 дней.
Длительное применение кортикостероидных препаратов вызывает побочные эффекты (повышение артериального давления и содержания глюкозы в моче, остеопороз костной ткани, усиление тромбообразования и др.). В связи с этим для уменьшения осложнений от кортикостероидной терапии рекомендуется ограничение в пище поваренной соли, воды. Питание должно быть преимущественно белковым с ограничением жиров и углеводов. Внутрь назначают препараты калия (хлористый калий, аспаркам), аскорбиновую кислоту, витамины группы В, препараты кальция, тиреокальцитонин.
Наряду с глюкокортикоидами при лечении больных с акантолитической пузырчаткой используют иммунодепрессанты.
Некоторые авторы отмечают хороший терапевтический эффект от одновременного назначения цитостатиков (циклофосфамид, азатиоприн, метотрексат) и глюкокортикоидов.
Для лечения больных акантолитической пузырчаткой используют плазмаферез и гемосорбцию, которые способствуют уменьшению побочного действия глюкокортикоидов и цитостатиков, а также позволяют уменьшить их дозу.
Местное лечение, главным образом направленное на профилактику вторичного инфицирования эрозий и язв и ускорение их эпителизации, включает обезболивающие средства в виде ванночек для полости рта; антисептические препараты в нераздражающих концентрациях; аппликации на слизистую оболочку рта или ее смазывание кортикостероидными мазями. После каждого приема пищи и перед аппликацией кортикостероидсодержащих мазей необходимы полоскания теплыми слабыми растворами перманганата калия, 0,25 % хлорамина, 0,02 % хлоргексидина и др. Важное значение для быстрой эпителизации эрозий на слизистой оболочке имеет тщательная санация полости рта. При поражении красной каймы губ проводят аппликации и смазывания мазями, содержащими кортикостероиды и антибиотики, а также масляным раствором витамина А. При осложнении пузырчатки кандидозом назначают противогрибковые препараты. Для ускорения эпителизации эрозий и язв на слизистой оболочке рта показана лазеротерапия (гелийнеоновый и инфракрасный лазер).
Однако даже при правильном и своевременном лечении прогноз при истинной (акантолитической) пузырчатке остается серьезным. Больные, которые длительное время принимают кортикостероидные препараты, нуждаются в санаторнокурортном лечении (желудочнокишечного и сердечнососудистого профиля). Им категорически противопоказана инсоляция.
К каким докторам следует обращаться если у Вас Пузырчатка истинная (акантолитическая):
- Стоматолог
- Дерматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пузырчатки истинной (акантолитической), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Герпес на губах
Лабиальный герпес (герпес на губах, простой герпес) — заболевание, которое вызывается вирусом герпеса 1 типа. Вирусов герпеса выделяют 8 типов, но в том, что называется простудой на губах, виновен чаще всего 1 тип.
Как происходит заражение вирусом?
Вирусом можно заразиться разными путями: воздушно-капельным, контактным (через общие полотенца, столовые приборы, через поцелуи), половым путем, самовыражением (когда из язвочек вирус попадает на здоровые слизистые и заражает их). Заразиться можно при переливании крови и ребенок может получить вирус от матери внутриутробно.Инкубационный период (от момента контакта до появления первых признаков) составляет 2-14 дней.Человек становится заразным, как только появляются болячки на губе, и заразен для окружающих пока корочки не отпадут.

Фото: Один из самых распространенных путей передачи герпеса — контактный.
Где скрывается вирус?
Если человек заразился однажды, то герпес останется с ним на всю жизнь. Вирус попадает в организм через трещинки на коже губ. Дальше он проходит в клетки нашего организма и размножается, выделяя всё новые вирусы, которые разрушают клетки. Так протекает обострение с пузырьками. А потом вирус никуда не исчезает. Он попадает в нервные окончания и там хранится до следующего обострения.
Почему появляется простуда на губах?
Те, кто болеют герпесом заметили, что обострения начинаются вместе с ОРВИ. Герпес возникает при снижении иммунитета, защитные силы которого идут на подавление ОРВИ. Еще простуда на губах появляется, когда защитные силы организма ослабли: при хронической усталости, недосыпании, частых стрессах, неправильном питании, злоупотреблении алкоголем и активном курении, у женщин в начале беременности и в первые 5-7 дней после родов.

Фото: Простуда на губах может появляться только в случае снижения иммунитета
Как проявляется герпес?
В медицине принято выделять 5 статей развития простого герпеса:
1. Первая стадия возникает при появлении пузырьков. Проявляется жжением и зудом в области губы, ее отеком.
2. Вторая стадия начинается с появлением пузырьков. Сначала маленькие, они растут, заполняются прозрачной жидкостью. Через пару дней жидкость мутнеет.
3. Для третьей стадии болезни характерен разрыв пузырьков. На месте лопнувших пузырьков образуются язвочки с отеком. Эта стадия опасна развитием осложнений. Человек в этот момент очень заразен.
4. В четвертой стадии язвочки покрываются плотной корочкой.
5. На пятой стадии корочки подсыхают, отпадают. Симптомы проходят. Человек становится не заразен.
Как часто могут быть обострения?
Выделяют три формы течения заболевания:
• тяжелая: 6-8 рецидивов в год, часто сопровождаются высокой температурой, головной болью, слабостью, рвотой, воспалением лимфоузлов;
• средней тяжести с обострениями 3-4 раза в год;
• легкая форма: 1-2 рецидива в год.
Чем может быть опасен герпес?
Герпес может вызывать множество осложнений. Некоторые их них опасны для жизни.
- Бактериальные осложнения. Чаще всего к вирусу просто присоединяются бактерии и пузырьки наполняются гноем. Если пузырьки уже лопнули, то язвочки покрываются гноем, боль в губе становится нестерпимой и корочка не образуется.
- Герпетический стоматит — поражение слизистой оболочки полости рта. Болезнь начинается с резкого повышения температуры, слюнотечения и резкой боли при пережевывании пищи. Во рту – много пузырьков, похожих на герпес на губах.
- Герпетическое поражение глаз начинается с рези в глазах, слезотечения. Человек из-за сильной боли не может открыть глаза. Опасное состояние, которое может закончиться слепотой.
- Герпес пищевода. Возникает при распространении герпеса с губ. Появляются трудности при глотании, сильная боль, отказ от еды и похудение.
- Герпетическая пневмония и герпетический гепатит встречаются у людей с иммунодефицитом и возникают вместе с бактериальными и грибковыми процессами.
- Герпетическое поражение нервной системы протекаете в виде менингоэнцефалита и является самой тяжелой формой герпеса. Начинается с резкой головной боли, тошноты и рвоты, высокой температуры, двигательных нарушений и судорог. Болезнь неблагоприятна.

Фото: Воизбежание осложнений приступать к лечении герпеса нужно своевременно.
Как лечить герпес?
Полостью и навсегда вылечить герпес нельзя, но можно уменьшить частоту рецидивов и снизить тяжесть симптомов
Есть три группы препаратов для лечения герпеса:
• противовирусные препараты;
• иммуномодуляторы;
• инактивированные вакцины.
При местных формах герпеса с нечастыми обострениями используются препараты с дезинфицирующим действием и препараты для ускорения заживления. К ним относятся примочки из хлоргексидина, гель алломедин, мазь декспантенол. При обострениях реже 1 раза в 6 месяцев лечение, направленное на уменьшение количества вирусов в организме (вирусной нагрузки) не требуется. Просто нужно заниматься спортом, высыпаться и хорошо питаться, чтобы иммунитет был крепким.
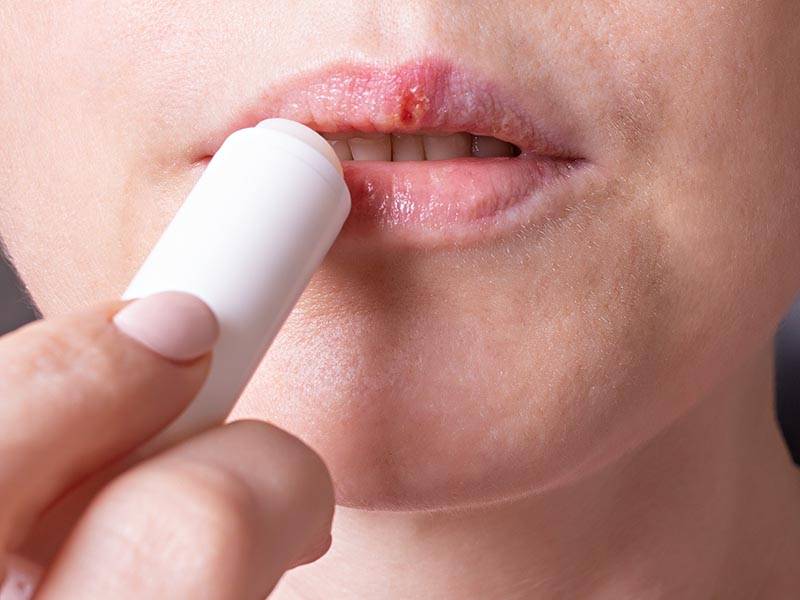
Фото: Лечение герпеса
Если герпес появляется 1 раз в 3 месяца и чаще, тогда назначаются противовирусные препараты, выбор отдается ацикловиру и валацикловиру. Препараты применяются в таблетках внутрь ( 5 раз в день по 1 таблетке не менее 5 дней) и в виде мази на сами пузырьки (тонким слоем 5 раз в день 5 дней, даже при исчезновении проявлений болезни). Существуют противовирусные препараты растительного происхождения, например, алпизарин. Выпускается в двух формах: в виде таблеток и свечей ( при генитальном герпесе).
Еще одно направление лечения герпеса — иммуномодуляторы и индукторы интерферонов.
Иммуномодуляторы — препараты, которые воздействуют на иммунитет и укрепляют его. Есть растительные и синтетические препараты. Растительные (женьшень, элеутерококк, эхинацея, лимонник, девясил, родило розовая), которые обладают общетонизирующим действием. Содержат небольшое количество стимулирующих веществ и поэтому единственным их противопоказанием является наличие аллергии. Могут применяться курсами на протяжении всей жизни. Синтетические в таблетках и капсулах (интерферон, ликопид, арбидол) и уколах (тимолин, тимоген, альтевир, неовир)повышают защитные силы организма, снижают количество и тяжесть обострений. Применяются только после консультации с врачом.
Используются и индукторы интерферонов (циклоферон). Препарат стимулирует образование своего интерферона, который не позволяет вирусу попасть в клетку и снижает риск заражения здоровых соседних клеток.
В последние годы активно разрабатывалась и проходила доклинические испытания вакцина против герпеса. Она содержит фрагменты ДНК вируса. Вакцина позволит увеличить интервал между обострениями простуды на губах, а в некоторых случаях и полностью излечить пациента от вируса герпеса.
Существует множество эффективных методов лечения симптомов герпеса, снижения и тяжести частоты обострений, но правильное и действенное лечение может подобрать только врач.
Герпес
Герпес – что это за болезнь
Герпес – это вирусное воспалительное заболевание, проявляющееся характерными высыпаниями сгруппированных пузырьков на слизистых оболочках и кожных покровах. Возбудителем его является вирус простого герпеса (ВПГ), который присутствует в организме примерно 90% населения планеты, но лишь у 5% из них провоцирует развитие симптомов болезни.
Семейство вирусов Herpesviridae способно вызывать опасные для жизни инфекции, трансплацентарные патологии, которые могут быть причиной детских уродств. В тяжелых случаях герпес повреждает центральную нервную систему.
Наиболее часто ВПГ затрагивает:
- слизистые лица;
- центральную нервную системы (менингит, энцефалит);
- глаза (кератит, конъюнктивит);
- кожные покровы;
- слизистые оболочки половых органов.
Рецидивы заболевания возникают на крыльях носа, красной кайме губ, деснах, внутренней поверхности щек и губ, лбу, веках. Самое распространенное место локализации вируса – уголки рта.
Несмотря на большое количество разновидностей, ученые выделяют восемь основных типов возбудителей заболевания:
- ВПГ 1 типа – герпес на губах, на языке, на щеках, на небе (увидеть, как они выглядят, можно на фото герпеса). В месте развития инфекции возникает отек, появляются пузырьки, внутри которых содержится серозная жидкость. На протяжении 7 дней больной испытывает жжение, дискомфорт. Может повышаться температура тела. Вирус герпеса 1 типа является самым распространенным. Он активируется при общем переохлаждении организма, простудах.
- ВПГ 2 типа – герпес на половых органах (генитальный). Передается при половом акте. Бывает:
– Первичным – развивается при контакте здорового человека с зараженным лицом.
– Вторичным – герпес в интимной зоне имеет рецидивирующее течение, обостряется по несколько раз в год. - Герпес на теле (3 тип) – опоясывающий лишай. У детей является причиной ветряной оспы. У взрослых в возрасте до 35 лет негативно сказывается на состоянии черепных и спинномозговых нервных волокон. Воспаление при герпесе третьего типа локализуется в местах, где проходят большие нервы. На пораженных зонах образуются мелкие пузырьки, как бы опоясывающие туловище. Слизистые данная форма поражает редко. Среди ее симптомов: зуд и жжение кожи, повышенная температура, неврологические/головные боли.
- Герпес 4 типа (вирус Эпштейна-Барр) – ангина, увеличение лимфатических узлов. Больной ощущает сильную боль в горле, недомогание, головокружение. Температура тела высокая на протяжении примерно одной недели. На миндалинах формируются характерные для герпеса пузырьки, заполненные прозрачной жидкостью.
- Герпес 5 типа (цитомегаловирус). Протекает бессимптомно либо поражает центральную нервную систему, внутренние органы (почки, печень, легкие, поджелудочная железа). Заражение в большинстве случаев происходит во время полового акта либо в быту. Также цитомегаловирус передается от матери плоду во время родов, во время вскармливания ребенка грудным молоком.
- Вирус герпеса 6 типа. Приводит к возникновению лимфомы, лимфосаркомы, гемоцитобластомы.
- Герпес 7 типа – причина синдрома хронической усталости. Может сохраняться в человеческом организме с детского возраста, но активироваться только при значительном ослаблении иммунитета. При этом количество лимфоцитов может соответствовать норме, но из-за отрицательного воздействия вируса герпеса они не могут полноценно функционировать. В результате человек постоянно чувствует себя уставшим. Со временем возникают нарушения интеллекта, памяти, депрессивные расстройства.
- Герпес 8 типа. Диагностируется только методом ПЦР. Обнаруживается исключительно в клетках мочеполовой системы и предстательной железе.
Причины герпеса
Вирус простого герпеса передается при контакте с биологическими жидкостями зараженного человека. Нельзя исключить передачу заболевания в период отсутствия симптомов герпеса при кожных контактах (особенно, если кожа травмирована).
К факторам риска инфицирования ВПГ-1 относятся:
- несоблюдение гигиенических правил;
- секс с незнакомым человеком;
- общее переохлаждение/перегревание организма;
- поцелуи с человеком, болеющим герпесом;
- пользование общественными туалетами;
- проживание в неразвитых странах;
- низкий социальный/экономический статус.
При комнатной температуре во внешней среде и нормальной влажности воздуха вирус простого герпеса сохраняется около суток. При температуре 52°С инактивируется через полчаса. При низких температурах (до -70°С) устойчив 5 суток. На металлических поверхностях вирус герпеса выживает на протяжении 2 часов.
Симптомы герпеса
Простой герпес – это всегда группки пузырьков на воспаленной коже, внутри которых видна жидкость. Их появлению предшествуют:
- слабость;
- жжение и зуд кожи;
- озноб (иногда).
Этапы развития простого герпеса:
- Стадия пощипывания (кожа в месте поражения начинает немного чесаться). Избежать прогрессирования заболевания можно, воспользовавшись противовирусной мазью (“Ацикловир”).
- Стадия воспаления (появляются болезненные пузырьки, постепенно увеличивающиеся в размерах).
- Стадия изъязвления (пузыри разрываются, на их месте формируются язвочки).
- Стадия струпообразования (над язвочками появляются корочки).
При опоясывающем герпесе боль возникает по ходу воспаленного нерва. Также могут возникать мигрени. Через несколько дней на коже появляются пузырьки, в которых прозрачное содержимое (позже оно заменяется кровянистым гноем). У пациента с опоясывающим лишаем увеличиваются лимфатические узлы, поднимается температура тела. Симптомы невралгии могут сохраняться на протяжении нескольких месяцев.
Генитальный герпес первичной формы сначала протекает бессимптомно. Зараженный человек не знает, что болен, и продолжает заражать окружающих. Симптомы возникают через 2-10 дней инкубационного периода. Это высыпания на коже наружных половых органов, внутри влагалища/уретры, на ногах, бедрах. У женщин болезнь может обостряться перед менструациями – пузырьки возникают даже на ягодицах.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика герпеса
Диагностика простого герпеса базируется на клинической картине. Если высыпания имеются на половых органах, болезнь дифференцируют с сифилисом. Из лабораторных методов во время обследования пациента могут использоваться:
- вирусологические методы;
- ПЦР (полимеразная цепная реакция);
- метод оценки иммунного статуса;
- цитоморфологические методы;
- выявление антител с помощью ИФА (определение наличия в крови защитных антител Ig G и Ig M).
Как вылечить герпес
Герпес – это хроническое заболевание, но лечить его нужно обязательно. Чтобы предотвратить возникновение рецидивов, больные могут прибегать к помощи:
- жаропонижающих препаратов;
- противомикробных средств;
- местных обезболивающих мазей и кремов;
- иммуностимуляторов.
К эффективным препаратам врачи относят:
- “Ацикловир” (“Зовиракс”) – не дает размножаться вирусу герпеса в клетках. Выпускается в форме кремов, растворов, таблеток.
- “Фамцикловир” (“Фамвир”) – уничтожает штаммы вируса Herpes zoster и Herpes simplex.
- “Валацикловир” (“Валтарекс”) – подавляет симптомы герпеса, препятствует его размножению. Более эффективен, чем Ацикловир.
- “Панавир” – активный биологический полисахарид. В течение 2 суток устраняет боль и зуд.
- “Флавозид” – сироп для лечения ВПГ.
- “Протефлазид” – капли для лечения герпеса.
Герпес при беременности лучше лечить рецептами народной медицины. Они способствуют устранению сыпи и не оказывают негативного воздействия на иммунную систему женщины.
Народные способы лечения герпеса
Избавиться от герпеса, не прибегая к лекарственным препаратам, можно с помощью следующих рецептов:
- Смазывать пораженную кожу пихтовым маслом каждые 2 часа.
- Прижигать пузырьки на губах настойкой прополиса, затем обрабатывать мазью календулы.
- Залить половину чайной ложки заварки стаканом кипятка. Настаивать, пока чай не остынет. Смочить вату в заварке и приложить к пузырькам. Процедуру повторять 3-4 раза в день.
- На протяжении нескольких дней смазывать герпетические пузыри ушной серой.
- Обрабатывать пораженную кожу камфорным маслом.
- Приготовить сбор из корней аралии, копеечника, левзеи, солодки, травы череды, цветков ромашки, ольховых шишек (все компоненты брать в равных долях). 2 ст.л. растительного сырья залить 1/2 литра кипятка. Настаивать в термосе 12 часов. Полученным лекарством обрабатывать герпетические пузырьки.
Чем опасен герпес
Герпес у беременных нередко приводит к внутриутробному инфицированию плода. Если герпетические пузырьки возникают на шейке матки, возможно развитие бесплодия. Медицине известны случаи поражения герпесом структур малого таза (ганглионит, неврит, тазовая симпаталгия).
Профилактика герпеса
Чтобы минимизировать риск заражения вирусом простого герпеса, рекомендуется:
- иметь постоянного полового партнера;
- пользоваться презервативами;
- обрабатывать участки тела, на которые могут попасть вирус герпеса, антисептическими растворами типа “Мирамистина”;
- мыть руки после обработки кожи, пораженной герпесом;
- мыть руки после посещения общественных мест, туалета, поездок в общественном транспорте;
- соблюдать правила личной гигиены;
- исключить оральный секс с незнакомым партнером;
- не увлажнять слюной контактные линзы;
- не пользоваться чужой посудой, одеждой.
Чтобы исключить распространение герпеса, зараженным людям нельзя вскрывать пузырьки и сдирать корочки, образующиеся на очаге поражения.
Вакцины против герпеса
Специфической профилактикой герпеса является введение вакцины “Витагерпавак”. На территории России она используется врачами уже более десяти лет. Это единственный в мире препарат, который применяется и для лечения, и для предотвращения развития рецидивов герпеса 1 и 2 типов.
В состав “Витагерпавак” входят инактивированные антигены вируса герпеса. Лечебный эффект средства состоит в стимуляции клеточного иммунитета и направлен на подавление вируса. Доказано, что внутрикожные инъекции вакцины хорошо переносятся пациентами и гарантируют развитие длительного и активного иммунитета.
Хейлит-Лечение И Симптомы
Хейлит, или, говоря простым языком, воспаление губы, довольно распространённое заболевание. Однако и причины, и развитие хейлита во многом остаются неизвестными. С развитием заболевания связывают нарушение смыкания губ и изменение тонуса мимической мускулатуры, снижение высоты нижнего отдела лица и возрастные изменения мягких тканей, вредные привычки и системные заболевания. По своей природе воспаление губы бывает и самостоятельным заболеванием: эксфолиативный, гландулярный, аллергический, актинический и метеорологический, и симптомом системного заболевания: экзематозный, атопический, макрохейлит. В данной статье пойдет речь о симптомах и лечении хейлитов, разной этиологии.
Гландулярный хейлит
Клиника гландулярного хейлита узнаваема –бугристая поверхность красной каймы губ с капельками «росы» — светлой прозрачной жидкости из выводных протоков маленьких желез. После испарения поверхность сухая, с трещинами и эрозиями. Пациента начинает беспокоить не только внешний вид, но и болезненность, припухлость, и корки желто-зеленого или буро-черного цвета.
Несмотря на то, что клиника довольно характерная, необходимо исключить такие заболевания как гранулематозный хейлит Мишера, саркоидоз, синдром Мелькерссона-Розенталя, болезнь Крона.
Этиология гландулярного хейлита
Этиология гландулярного хейлита неизвестна, но большое значение имеют гиперплазия и гетеротопия малых слюнных желез. Развивается на нижней губе по линии Клейна у людей старше 30 лет.
Лечение гландулярного хейлита
Лечение гландулярного хейлита хирургическое — удаление всей зоны Клейна с перемещенными железами. Допустима глубокая электрокоагуляция паренхимы желез или лазеротерапия.
Гранулематозный хейлит Мишера
К редким хроническим заболеваниям нижней губы относится гранулематозный хейлит Мишера, порой протекающий с обострениями. Причины заболевания до сих пор не ясны. Течение безболезненное, а пациент выглядит как после неудачного липофилинга, и только иногда образуются небольшие везикулы, эрозии и корки.
Следует учитывать, что это одна из форм синдрома Мелькерссона-Розенталя и дифференцируется с болезнью Крона, саркоидозом, гландулярным хейлитом, ангионевротическим отеком и лимфангиомой. Лечится посредством удаления пораженных тканей губы.

Синдром Мелькерссона-Розенталя
Синдром Мелькерссона-Розенталя — состояние, характеризующееся отеком губ, односторонним парезом лицевого нерва и складчатым языком.
Причины синдрома до конца не выяснены, но вероятнее инфекционно-аллергическое происхождение. Пациента беспокоят отек губы и опущение уголка рта, внезапно появившиеся, затем рецидивирующие. Кайма отечных губ бывает с трещинами. При пальпации губа мягкая, эластичная, без инфильтрата в глубине поражения. Острый отек через некоторое время спадает, но может рецидивировать. С каждым кризом ткани губ утолщаются. Губы синюшно-красного цвета, и у некоторых больных проявляется складчатость языка.
Лечение синдрома Мелькерссона-Розенталя проводят по двум направлениям — хирургическому и консервативному. Лучшие результаты дает консервативное комбинированное лечение кортикостероидами, антибиотиками широкого спектра действия синтетическими противомалярийными, десенсибилизирующими средствами в течение 30—40 дней. Курс лечения повторяют через 3 мес.

Эксфолиативный хейлит
Эксфолиативный хейлит— хроническое заболевание исключительно красной каймы губ и сопровождается шелушением клеток эпителия. Причины хейлита до сих пор не выяснены, однако предпочтения отдают нейрогенным сбоям.
Различают 2 формы: сухая и экссудативная, которые могут переходить друг в друга.
Сухая форма эксфолиативного хейлита
Сухая форма эксфолиативного хейлита характеризуется наличием полоски тонких прозрачных чешуек на границе красной каймы и слизистой, прикрепленные в центре. Через 5—7 дней после появления легко снимаются, обнажая ярко-красную поверхность каймы, но эрозии не образуются. Рецидивируют. Заболевание не склонно к самоизлечению и протекает на протяжении десятков лет.
Экссудативная форма эксфолиативного хейлита
Для экссудативной формы эксфолиативного хейлита характерны желтые корки на гиперемированной красной кайме преимущественно нижней губы, не переходящие ни на слизистую оболочку губы, ни на кожу, ни на уголки губ. После отторжения корок обнажается гиперемированная поверхность без эрозий.
Диагностика основана на клиническом обследовании. Экссудативная форма протекает легче сухой.
Лечение эксфолиативного хейлита
Лечение эксфолиативного хейлита патогенетической терапией препаратами, повышающими реактивность организма, с использованием гигиенических губных помад и бальзамов.

Актинический хейлит
Актиническим хейлитом называют хроническое дегенеративное заболевание преимущественно нижней губы.
Причина в повышенной чувствительности красной каймы губ к ультрафиолетовому излучению. В клинике различают две формы — сухую и экссудативную.
При сухой форме актинического хейлита пациент жалуется на сухость красной каймы губ, она ярко-красного цвета и покрыта серебристо-белыми чешуйками.
При экссудативной форме ярко-красная кайма с вскрывающимися пузырьками, эрозиями, корками и трещинами.
Лечение этиологическое — меньше солнечного света, а также использование мазей с кортикостероидами и витаминами группы В.

Контактный аллергический хейлит
Аллергический хейлит возникает при контактах с различными химическими агентами, чаще у женщин, ибо причина в химических веществах, входящих в состав губных помад, зубных паст, пластмассы зубных протезов и др. Заболевание может иметь профессиональный характер. В клинике — гиперемия и отек красной каймы губ, шелушение, трещины, а при более тяжелом течении — пузырьки и эрозии. Острое начало и причинная связь контактного хейлита с химическими веществами являются отправной точной при постановке диагноза.
Лечение аллергического хейлита начинается с устранения химического фактора. Местно — кортикостероидные мази, плюс десенсибилизирующая терапия.

Ангулярный хейлит
Увидели у собеседника трещинки в уголках рта — у него ангулярный хейлит из-за железодефицитной анемии, гиповитаминоза рибофлавина, увеличенного содержания грибов рода Candida, Streptococci, Staphylococci, либо простой механической травмы. При снижении высоты нижнего отдела лица складчатость мягких тканей в уголках рта становится причиной накопления микрофлоры, а собственно воспалительного и деструктивного процессов. Поэтому и лечение ангулярного хейлита порой заключается в коррекции окклюзионной высоты, при стрептококковой заеде — в комбинации с мазями, содержащими антибиотики, при кандидамикотической заеде — с нистатиновой мазью.

Абразивный преканцерозный хейлит Манганотти
Хейлит Манганотти встречается у мужчин старше 50 лет, чаще на нижней губе. Обязательно на красной кайме губы есть одна или несколько эрозий округлой или неправильной формы с гладкой красной поверхностью. У некоторых пациентов на ней образуются корки. Могут рецидивировать и малигнизироваться.
Различаем хейлит Манганотти от эрозивной формы красной волчанки, красного плоского лишая и лейкоплакии, пузырчатки, многоформной экссудативной эритемы и герпетической эрозии, первичной сифиломы.
Лечение хейлита устранением местных травмирующих факторов. Эффективен концентрат витамина А, никотиновой кислоты, метилурациловую, кортикостероидные мази, эпителизирующие мази. Если консервативное лечение в течение 1 месяца не приводит к эпителизации эрозии –очаг поражения удаляем.

Атопический хейлит
Атопический хейлит — симптом дерматита или нейродермита у детей и подростков от 7 до 17 лет. Генетика выходит на первый план среди факторов возникновения воспаления. Для клинкартины характерно поражение красной каймы губ и кожи в области углов рта, но не переходящее на слизистую. Пациента беспокоит зуд, эритема, отек с воспалением кожи в области углов рта. Затем появляется шелушение. Десенсибилизация и кортикостероиды являются выбором при лечении атопического хейлита.

Метеорологический хейлит
Вне зависимости от времени года метеорологический хейлит возникает в ответ на неблагоприятную для организма погоду. Заболевание хроническое, и чаще возникает у мужчин. Кайма губ инфильтрирована, сухая, застойно гиперемированная и покрыта небольшими корочками.
Лечение метеорологического хейлита заключается в защите губ бальзамами и витаминными мазями.

Экзематозный хейлит
Проявляется как симптом экземы лица. Аллергенами бывают компоненты зубных паст, помад, пищевые вещества, материалы зубных протезов и тому подобное.
Экзематозный хейлит начинается с покраснения и мелких пузырьков, наполненных серозным содержимым желтоватого цвета. Пузырьки сливаются между собой, лопаются, образуется мокнущая поверхность, затем корочки. Всё это сопровождается зудом и отеком губ. Поражение быстро распространяется на кожу и углы рта. Заболевание длится годами с нередко возникающими обострениями.
Лечат как экзему кожи — десенсибилизация, витамины, мазы с кортикостероидами.

Хейлиты у детей
Довольно распространенное состояние, которое упорно сохраняется длительное время. Связаны хейлиты у детей прежде всего с нарушением архитектоники губ в этом возрасте, системными заболеваниями, а также любовью малышей тянуть любые предметы себе в рот.
Особенностью хейлитов в детском возрасте является их острое начало, длительное течение на фоне несостоятельности иммунитета.
Важное значение следует уделить аутоанестезиофагии – «самоприкусыванию» после обезболивания. Перед проведением анестезии у ребенка родителя стоило бы предупредить о возможных прикусываниях губы и щек, а для ускорения заживления используем протеолитические ферменты и эпителизирующие мази.
Хейлит
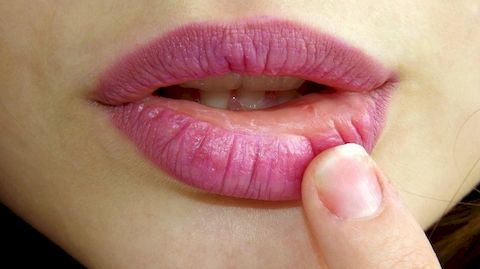
Хейлит – это изолированный воспалительный процесс в области слизистой оболочки, кожи и красной каймы губ. Внешне выглядит как отек с покраснением и шелушением тканей. Может быть самостоятельным заболеванием или симптоматическим проявлением других патологий. Рано или поздно с ним сталкивается почти каждый человек, однако в молодом возрасте болезнь протекает заметно легче, реже рецидивирует и не имеет осложнений. У пожилых людей за счет ослабления иммунной системы периодические рецидивы хейлита могут стать причиной злокачественного перерождения тканей.
Причины
Хейлит – полиморфное и многофакторное заболевание, которое могут спровоцировать инфекции, физико-химические факторы окружающей среды,а также внутренние особенности организма. Среди них:
- постоянное пребывание на открытом воздухе – воспаление и шелушение губ возникает при обветривании потоками горячего или холодного воздуха, избыточной инсоляции;
- наличие хронических заболеваний с кожными проявлениями симптомов – различного рода дерматиты, псориаз, красная волчанка, красный плоский лишай, сифилис и т.п.;
- аллергические реакции организма – преимущественно при пищевой аллергии;
- раздражение тканей регулярным воздействием химических веществ, в том числе медицинских препаратов (например, носовых капель);
- различные неврологические расстройства, сильные стрессовые ситуации, депрессия, постоянная тревога;
- эндокринные отклонения — в первую очередь гиперфункция щитовидной железы, сахарный диабет.
Виды хейлита
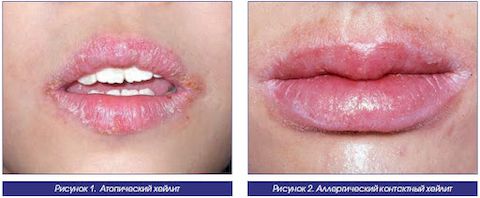
Проявления хейлита могут различаться в зависимости от вида и причины заболевания. Различают:
- Эксфолиативный хейлит – проявляется шелушением красной каймы губ, с редкими очагами жжения и сухости самих губ.
- Экссудативный хейлит – симптомы заболевания дополняются отечностью и выраженной болезненностью. Кожа на воспаленных участках может покрываться запекшимися корочками, которые сильно усложняют жизнь пациенту.
- Гландулярная форма затрагивает малые слюнные железы. Наблюдается их врожденное или приобретенное разрастание с последующим инфицированием бактериями. При этом источником заражения могут выступать кариес, пародонтит или банальный зубной налет. Внешне проявляется формированием трещинок на поверхности губ, которые со временем начинают мокнуть.
- Аллергическая форма возникает под действием бытовых, косметических или пищевых раздражителей (часто это бывает губная помада). Встречаются характерные проявления аллергического хейлита у музыкантов, играющих на духовых инструментах, и у любителей погрызть карандаш. Для данной разновидности воспаления характерна сильная отечность, нередко с формированием пузырьков, а также зуд, выраженная краснота и жжение.
- Метеорологический хейлит развивается под воздействием погодных явлений (ветра, солнца) и проявляется жжением, зудом с небольшими мокнущими пузырьками, на месте которых со временем формируются эрозии и язвочки.
- Атопическая форма проявляется в качестве симптома дерматитов или нейродермитов. Проявляется в виде покраснений и язвочек в уголках губ.
- Гиповитаминозная разновидность болезни формируется в ответ на резкий недостаток витаминов, преимущественно витаминов А, С, В2. Характерное жжение поражает поверхность губ, рта и языка. Слизистые ткани приобретают отечный вид, трещины на губах шелушатся и кровоточат.
- Макрохейлит – ответ на повреждения прилегающих нервов (неврит лицевого нерва), при этом зуд и отечность с языка может переходить на другие части лица.
Внимание! При длительном течении высока вероятность перерождения воспаления в злокачественное новообразование. Это особенно характерно для метеорологической формы, которая при отсутствии надлежащего лечения часто осложняется предраковыми заболеваниями.
Диагностика хейлита

Специфических лабораторных тестов для выявления хейлита не существует. Вся диагностика заболевания проходит при визуальном осмотре. Для выяснения причин воспаления могут назначать диагностику желудочно-кишечного тракта на предмет наличия болезни Крона или неспецифического язвенного колита. Дополнительно проводят аллерготесты для исключения пищевой аллергии.
Общие лабораторные тесты позволяют проверить состояние организма и определить возможные причины формирования хейлита:
- низкий уровень витаминов при гиповитаминозах может провоцировать эксфолиативный хейлит;
- бакпосевы мазков и биоптатов выполняют у пациентов с нарушениями иммунной системы при отсутствии результата от проводимого лечения;
- исследование на маркеры ВИЧ-инфекции, герпеса, наличие грибковой или бактериальной микрофлоры соответственно позволяет выявить вирусного, бактериального или грибкового возбудителя хейлита;
- анализ крови на анемию, СОЭ – обязательны для оценки общего здоровья;
- обследование функции щитовидной и поджелудочной желез на предмет эндокринных патологий.
На заметку! Хейлиты склонны к хроническому течению с периодическими рецидивами. Самоизлечение без врачебного контроля практически невозможно, поэтому постарайтесь уделить столь «незначительной» проблеме внимание и обратитесь к специалисту. Диагностикой болезни занимаются врач-терапевт или лечащий стоматолог. В некоторых случаях может потребоваться консультация аллерголога, инфекциониста, дерматовенеролога или гастроэнтеролога.
Лечение
Различные формы хейлита отличаются подходом в лечении. В комплексе воздействие может включать:
- коррекцию психоэмоциональной сферы – невролог прописывает успокаивающие препараты, транквилизаторы, психолог или психотерапевт проводит соответствующую психотерапию;
- физиотерапию – местно назначают лечение лазером, ультразвуком, магнитотерапией, электрофорезом; они снимают раздражение, ускоряют регенерацию тканей;
- медикаментозную симптоматическую терапию – назначают негормональные противовоспалительные средства, при выраженном воспалении – гормональные препараты;
- иммунотерапию – укрепляют иммунную систему приемом иммуномодуляторов и иммуностимуляторов;
- витаминотерапию – большое значение имеет прием витаминов А, С, группы В (преимущественно витамина В2);
- хирургическое лечение – характерно при гландулярном хейлите с увеличением слюнных желез; применяют как лазерную абляцию хирургическим лазером, так и прямое удаление участков железы;
- противоаллергическую терапию антигистаминными средствами.
Дополнительно врач может назначить диетотерапию с исключением продуктов, провоцирующих аллергию или химическое раздражение тканей (острую пищу, солености и маринады). При длительном пребывании на улице в обязательном порядке нужно пользоваться специальными защитными средствами.
Профилактика

Основная профилактика хейлита – ведение здорового образа жизни и своевременное лечение любых инфекционных и аллергических заболеваний. Базовый список мер:
- Правильно питайтесь – сбалансированное меню должно содержать обилие фруктов, овощей, зелени, орехов, рыбы, качественных молочных продуктов.
- Сократите использование косметических средств – старайтесь выбирать гипоаллергенные составы и постоянно следите за реакцией кожных покровов.
- Дозируйте свое пребывание на открытом ветру или под действием прямых солнечных лучей.
- Берегите кожу губ от воздействия физических и химических повреждений.
- Периодически курсами принимайте витаминно-минеральные комплексы (после консультации с врачом).
- Откажитесь от вредных привычек.
- Своевременно обращайтесь к медицинским специалистам за консультацией при наличии характерных симптомов.
Помните: ваше здоровье – самая большая ценность, и постоянный контроль за его состоянием очень важен для поддержания работоспособности организма, особенно в преклонные годы.
Герпес на губах
Герпес (простуда) на губах
Герпес на губах (лат. Herpes labialis, в быту иногда используют названия простуда на губах или лихорадка на губах) является следствием инфицирования определенным типом вируса герпеса. Это заболевание относят к числу распространенных инфекционных заболеваний кожи и слизистых оболочек, которое легко передается между людьми.
Всего известно 8 типов вируса простого герпеса, и каждый тип преимущественно вызывает герпетические поражения определенного вида. Герпес на губах инициируется заражением вирусом простого герпеса типа 1, гораздо реже – типом 2. Вирус типа 1 может вызывать и другие заболевания, например герпетический стоматит, герпетический кератоконъюнктивит.
Инфицирование
Почти 85% населения являются носителями вируса простого герпеса типа 1. Первичное инфицирование происходит, как правило, уже в раннем детстве, например, при контактах с матерью, родственниками, с другими детьми. Первичное инфицирование может пройти незаметно, но в некоторых случаях, при ослабленной иммунной защите, возможны выраженные герпетические симптомы и даже тяжелые поражения с инкубационным периодом от 2 до 12 дней.
Первичное инфицирование происходит, как правило, через слизистую оболочку полости рта и вирус распространяется по всему организму, внедряется во все клетки, размножается. В течение первой недели иммунная система подавляет инфекцию, но не распознает и не может подавить вирусные частицы, внедрившиеся аксоны нервных клеток. В таких «вирусных депо» герпетическая инфекция остается на всю жизнь и служит источником рецидивов герпеса (вторичное инфицирование организма). Статистка показывает, что после первичного инфицирования в среднем в трех случаях из десяти при определенных условиях происходят повторные появления герпетических симптомов, а из ста инфицированных у одного раз в месяц появляются симптомы герпеса на губах.
Реактивирование вируса и его неконтролируемое размножение вируса в организме происходит при ослаблении иммунной системы, чему могут способствовать разнообразные факторы: раздражения кожных покровов, ожоги (в том числе солнечные), раздражение нервных узлов (например, при стоматологических вмешательствах), стрессовые состояния, нарушения гормонального баланса, простудные заболевания, повышенная температура, инфекционные заболевания и другие.
Важно то, что риск инфицирования исходит не только от людей с видимыми симптомами герпеса на губах, но и без симптомов. Рективирование вируса не обязательно приводит к внешним проявлениям типа простуды на губах или лихорадки на губах, но сопровождается появлением и размножением вирусов в слизистых оболочках.
Симптомы герпеса на губах
Довольно часто первые симптомы герпеса на губах практически малозаметны – легкое раздражение пораженных участков, их повышенная чувствительность. В дальнейшем появляются видимые симптомы: воспаленные и болезненные пузырьки, возможен гноящийся налет на слизистых участках губ, в некоторых случаях наблюдается воспаление лимфатических узлов.
Первичное инфицирование вирусом обычно протекает с поражением слабой или средней тяжести. Реактивация вируса приводит уже к более выраженным симптомам герпеса на губах, но в некоторых случаях внешние симптомы практически отсутствуют. Интервалы между повторными вспышками могут быть самыми разнообразными, и связаны в основном с частотой провоцирующих факторов. Легкие формы этого заболевания проходят довольно быстро, однако при переходе в тяжелые требуют специфического лечения, поскольку возможны осложнения.
Осложнения герпеса на губах
При слабом или умеренном воспалении оно исчезает самостоятельно. Однако у грудных и маленьких детей, для которых это – первичное инфицирование, симптомы герпеса на губах и его последствия могут принять опасный характер. Но по существу это связано с общим первичным инфицированием организма ребенка герпесвирусом типа 1.
Генерализованное инфицирование. Внешние симптомы слабо выражены, но общее состояние организма маленького ребенка напоминает сепсис. Очаги инфекции локализуются во внутренних органах (легкие, печень, почки, селезенка, головной мозг), и могут привести даже к дыхательной недостаточности.
Переход на другие органы и системы организма. Возможен перенос герпетического поражения на кожу, полость рта, глаза. В зрительной системе возможно воспаление роговицы и конъюнктивы (кератоконъюнктивит), а также сетчатки и сосудистой оболочки глаза (хориоретинит).
Воспаление мозга (энцефалит). У ребенка высокая температура, сильная вялость, напряженный родничок, возможны судорожные припадки и кома.
Реактивация вируса (вторично инфицирование) с симптомами герпеса на губах также может приводить к осложнениям. Чаще всего наблюдается распространение поражения на глаза – воспаление роговицы (герпетический кератоконъюнктивит) с ее помутнением, рубцеванием, нарушением зрения вплоть до состояния слепоты.
Исключительно опасным осложением является воспаление мозга (энцефалит). У взрослых и более старших детей оно может принять острую форму, при которой в отсутствие лечения выживают только три человека из десяти.
Профилактика
Для инфицированных герпесвирусом типа 1 в общем случае полностью избежать появления герпеса на губах практически невозможно. Можно только уменьшить риски его появления вследствие реактивации вируса. Для этого в первую очередь следует использовать обычные способы поддержания иммунитета (здоровый образ жизни, полноценное и разнообразное питание, минимум стрессов и т.д.). Однако, герпес на губах может возникнуть и неожиданно, без видимых причин.
Особе внимание надо уделять профилактике для грудных и маленьких детей, поскольку первичное инфицирование может протекать с тяжелыми последствиями вследствие несовершенной иммунной защиты. Считается, что наиболее важно избежать слишком раннего инфицирования герпесвирусами (которое позднее практически неизбежно), например переноса вируса от кормящей матери. При появлении признаков герпетического поражения у матери или окружающих людей должны быть приняты меры предосторожности: отсутствие тесного контакта с маленьким ребенком, ужесточение личной гигиены.






