Остеомиелит челюсти
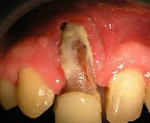
Остеомиелит челюсти – гнойный, инфекционно-воспалительный процесс, захватывающий все структурные компоненты челюстной кости и приводящий к остеонекрозу. Остеомиелит челюсти сопровождается общими симптомами (слабостью, подъемом температуры, ознобом) и локальными признаками (болью, ограничением открывания рта, подвижностью зубов, воспалительной инфильтрацией мягких тканей лица, образованием свищей, секвестров, абсцессов и пр.). Остеомиелит челюсти диагностируется на основании клинических и рентгенологических признаков, исследования гемограммы. Лечение остеомиелита челюсти включает противомикробную и дезинтоксикационную терапию, удаление инфицированного зуба, дренирование поднадкостничного абсцесса, секвестрэктомию.
- Классификация
- Причины остеомиелита челюсти
- Симптомы остеомиелита челюсти
- Диагностика
- Лечение остеомиелита челюсти
- Прогноз и профилактика остеомиелита челюсти
- Цены на лечение
Общие сведения
Остеомиелит челюсти – гнойно-воспалительное заболевание челюстно-лицевой области, характеризующееся инфицированием и деструктивными изменениями костной ткани челюстей. Остеомиелит челюстей занимает одно из ведущих мест в структуре хирургической стоматологии в числе одонтогенных воспалительных поражений, наряду с острым и хроническим периодонтитом, периоститом челюсти. Среди остеомиелитов различной локализации на долю остеомиелита челюстей приходится около 30% случаев. Одонтогенный остеомиелит челюсти чаще диагностируется в возрасте 20-40 лет, преимущественно у мужчин. Остеомиелит нижней челюсти развивается в 2 раза чаще, чем верхней.

Классификация
С учетом источника и механизма инфицирования остеомиелиты челюстей подразделяются на одонтогенные (связанные с патологией зубов), гематогенные (связанные с заносом инфекции из отдаленных очагов с током крови) и травматические (связанные с прямым повреждением челюстей).
По характеру клинического течения челюстное воспаление может быть острым, подострым или хроническим. В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную.
В зависимости от распространенности гнойно-некротического процесса остеомиелит челюсти бывает ограниченным (локализован в пределах альвеолярного отростка или тела челюсти в области 2-4 зубов) и диффузным (разлитое поражение значительной части или всей челюсти).
Причины остеомиелита челюсти
Одонтогенный (стоматогенный) остеомиелит является наиболее частой разновидностью патологии, встречающейся в 75-80% случаев. Как правило, развитие одонтогенного остеомиелита челюсти этиологически связано с запущенным кариесом, пульпитом, периодонтитом, перикоронаритом, альвеолитом, зубной гранулемой или кистой зуба. При этом проникновение инфекции в челюстную кость происходит через инфицированную пульпу и корень зуба.
Первичным источником инфекции при гематогенном остеомиелите челюсти могут выступать фурункулы и карбункулы челюстно-лицевой области, гнойный отит, тонзиллит, омфалит и пупочный сепсис новорожденных, инфекционные очаги при дифтерии, скарлатине и пр. При гематогенном распространении инфекции сначала поражается челюстная кость, а ткани зубов вовлекаются в гнойно-воспалительный процесс вторично.
Травматический остеомиелит может являться следствием перелома челюсти, огнестрельного ранения, повреждения слизистой оболочки полости носа. В этих случаях в костную ткань инфекция попадает из внешней среды. На долю травматического остеомиелита челюсти приходится 11% случаев, на гематогенный – 9%.
Патогенная микрофлора, вызывающая остеомиелит челюстей может выявляться в виде монокультур или микробных ассоциаций и представлена, главным образом, золотистым стафилококком, стрептококком группы В, кишечной палочкой, клебсиеллой, протеем, фузобактериями, синегнойной палочкой и другими возбудителями.
Определенное значение для развития остеомиелита челюсти имеет состояние общего и местного иммунитета. Остеомиелиту челюсти часто сопутствуют заболевания крови, сахарный диабет, полиартрит, ревматизм, болезни печени и почек.
Симптомы остеомиелита челюсти
Острый остеомиелит челюстной кости манифестирует внезапно, с общих симптомов. Отмечается резкий подъем температуры тела до фебрильных значений, ознобы, общая слабость, разбитость, отсутствие аппетита, нарушение сна.
При одонтогенном остеомиелите челюсти пациента беспокоит боль в области причинного зуба, являющегося источником инфекции. Боль из локальной вскоре становится разлитой, иррадиирующей в ухо, глазницу, висок. Инфицированный зуб, а также соседние с ним интактные зубы становятся подвижными; слизистая оболочка десны – отечной. Из десневых карманов нередко отделяется гнойное содержимое; изо рта больного исходит зловонный гнилостный запах. При распространении инфильтрации на мягкие ткани возникает ограничение открывания рта, боль при глотании, затруднение дыхания. Остеомиелит нижней челюсти протекает с нарушением чувствительности нижней губы (онемением, чувством покалывания, ползания мурашек), слизистой оболочки преддверия рта и кожи подбородка.
При остром остеомиелите челюсти отмечается выраженная воспалительная инфильтрация, отек и гиперемия мягких тканей, регионарный лимфаденит, за счет чего контур лица становится асимметричным. Для острого остеомиелита челюстей типично формирование субпериостальных абсцессов, околочелюстных флегмон, аденофлегмон. Диффузный остеомиелит верхней челюсти может осложняться одонтогенным гайморитом, флегмоной глазницы, тромбофлебитом ветвей лицевой вены.
При подостром течении остеомиелита челюсти улучшается общее состояние, уменьшается воспалительная инфильтрация и гноетечение, однако сохраняется и даже усиливается патологическая подвижность зубов. Хронический остеомиелит челюсти характеризуется затяжным течением и может развиваться как исход острого остеомиелита или как первично-хронический процесс.
Деструктивная форма протекает с симптомами интоксикации и лимфаденитом, на фоне которых формируются свищи с гнойным экссудатом и выбухающими грануляциями, а также крупные секвестры. Хронический деструктивный остеомиелит часто приводит к патологическому перелому челюсти. При деструктивно-продуктивной форме хронического остеомиелита образуются множественные мелкие секвестры. При продуктивной форме за счет преобладания процессов активного построения костного вещества в периосте свищи и секвестры отсутствуют; отмечается деформация челюсти, анкилоз ВНЧС, тризм, инфильтраты мягких тканей.
Диагностика
В острой фазе, ввиду отсутствия или невыраженности рентгенологических признаков остеомиелита челюстей, заболевание диагностируется стоматологом-хирургом или травматологом на основании клинических и лабораторных данных. Отклонения гемограммы при остеомиелите челюсти представлены нейтрофильным лейкоцитозом, лимфо- и эозинопенией, увеличением СОЭ. В биохимическом анализе крови в больших количествах обнаруживается С-реактивный белок, отмечается гиперглобулинемия и гипоальбуминемия; в общем анализе мочи выявляются эритроциты, цилиндры, следы белка. Для идентификации возбудителя показано проведение бактериологического посева отделяемого из очага воспаления.
В подострой и хронической фазах нарастает динамика костных изменений, выявляемая в ходе рентгенографии или томографии челюстей: обнаруживаются участки остеопороза и остеосклероза, грубоволокнистый рисунок кости, очаги секвестрации. При зондировании свищей обнаруживаются неровные контуры костных секвестров. Острый остеомиелит челюсти требует проведения дифференциальной диагностики с гнойным периоститом, острым периодонтитом, нагноившимися челюстными кистами, специфическими поражениями челюстей (туберкулезом, актиномикозом, сифилисом), опухолями челюстей.
Лечение остеомиелита челюсти
Подход к лечению остеомиелита складывается из комплекса местных и общих мероприятий. Первоочередной задачей при остеомиелите челюсти является ликвидация первичного гнойного очага: при одонтогенной форме – удаление зуба, при гематогенной – санация инфекции, при травматической – ПХО инфицированных и ПХО огнестрельных ран. Осуществляется периостотомия, эвакуация гноя, промывание костной полости антисептическими растворами, дренирование резиновым выпускником или ПВХ-трубкой. Подвижные интактные зубы подлежат лечебному шинированию.
Общие мероприятия включают дезинтоксикационную, симптоматическую, иммуномодулирующую, десенсибилизирующую терапию. Назначается массивная антибактериальная терапия цефалоспоринами, полусинтетическими пенициллинами, макролидами. Активно применяется гипербарическая оксигенация, плазмаферез, гемосорбция, лимфосорбция, аутогемотерапия, УФО крови, местные физиотерапевтические процедуры (УВЧ-терапия, ультразвуковая терапия, магнитотерапия).
При хроническом остеомиелите челюсти на основании рентгенологической картины может осуществляться секвестрэктомия – удаление секвестрировавшихся участков кости. После удаления секвестров и грануляций костную полость промывают и заполняют остеопластическими материалами направленного действия с антибиотиками. При угрозе патологических переломов проводится шинирование челюстей.
Прогноз и профилактика остеомиелита челюсти
Своевременная диагностика и правильное ведение острого остеомиелита челюсти в большинстве случаев обеспечивает выздоровление. При неблагоприятном течении остеомиелита челюсти восходящее распространение гнойного процесса может привести к развитию менингита, менингоэнцефалита, абсцесса мозга; нисходящее инфицирование – к абсцессам легкого, медиастиниту и сепсису. Подобные осложнения нередко приводят к летальному исходу.
Исходами хронического остеомиелита нередко служат патологические переломы, анкилозы ВНЧС, ложные суставы, рубцовые контрактуры жевательных мышц. Продуктивные формы хронического остеомиелита челюстей могут осложняться амилоидозом почек и сердца.
Профилактика остеомиелита челюсти предполагает своевременное терапевтическое лечение кариеса, пульпита, периодонтита; санацию гнойных очагов в организме, укрепление иммунитета, предупреждение травм челюстно-лицевой области.
Остеомиелит челюсти
 Остеомиелит челюсти — это опасное воспалительное заболевание, которое вызывает инфекция. Гнойно–некротический процесс развивается на кости зуба — чаще всего на нижней челюсти. Далее воспаление поражает костную ткань головы и распространяется на мягкие ткани — десны, слюнные железы, кожу, жевательные и мимические мышцы. В тяжелых случаях образуется гной и происходит некроз ткани кости.
Остеомиелит челюсти — это опасное воспалительное заболевание, которое вызывает инфекция. Гнойно–некротический процесс развивается на кости зуба — чаще всего на нижней челюсти. Далее воспаление поражает костную ткань головы и распространяется на мягкие ткани — десны, слюнные железы, кожу, жевательные и мимические мышцы. В тяжелых случаях образуется гной и происходит некроз ткани кости.
Если процесс переходит в гнойное воспаление мягких тканей лица, пациент страдает не только от локального воспаления кости, но и от общей интоксикации.
Не всегда воспалительные процессы во рту переходят в остеомиелит. Этот недуг чаще поражает людей с ослабленным иммунитетом.
Общие сведения
Остеомиелит нижней челюсти встречается чаще, протекает тяжелее и дает больше осложнений. При хроническом остеомиелите нижней челюсти кость поражается глубже, это может привести к переломам челюсти. Воспаление захватывает опасный участок — челюстные отростки. Острый остеомиелит нижней челюсти легко переходит в подострый, а затем в хронический.
Остеомиелит верхней челюсти развивается более стремительно, может привести к воспалению гайморовых пазух. Однако, поскольку здесь костная ткань менее плотная, при остеомиелите верхней челюсти реже развиваются абсцессы и флегмоны, а само заболевание протекает легче.
Входными воротами для инфекции является больной зуб, а возбудители воспаления — золотистый и белый стафилококк, пневмококки, кишечная и тифозная палочки. Это микрофлора обычно располагается в очагах хронической инфекции тканей, окружающих зуб.
Воспаление при остеомиелите не происходит внезапно, вначале хроническая инфекция долгое время развивается в десне — например, при заболеваниях периодонтита или пародонтита. Затем, при нарушении оттока продуктов жизнедеятельности инфекции, микрофлора из очага поражения распространяется на окружающую ткань.
Остеомиелит других участков костной системы вызывает всего один вид возбудителей — стафилококк (стрептококк), который проникает в ткань с током крови. Поскольку остеомиелит челюсти могут вызывать разные возбудители, течение заболевания имеет гораздо больше отличительных особенностей, чем при обычном остеомиелите.
Классификация
Остеомиелит челюстей (фото) классифицируют по нескольким параметрам.
По причине возникновения остеомиелит может быть:
а) Однотогенный. Является следствием болезни зубов — кариеса, стоматита. Самый распространенный тип патологии, составляет 75% от всех случаев остеомиелита.
в) Неодонтогенный (гематогенный). Возбудитель поступает с током крови из других очагов инфекции. Может быть следствием хронического тонзиллита, дифтерии, скарлатины.
- Неинфекционный (травматический). Результат механического повреждения челюсти или раны, через которую и попадает инфекция. Остеомиелит может возникнуть под влиянием растущей злокачественной опухоли или стать осложнением после стоматологической операции. Например, если нервная ткань недостаточно тщательно удалена из зубной лунки.
По течению болезни остеомиелит челюсти бывает:
- Острый. Продолжается 7–14 дней, затем переходит в подострую стадию — когда на месте воспаления образуется свищ и экссудат изливается из очага воспаления.
- Хронический. Длится от недели до нескольких месяцев. Завершается отторжением отмерших костных участков через свищевой ход. Лечение на этом этапе обязательно.
- Подострый. Переходная форма между острым и хроническим заболеванием, длится 4–8 дней. Болезненные признаки стихают, но инфекция активно распространяется.
По месту расположения патологии:
- Остеомиелит верхней челюсти.
- Остеомиелит нижней челюсти.
По степени охвата:
- Ограниченный. Воспаление охватывает альвеолярный отросток или область 2–4 зубов челюсти.
- Диффузный. Патология охватывает большую часть или всю челюсть.
По клинико–рентгенологическим формам хронический одонтогенный остеомиелит бывает:
- продуктивным. В процессе заживления не образует секвестров (отмерших костных участков);
- деструктивным. При выздоровлении образует секвестры.
- деструктивно–продуктивным.
Причины остеомиелита челюсти
Одонтогенный остеомиелит вызывают запущенные заболевания полости рта. Инфекция проникает в костную ткань через пораженную пульпу или корень зуба. Среди самых распространенных ворот инфекции:
- кариес;
- пульпит;
- периодонтит;
- перикоронарит;
- альвеолит;
- гранулема или киста зуба.
При гематогенном остеомиелите инфекция с током крови может попасть из нарывов на шее или лице (фурункулов, карбункулов) или стать следствием:
- гнойного отита;
- тонзиллита;
- инфекции пуповины у младенцев;
- воспалительных очагов при дифтерии и скарлатине.
При травматическом остеомиелите инфекция из внешней среды попадает в открытую рану, затем в ткань кости. Это может случится:
- при огнестрельном ранении;
- переломе челюсти;
- повреждении слизистой оболочки носа.
Если человек обладает хорошим иммунитетом, его организм успешно противостоит вторжению болезнетворных бактерий и в 60% случаев может предотвратить развитие болезни. Если пациент страдает хроническими недугами — заболеваниями крови, печени, почек, эндокринной системы, артритами и полиартритами, остеомиелит челюсти у него разовьется с большей степенью вероятнОстеомиелит челюстиости.
Симптомы остеомиелита челюсти
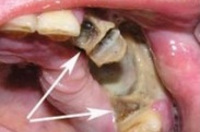
 На начальной стадии остеомиелит челюсти не имеет характерных признаков. Человек чувствует недомогание, как при большинстве воспалительных заболеваний. Не подозревая о настоящей причине плохого самочувствия, пациент может предположить другое заболевание и заняться самолечением. Это не просто не поможет, но и отодвинет момент выздоровления. Поэтому в случае плохого самочувствия важно обязательно обратиться к врачу.
На начальной стадии остеомиелит челюсти не имеет характерных признаков. Человек чувствует недомогание, как при большинстве воспалительных заболеваний. Не подозревая о настоящей причине плохого самочувствия, пациент может предположить другое заболевание и заняться самолечением. Это не просто не поможет, но и отодвинет момент выздоровления. Поэтому в случае плохого самочувствия важно обязательно обратиться к врачу.
Внешние симптомы челюстного остеомиелита:
- Общая слабость, потливость, головная боль. Человек угнетен, он плохо спит, отказывается от еды.
- В зависимости от типа инфекции и иммунитета пациента температура тела поднимается до 38 и выше или остается в норме. Если температура отсутствует — значит организм не борется с инфекцией.
- При острой форме одонтогенного остеомиелита болит пораженный инфекцией зуб. Боль усиливается при надавливании и на не купируется приемом обезболивающих. Ткани вокруг зуба отечны и имеют красноватый оттенок. Подвижен не только больной зуб, но и те, что находятся рядом.
- Иногда развивается абсцесс на надкостнице корня зуба. Воспаление захватывает соседние зубы, острая боль стреляет в ухо, висок и область глаза.
- При остеомиелите нижней челюсти немеет нижняя губа, рот и подбородок. Когда воспаление захватывает околочелюстные ткани, боль разливается по всему лицу и шее. Увеличиваются и болят подчелюстные и шейные лимфатические узлы.
- В пространстве между зубом и десной образуется пародонтальный карман с гноем.
Симптомы острого остеомиелита челюсти:
- больно жевать;
- на месте, где развивается инфекция, кожа бледнеет и покрывается налетом;
- желтеют склеры глаз;
- скачки артериального давления;
- при остеомиелите нижней челюсти немеет и перестает двигаться часть нижней губы, это происходит из-за того, что очаг воспаления сдавливает альвеолярный нерв.
При подостром остеомиелите воспалительный процесс продолжается, образуются секвестры. Зубы в пораженной челюсти сохраняют и даже усиливают подвижность.
При хроническом остеомиелите пациент чувствует себя удовлетворительно. Во время ремиссии боль утихает. Однако, сохраняются такие тревожные признаки:
- отсутствие аппетита;
- плохой сон;
- болезненность кожи лица;
- лимфоузлы увеличены;
- во рту не заживают свищи, из них регулярно отделяется гной;
- слизистые оболочки рта отечны;
- зубы на пораженной челюсти подвижны, со временем их подвижность увеличивается.
Во время обострения пациент вновь ощущает боль, разлитую по всей челюсти и не всегда может точно указать на место ее локализации.
Младенцы и маленькие дети тоже могут заболеть остеомиелитом челюсти (как правило, верхней). Заболевание развивается на фоне сепсиса или становится осложнением ОРВИ. Симптомы остеомиелита у детей ярко выражены, болезнь протекает стремительно и может повлечь тяжелейшие осложнения, вплоть до пневмонии и менингита. Поэтому важно как можно быстрее обратиться к врачу и начать лечение, если у малыша есть такие симптомы:
- высокая температура, которую не удается снизить при помощи жаропонижающих препаратов;
- отекают щеки, глаза, губы, появляется асимметрия лица, ребенку трудно открыть глаза, из-за отека носа сложно дышать. Если не обратиться к врачу, отек распространяется на шею;
- увеличиваются лимфоузлы;
- на деснах заметны гнойные очаги, а со временем открываются инфильтраты и свищи;
- боль в области глаз.
Диагностика
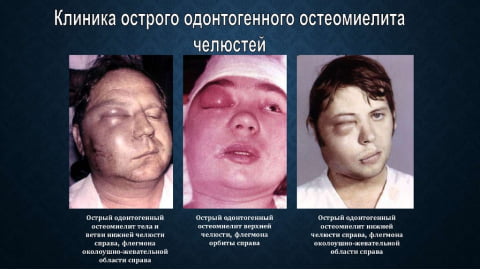
 Остеомиелит не может пройти самостоятельно, без врачебной помощи состояние пациента будет ухудшаться.
Остеомиелит не может пройти самостоятельно, без врачебной помощи состояние пациента будет ухудшаться.
Сходные симптомы имеют периодонтит, кисты и опухоли челюсти, а также поражения тканей полости рта при сифилисе, туберкулезе, грибковом поражении кожи. Поэтому заниматься самодиагностикой крайне не рекомендуется.
При обращении в клинику необходимо:
- Пройти первичный осмотр челюсти у стоматолога. При остеомиелите простукивание и пальпация пораженных участков будут болезненны.
- Сделать рентгеновский снимок. При острой форме он малоинформативен, но при подострой и хронической патологии будут заметны участки изменения плотности кости и участки отмершей костной ткани.
- Сдать общий анализ мочи и крови, биохимический анализ крови, бактериологический посев для выявления типа патогенных микроорганизмов.
- Сделать компьютерную томограмму.
Лечение остеомиелита челюсти
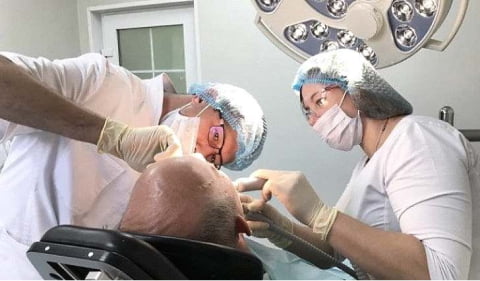 Лечение остеомиелита челюсти проходит комплексно и состоит из оперативного вмешательства, медикаментозного лечения и общеукрепляющей терапии, которая способствует регенерации тканей.
Лечение остеомиелита челюсти проходит комплексно и состоит из оперативного вмешательства, медикаментозного лечения и общеукрепляющей терапии, которая способствует регенерации тканей.
При оперативном вмешательстве:
- хирург удаляет пораженный зуб;
- обрабатывает свищи и фурункулы в полости рта;
- проводит дренирование гноя;
- удаляет омертвевшие (секвестрированные) участки кости;
- заполняет полые участки костными материалами;
- укрепляет шинами подвижные зубы.
Одновременно проводится медикаментозное лечение:
- антибиотики;
- иммуностимуляторы;
- витаминные комплексы.
Для закрепления результата необходимо пройти курс физиопроцедур:
- УВЧ;
- магнитотерапии;
- ультразвуковой терапии.
В процессе лечения пациенту назначается обильное питье и щадящая диета из легких, измельченных и питательных продуктов. Необходимо тщательно следить за гигиеной полости рта.
Прогноз и профилактика остеомиелита челюсти
Если пациент вовремя обратился за врачебной помощью, соблюдал рекомендации врача и получил правильное лечение в полном объеме — остеомиелит будет успешно вылечен. Некорректное лечение в сочетании с ослабленным иммунитетом может привести к следующим осложнениям:
- сепсису;
- острому гнойному воспалению;
- общей интоксикации;
- образованию множественных абсцессов;
- менингиту;
- воспалению лицевых нервов;
- деформации кости;
- гнойному синуситу и разрушению стенок гайморовых пазух;
- инфицированию глазницы и образованию флегмоны;
- переломам челюсти.
Для профилактики остеомиелита челюсти важно:
- Каждый год проходить осмотры у стоматолога.
- Правильно чистить зубы, следить за гигиеной полости рта, использовать межзубные нити и ополаскиватели.
- Вовремя лечить зубы и десны.
- Беречь челюсти от травм .
- Укреплять иммунитет.
- Не запускать лечение инфекционных заболеваний, в том числе ангин и ОРВИ.
25 Март 2020
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.

Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).

Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.
 Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
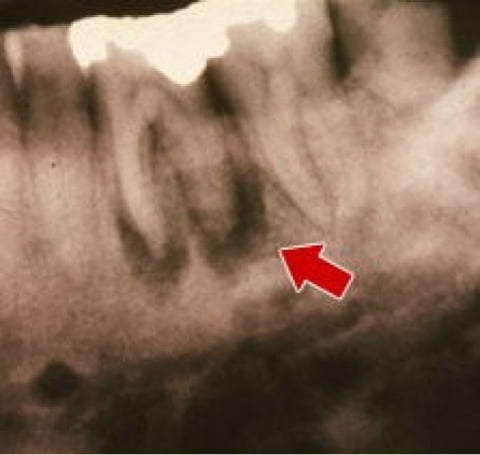
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой). При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.

Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.

Хронический одонтогенный остеомиелит нижней челюсти
Хронический одонтогенный остеомиелит нижней челюсти чаще затрагивает только альвеолярную часть кости, реже – тело или ветвь челюсти. Из-за особенностей строения, заболевание протекает тяжело с образованием малых и больших секвестров. Нередко деструкция костной ткани приводит к патологическому перелому (кость ломается при слабом «ударе» по челюсти).
Хронический одонтогенный остеомиелит верхней челюсти
Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
II. Далее перейдём к медикаментозному лечению. Как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти. Исходы и осложнения
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Обострение заболевания,
- Деформация челюсти,
- Перелом челюсти — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнения остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Летальный исход.
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.
Остеомиелит челюсти
Остеомиелит челюсти
В хирургической стоматологии распространенным заболеванием считается остеомиелит челюсти. Остеомиелит челюсти (код по МКБ 10 М.86) — (osteomyelitis от греч. osteon кость + myelos костный мозг) — это тяжелое воспаление, затрагивающее мягкотканные элементы, костную ткань и надкостницу. Ему сопутствует некротическое поражение (разложение) кости, что в дальнейшем ведет к ее деформации. Развитие патологического процесса провоцируют бактериологические микроорганизмы, проникающие в челюстную кость совместно с зараженной кровью или в ответ на посттравматическое повреждение — переломы и раны.
Остеомиелит челюсти (код по МКБ М.86) — серьезный болезнетворный процесс, который без начатого вовремя лечения может привести к осложнениям. Группу риска составляют пациенты мужского пола до 40 лет. Первостепенным и основным является выявление симптомов болезни, благодаря четкой дифференциальной диагностике. Так, хирурги-стоматологи сети семейных клиник West Dental в Янино-1 и во Всеволожске помогут диагностировать и вылечить проблему, по лояльной цене.
Причины и симптоматика заболевания, к какому специалисту обратиться и как лечить — рассмотрим ниже, в статье.
Причины
Главным провокатором формирования остеомиелита на верхней и нижней челюсти считается патогенные микрофлора — стрептококки и анаэробы, присутствующие в полости рта каждого человека. Они усугубляют течение инфекции, затрагивающую мягкие и твердые компоненты во рту. Известно несколько способов проникновения патологического процесса вглубь:
- Пропущенный кариес зубов, разрушивший эмаль с дентином и проникший в пульпарную камеру.
- Травматизация – трещина, нарушение прилегания пломбировочного материала. Повреждение должно быть глубоким (перелом ВЧ или НЧ), чтобы спровоцировать инфекционный процесс (стафилококки).
- Хроническая инфекция очаг в других частях организма. Патологические микроорганизмы могут добраться к челюсти по л/у или кровеносным сосудам (Лор-органы).
У большинства пациентов остеомиелит располагается на нижней челюсти, т. к. нижние единицы с большей вероятностью поражаются кариесом или травмируются. Также, в группе риска люди с иммунодефицитом и болезнями крови, ведь у них трудно идет заживление раневых поверхностей и ослаблена иммунная функция организма.
- курение;
- алкоголь;
- СД I и II типа;
- нарушение питания;
- сифилитическая инфекция;
- лучевая и химиотерапия.
Если пропустить и не долечить острый остеомиелит на верхней или нижней челюсти, то происходит хронизация процесса, что тяжелее поддается терапии и дает множество осложнений.
Классификация
По способу проникновения инфекции остеомиелита на обеих челюстях составлена классификация:
- Гематогенный – болезнетворные микроорганизмы движутся по крови из других очагов инфекции. Такой особенностью обладает вторичная патология верхней ротовой части, развивающаяся на фоне другой болезни (скарлатина, болезни ЛОР-органов). Первостепенно поражаются костные элементы ротового аппарата, а после десневая ткань.
- Одонтогенный – заражение идет от зуба, поврежденной пульпы или корня (пульпит, периодонтит, киста, альвеолит).
- Травматический– запущенные переломы и травмы ЧЛО.
По симптоматике процесс бывает:
- острый;
- подострый;
- хронический.
- локальная (с четкими границами);
- расплывчатая (диффузная).
Остеомиелит верхней и нижней челюсти: симптомы
Течение болезнетворного процесса замедленное, а первым признаком становится болезненность в области пораженной единицы.
- распространение болевых ощущений на близлежащие сегменты;
- отечность и краснота десневой ткани;
- поражение пародонта, из-за чего возникает подвижность единиц;
- боль в височной области;
- онемение подбородка;
- трудности при приеме пищи;
- дефекты речи;
- неприятный запах из полости рта;
- увеличение л/у;
- отечность на проблемном участке.
Острый остеомиелит на нижней челюсти (мкб М.86) развивается очень стремительно в связке с увеличением температуры и ознобом. При отсутствии оттока гноя формируются абсцессы и флегмоны, что требует проведение немедленной операции. Данную патологию у ребенка могут перепутать с эпидемическим паротитом (свинкой).
При остеомиелите на нижней челюсти (код по мкб-10 М.86) помимо поражения альвеолярной части и тела, воспалительный процесс может перейти на ее ветвь и отростки. Важной одной особенностью являются осложнения со стороны мягкотканных элементов вокруг НЧ — множество мышц и клетчаточных пространств.
После острого периода (1-2 недели) наступает подострый, после формирования свища для отхождения гноя. Состояние улучшается, болезненность уменьшается, а подвижность единиц усиливается –развиваются болезни ЖКТ. Подострая форма переходит в хроническую, которая длится несколько месяцев. В результате, у взрослых клиническая история заканчивается удалением некротических тканей, при благоприятном исходе.
Диагностика
При возникновении болезненности в области зуба непонятной этиологии, изменения на десне-обратитесь к стоматологу–терапевту (в его арсенале операционный микроскоп Leica М320), который дальше направит вас к хирургу или ортопеду по-необходимости. На начальном этапе патологии врач выбирает сбор жалоб и их изучение, визуальный и инструментальный осмотр. Определяется степень подвижности единиц и их болезненность, состояние СОПР.
Острый период заболевания важно отличать от периостита, кисты и периодонтита, поэтому опыт специалиста очень важен.
Это гнойный инфекционный процесс, значит исследовательски значимо будет назначение общих анализов крови и мочи. Для типирования возбудителя выполняется бак. посев гноя.
В хронической стадии уже заметны костные изменения, поэтому выполнение рентгена (КТ) необходимо, для чего в West Dental есть панорамный КЛКТ Pax-i3D. На снимке отображаются секвестры и глубина распространения процесса.
Осложнения
Если вовремя обратиться на прием к доктору, осуществить диагностику и верный подбор лечения, то прогноз будет благоприятным.
При игнорировании всех условий, возникнут осложнения:
- Менингит
- Абсцесс головного мозга и легкого.
- Глазничная флегмона.
- Гайморит.
- Тромбофлебит вены.
- Сепсис.
- Медиастинит.
Данные патологические немедленной помощи, чтобы не допустить летального исхода.
Хронический процесс своим длительным течением влияет на мягкотканные и костные участки ЧЛО, и сопровождается:
- травматизацией;
- изменением в ВНЧС;
- формированием спаек в суставах и рубцов на жевательных мышцах;
Такие нарушения ограничивают жевательные движения или ведут к их неподвижности.
Лечение
Результативность терапии находится в зависимости от исходных причин формирования воспалительного процесса. Поэтому в остеомиелите челюсти важно комплексное лечение, не только врачом-стоматологическом, но рекомендуется сходить на консультацию к врачам лечебных специальностей.
- Санация полости рта растворами антисептиков. Предотвращается дальнейшее распространение инфекции на окружающие структуры. Также, устраняются некротизированные мягкотканные формирования.
- Противовоспалительные средства. Минимизировать интоксикацию организма.
- Иммобилизация перелома, и если в нем располагает зуб, то выполнить его удаление.
- Прием антибиотиков, независимо от провоцирующих факторов.
- Может потребоваться и принесет положительный результат внутрикостное промывание. Минимизирует возникновение осложнений и быстро предотвращает разрастание вредоносного процесса.
- При свище выполняется секвестрэктомия – устраняются некротические участки костной ткани под анестезией, учитывая масштабы повреждения.
- При подвижности зубных единиц выполняется их шинирование.
- После устранения симптоматики и проведения всех вмешательств рекомендуется физиотерапия, прием витаминов и иммуномодуляторов.
Профилактика такой патологии состоит только из своевременного и регулярного посещения кабинета стоматолога и лечения патологических процессов в полости рта. Не осуществлять лечение самостоятельно в домашних условиях, чтобы не сделать хуже. Также, необходимо укреплять иммунную систему организма, избегать травм и не пропускать хронизацию патологического процесса.
Остеомиелит челюсти
Челюстной остеомиелит – это воспалительное поражение челюстного костного мозга, челюстной кости и мягких тканей, окружающих эту кость.
Согласно статистике, мужчины сталкиваются с проявлениями данной патологии значительно чаще, чем женщины, а старики и дети – чаще, чем люди среднего возраста.
Причины остеомиелита челюсти
Возбудителями остеомиелита челюсти являются:
1. неспецифическая гноеродная микрофлора
- золотистый стафилококк,
- грибки,
- кишечная палочка,
- стрептококк;
2. специфическая микрофлора
- бледная трепонема,
- бруцеллы,
- микобактерии туберкулеза.
Виды остеомиелита челюсти
Эндогенный или экзогенный остеомиелит
Патогенные микроорганизмы проникают в кость эндогенным или экзогенным путем.
В первом случае микробы переносятся с кровотоком из отдаленных очагов инфекции (инфицированных ссадин, ран, абсцессов, фурункулов, флегмон, кариозных зубов и др.), а во втором инфекция попадает в костную ткань при операциях, травмах или распространяется на нее с окружающих мягких тканей.
Причины экзогенного остеомиелита
Другими словами, в зависимости от происхождения экзогенный остеомиелит челюсти может быть:
- огнестрельным (возникающим после огнестрельного ранения);
- посттравматическим (развивающимся после открытого перелома кости);
- контактным (возникающим при переходе инфекции с окружающих тканей);
- послеоперационным (развивающимся после проведения хирургических манипуляций на костной ткани).
Симптомы остеомиелита челюсти
На начальных стадиях развития болезни симптомы эндогенного и экзогенного остеомиелита челюсти существенно разнятся. В дальнейшем, при отсутствии лечения, отличия начинают сглаживаться и обе формы заболевания приобретают сходное течение.
Гематогенный остеомиелит
Для гематогенного остеомиелита челюсти характерно острое начало. Больной может жаловаться на:
- головную боль,
- увеличение температуры,
- выраженную интоксикацию и озноб.
В дальнейшем клиническая картина заболевания дополняется:
- судорогами;
- обмороками;
- бредом;
- побледнением лица, синюшностью губ и слизистых оболочек;
- понижением давления;
- учащением пульса;
- резкой, точно локализованной, распирающей или сверлящей болью в челюсти, усиливающейся при малейшем движении;
- отечностью и покраснением прилегающих к кости мягких тканей.
Через неделю в зоне поражения образуется очаг флюктуации. Гной проникает в мышцы, образуя в их тканях межмышечную флегмону. В дальнейшем флегмона вскрывается с образованием свищевого хода или прогрессирует, приводя к развитию сепсиса.
Послеоперационные, посттравматические, контактные и огнестрельные остеомиелиты
Послеоперационные, посттравматические, контактные и огнестрельные остеомиелиты челюсти характеризуются:
- резкой болью,
- гиперемией и отечностью тканей в области поражения,
- гектической лихорадкой,
- интоксикацией и выделением из раны большого количества гноя.
При этом местная симптоматика при огнестрельном поражении челюстной кости менее выражена, чем в остальных случаях, а клиническая картина контактного остеомиелита может дополняться образованием свищевых ходов.
При переходе заболевания из острой в хроническую форму состояние больного может незначительно улучшаться. Боли становятся менее выраженными, приобретают ноющий характер, уменьшается количество гнойного отделяемого из раны или свищевого хода. В периоды ремиссии боли могут исчезать.
Лечение остеомиелита челюстной кости
Стандартная программа лечения остеомиелита челюсти, протекающего в острой форме, включает:
- оперативное вмешательство (удаление инфицированных зубов, рассечение надкостницы, первичную обработку очагов поражения в кости, надкостнице и прилежащих мягких тканях, вскрытие, дренирование и санацию очагов инфекции);
- оперативное удаление секвестров (отторгнутых костных тканей челюсти);
- противовоспалительную терапию;
- дезинтоксикационные мероприятия;
- прием общеукрепляющих средств;
- симптоматическое лечение.
При этом объем оперативного вмешательства, характер лекарственной терапии и иных лечебных методов определяются особенностями патогенеза, общим состоянием пациента и клинической симптоматикой.
Профилактика остеомиелита челюсти
Основную роль в предупреждении развития остеомиелита челюсти играют следующие факторы:
- профилактика стоматологических заболеваний;
- своевременное лечение, протезирование и имплантация зубов;
- регулярное прохождение осмотров в стоматологических клиниках;
- грамотное и своевременное лечение общих инфекционных заболеваний, особенно инфекционных поражений респираторного тракта;
- тщательная санация ран, образовавшихся в результате травм или хирургических вмешательств.
Лечение остеомиелита челюстной кости должно проходить под контролем опытного врача.
Последствия самолечения
Самолечение не только не способствует быстрому выздоровлению больного, но и влечет за собой развитие абсцессов, флегмон, контрактуры челюсти, сепсиса и других серьезных осложнений.
Остеомиелит челюсти
Что это такое и как лечить?
Остеомиелит – воспаление костного мозга с тенденцией к прогрессированию. Это то, что отличает его от широко распространенного зубочелюстного абсцесса, «сухой лунки» и «остита», наблюдаемых при инфицированных переломах. Остеомиелит затрагивает соседние корковые пластинки и часто периостальные ткани.
В эпоху преантибиотиков остеомиелит нижней челюсти не был редкостью. С появлением антибиотиков заболевание стали выявлять реже. Но в последние годы противомикробные препараты стали менее эффективными, и болезнь снова появилась.
Кто лечит остеомиелит челюсти?
Челюстно-лицевой хирург. Не смотря на современную терапию, остеомиелит челюсти может требовать многократных операций и приводить к длительному лечению с потерей зубов или челюстной кости.
Остеомиелит челюсти. Причины
В челюстно-лицевой области остеомиелит возникает в основном в результате непрерывного распространения одонтогенных инфекций или в результате травмы. Первичный гематогенный остеомиелит в челюстно-лицевой области встречается редко, как правило, у очень молодых людей. Так, встречается остеомиелит челюсти после удаления зуба, лечения корневых каналов или при переломах верхней или нижней челюсти. Это первоначальное поражение приводит к воспалительному процессу, вызванному бактериями.
Заболеваемость остеомиелитом намного выше в нижней челюсти из-за плотных, плохо васкуляризованных кортикальных пластинок и кровоснабжения. Остеомиелит верхней челюсти встречается гораздо реже из-за отличного кровоснабжения из нескольких питающих сосудов. Кроме того, верхнечелюстная кость менее плотная, чем нижняя.
Сниженная защита пациента, как местная, так и системная, может в значительной степени способствовать развитию остеомиелита. Остеомиелит может быть связан с множеством системных заболеваний, включая диабет, аутоиммунные состояния, злокачественные новообразования, недоедание и синдром приобретенного иммунодефицита. Лекарства, связанные с риском возникновения остеомиелита: стероиды, химиотерапевтические препараты, бисфосфонаты. Лучевая терапия (вызывает т.н. лучевой остеомиелит челюсти), остеопороз и патология костей могут изменить кровоснабжение этой области и стать потенциальным плацдармом для развития остеомиелита.
Остеомиелит челюсти. Классификация
Остеомиелит подразделяется на острый и хронический в зависимости от длительности заболевания.
1. Острый остеомиелит челюсти
a. Непрерывный фокус
2. Хронический остеомиелит челюсти.
a. Рецидивирующий мультифокальный
c. Гнойный или негнойный
Остеомиелит челюсти. Симптомы
Как и любую инфекцию челюстно-лицевой области, остеомиелит нижней и остеомиелит верхней челюсти сопровождают симптомы:
- боль
- отек и покраснение на поверхности кожи
- аденопатия
- высокая температура
- парестезия нижнего альвеолярного нерва
- тризм
- недомогание
- свищи
Боль при остеомиелите часто описывается как глубокая и ноющая, которая часто не соответствует клинической картине.
При остром остеомиелите очень часто наблюдаются припухлость и эритема вышележащих тканей, которые указывают на начальную фазу воспалительного процесса в подлежащей кости.
Лихорадка часто сопровождает острый остеомиелит, тогда как при хроническом остеомиелите она бывает относительно редко.
Парестезия нижнего альвеолярного нерва является классическим признаком давления на нижний альвеолярный нерв в результате воспалительного процесса в костном мозге нижней челюсти.
Тризм может присутствовать при воспалительной реакции в жевательных мышцах.
У пациента обычно наблюдается недомогание или чувство общей слабости, которые могут сопровождать любую системную инфекцию.
Наконец, как внутриротовые, так и внеротовые свищи обычно присутствуют при хронической фазе остеомиелита челюстно-лицевой области.
Остеомиелит челюсти. Диагностика
Часто пациентам назначают лабораторную диагностику в рамках первоначального обследования. В острой фазе остеомиелита часто наблюдается лейкоцитоз со смещением влево, что характерно для любой острой инфекции. Но лейкоцитоз относительно редко встречается в хронических фазах остеомиелита.
У пациента также может быть повышена скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). И СОЭ, и СРБ очень чувствительны. Почти всем пациентам будет выполнена визуализация челюстно-лицевой области.
Компьютерная томография (КТ) стала стандартом при оценке патологии челюстно-лицевой области, такой как остеомиелит. Она обеспечивает трехмерное изображение. КТ может дать очень подробные изображения ранней корковой эрозии кости при остеомиелите. Часто наряду с патологическими переломами можно увидеть степень поражения и костных секвестров. КТ-сканирование, как и обычное рентгенологическое обследование, показывает изменения, когда деминерализация кости достигает от 30 до 50%, что существенно задерживает диагностику остеомиелита. Магнитно-резонансная томография (МРТ) обычно считается более ценной при оценке поражения мягких тканей челюстно-лицевой области. Однако МРТ может помочь в ранней диагностике остеомиелита.Таким образом, МРТ может помочь в выявлении ранних стадий остеомиелита.
Остеомиелит челюсти. Лечение
Первым шагом в лечении остеомиелита является правильная диагностика этого состояния. Предварительный диагноз устанавливается на основании клинической оценки и рентгенологического обследования.
Лечение остеомиелита челюстно-лицевой области требует как консервативных, так и хирургических методов. На поздних стадиях антибиотикотерапия редко бывает эффективной, поэтому в подавляющем большинстве случаев остеомиелита требуется хирургическое вмешательство.
При остеомиелите верхней или остеомиелите нижней челюсти, как правило, применяется классическое лечение – секвестрэктомия. Цель состоит в том, чтобы удалить некротические или плохо васкуляризованные костные секвестры в инфицированной области и улучшить кровоток. Секвестрэктомия включает удаление инфицированных и бессосудистых кусков кости – обычно кортикальных пластинок в инфицированной области. Визуальная оценка имеет решающее значение на этих этапах, но помогает так же лучевая диагностика, которая показывает костную протяженность патологии. Часто бывает необходимо удалить зубы, прилегающие к области некроза.
Поддержка ослабленной области с помощью фиксирующего устройства (внешний фиксатор или пластина реконструктивного типа) часто используются для предотвращения патологического перелома.
Последствия остеомиелита
Остеомиелит предполагает продолжающийся и потенциально сложный клинический сценарий лечения. Многие пациенты получат комбинацию консервативного и хирургического лечения для адекватного излечения. Некоторым пациентам придется перенести обширную и потенциально обезображивающую операцию, чтобы справиться с болезнью.
Рекомендации после лечения
Динамическое наблюдение челюстно-лицевого хирурга в течение полугода и ежегодное диспансерное посещение стоматолога.
Остеомиелит челюсти
Сильнейшая пульсирующая боль в зубе, сложность в пережевывании пищи, лихорадка, общее плохое самочувствие, отек тканей десны и слизистой рта, спазмы жевательных мышц – все это признаки серьезного заболевания, которое называется остеомиелитом челюсти. Сложная и опасная болезнь без адекватного лечения приводит к негативным последствиям, вплоть до летального исхода в отдельных случаях.
Что такое остеомиелит челюсти?
Остеомиелит – это патологический процесс, который часто встречается в стоматологии. Суть заболевания в гнойно-некротических процессах, затрагивающих кости челюсти.
Причиной развития болезни является микрофлора. Стрептококки, стафилококки, присутствующие во рту каждого человека, запускают воспалительные процессы. Инфекция быстро распространяется и поражает ткани челюстно-лицевой системы.
Чтобы микроорганизмы проникли в костную ткань, необходимы определенные условия. К ним можно отнести:
· запущенный кариес, разрушивший коронку и добравшийся до пульпы;
· механическое повреждение зуба – надлом, трещину;
· некачественную пломбу или ее дефект;
Важно: Не каждый из описанных случаев приводит к развитию такого серьезного заболевания, как челюстной остеомиелит. Однако риск очень велик.
Есть еще одна причина, которая может привести к болезни. Это хронический очаг инфекции в близлежащих органах – в ушах, в горле, в носу. Бактерии по кровеносным сосудам проникают к костям челюсти и начинают активное размножение. Если у человека ослабленный иммунитет, сахарный диабет, нарушения свертываемости крови, риск развития остеомиелита гораздо выше. Ведь раны при таких заболеваниях заживают сложнее, и патогенная микрофлора прекрасно себя чувствует.
Статистика: Наиболее часто патология развивается на нижней челюсти. Это объясняется тем, что зубные элементы в нижнем ряду наиболее подвержены механическим травмам и кариозным процессам.
Есть некоторые факторы, которые повышают риск развития заболевания. Это:
· наличие вредных привычек;
· тонкая зубная эмаль;
Важно: Если лечение начато не вовремя, а также в случае симптоматического лечения или бесконтрольного приема антибиотиков может развиться хронический остеомиелит челюсти. В этом случае терапия затянется, часто возникают осложнения.
Классификация остеомиелита челюсти
По способу заражения остеомиелит челюстных костей классифицируют таким образом:
· Гематогенный тип вызывает инфекция, которая проникает в кости челюсти по кровотоку из близлежащих инфицированных органов. При этом типе патология развивается на фоне иной болезни – гнойного воспаления наружного или среднего уха, ангины, скарлатины, гайморита. Инфекция сначала распространяется на кости, а лишь потом поражает десны.
· Одонтогенный остеомиелит кости челюсти вызывают бактерии, которые попадают через внешние пути – через инфицированную пульпу или поврежденный зубной корень.
· Травматический тип заболевания вызывают переломы челюсти, при которых рана инфицируется.
По клинической картине и симптоматике разделяют острый остеомиелит челюсти, подострый или хронический вид. Также бывает локальная и распространенная форма болезни.
Остеомиелит челюсти: симптомы
С момента инфицирования и до того, как появятся первые выраженные симптомы заболевания, проходит много времени. Первыми проявлениями при остеомиелите становятся боли в челюсти не только во время пережевывания пищи, но и в состоянии покоя. Начинается периостит. По мере распространения инфекции:
· боль усиливается, отдает в ухо, височную часть;
· мягкие ткани полости рта отекают, десна становится болезненной;
· зубы с воспаленной стороны демонстрируют подвижность;
· пережевывать пищу и даже глотать ее становится сложно;
· при поражении нижней челюсти часто наблюдается онемение подбородка;
· появляется неприятный запах из ротовой полости;
· из-за скованности челюсти наблюдается затруднение речи;
· из-за сильного воспаления увеличиваются близлежащие лимфатические узлы;
· опухоль мягких тканей приводит к изменению овала лица.
Если остеомиелит челюсти развивается стремительно, у пациента поднимается температура тела, развивается гнойный абсцесс. Далее образуется свищевой ход, через который гной вытекает наружу. Острая бактериальная инфекция мягких тканей требует срочного медицинского вмешательства.
Важно: Из-за схожести симптомов стоматологическую патологию иногда путают с эпидемическим паротитом.
Очень важно! Острые воспалительные процессы, сопровождаемые нагноениями, требуют незамедлительного обращения к врачу. Категорически не рекомендуется пробовать решить проблему, снять симптоматику народными методами в домашних условиях.
Иногда пациенты используют обезболивающие препараты, чтобы снять симптоматику. Как только завершается острый период, продолжительность которого около двух недель, заболевание переходит в подострую стадию. Она начинается, когда гной выходит через свищевой ход. Отек незначительно уменьшается, боль утихает. Однако зубы продолжают шататься, жевать больно. Нередко в подострой форме происходит утрата одного или нескольких зубов.
На следующем этапе остеомиелит нижней челюсти или верхней челюстной кости принимает хроническую форму. Симптоматика этого периода вялая. Но через пару недель отмершие ткани костей отторгаются. Благоприятным считается исход, при котором отмершая ткань с гнойным экссудатом будет самостоятельно выходить через свищевой ход. Но если отток гноя не происходит, развивается обширный абсцесс.
Диагностика остеомиелита челюсти
Если у вас возникла боль в челюсти, если зубы обрели подвижность, наблюдается отек десен, необходимо обратиться к стоматологу. После осмотра специалист может привлечь к консультации и лечению ортодонта или хирурга. Если пациент обращается в кабинет дантиста на начальной стадии, симптомы могут быть нечеткими, смазанными. Чтобы подтвердить или исключить болезнь, врач может назначить рентген.
Во время осмотра стоматолог обращает снимание на следующие проявления:
· Болезненность при простукивании.
Обнаружив у пациента признаки остеомиелита челюсти, врач может назначить лабораторные исследования образцов крови. Ведь гнойный инфекционный процесс в организме может затрагивать работу ряда систем и органов. Обязательно проводится бактериологический посев экссудата, чтобы определить тип возбудителя и его чувствительность к антибиотикам.
Важно: Если есть возможность сделать компьютерную томографию челюсти, это будет очень кстати. Этот метод диагностики поможет выявить очаги мертвой ткани, оценить масштабы воспалительного процесса.
Осложнения остеомиелита челюсти
Своевременная постановка диагноза и вовремя начатое лечение способствует полному выздоровлению. Если эти факторы не сложились, остеомиелит верхней челюсти грозит сепсисом, гнойными воспалениями глазницы, гайморитом. При патологии нижней челюсти часто развивается воспаление головного мозга, поражение лицевой вены, абсцесс легкого. Любое из этих состояний требует незамедлительной врачебной помощи, ведь существует риск смерти пациента.
При вялом течении хронической формы часто случаются надломы скуловой кости, повреждение челюстного сустава. Часто формируется рубцовые контрактуры жевательной мускулатуры. В результате развивается ограниченность подвижность челюсти.
Как лечить остеомиелит челюсти?
Как лечение остеомиелита нижней челюсти, так и терапия костей верхней челюсти может проводиться консервативно. Врач может назначить:
· Санацию полости рта антисептическими растворами.
· Удаление мертвых костных тканей, десен.
· Препараты, снимающие воспаления, и антибиотики.
· Лечение кариеса, восстановление поврежденных пломб.
Если уже образовался свищ, проводится операция. Под наркозом удаляются все патологические ткани. Подвижные зубы подвергаются шинированию. Лечение предусматривает прием комплекса витаминов и препаратов, повышающих иммунитет.
Частые вопросы и ответы стоматологов про остеомиелит челюсти ☝
Кто чаще всего болеет остеомиелитом челюсти ❓
Часто заболевание встречается у мужчин, что является последствием пагубных привычек. Но треть всех больных – это дети. У ребенка заболевание связано с кариесом. Также инфекция может попасть в десну после удаления зуба, при смене молочных зубов на постоянные зубные элементы.
Есть ли способ предупредить развитие остеомиелита ❓
Лучшим способом профилактики заболевания является регулярное посещение стоматолога. Своевременно поставленный диагноз позволит на ранних стадиях провести лечение патологий ротовой полости. Соответственно распространение инфекции будет предупреждено. Также следует бережно относиться к зубам, избегать ситуаций, которые могут привести к травме зуба, десен.
Можно ли вылечить остеомиелит таблетками ❓
Только на начальных стадиях это возможно. К сожалению, пациенты на этом этапе болезни редко обращаются к врачу, так как заболевание развивается бессимптомно. Операция нужна, чтобы ликвидировать гнойные очаги в костях, убрать отмершие ткани мягких тканей.
Если зубы здоровы, остеомиелит может развиться ❓
Такой риск существует, если инфекция проникает в костную ткань с кровотоком из других органов.







