Лечение пульпита: что такое пульпа и его строение, классификация пульпита по МКБ-10, гиперемии пульпы, лечение острого и гнойного пульпита
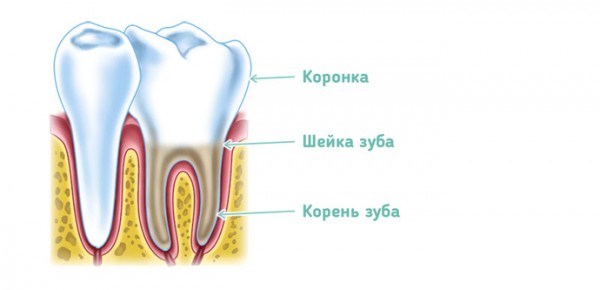
Анатомически зуб состоит из трех частей:
- коронка
- шейка
- корень
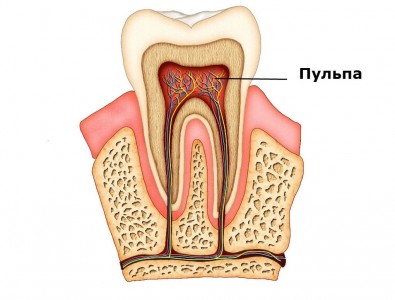
Внутри коронки и корня имеется полость. В этих полостях локализуется пульпа. Часть пульпы, которая находится в коронке, называется коронковой, а в корне – корневая.
Сама пульпа состоит из нервных окончаний, кровеносных и лимфатических сосудов.
Пульпа – нерв зуба вместе с кровеносными и лимфатическими сосудами обеспечивают зуба питательными веществами.
Воспаление пульпы называется пульпитом.
Причины пульпита
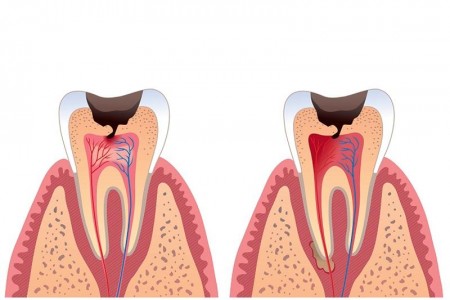
Причины пульпита разнообразны. На первом месте стоит бактериальное инфицирование. Бактерии попадают в пульпу через кариозной полости, через дентинные канальцы после препарирования, при снятия слепка под давлением а также попадания микробов через апикальное отверстие (инфицирование пульпы через апикальное отверстие), например, при сепсисе, остеомиелите, после кюретажа глубоких пародонтальных карманов и .т. д.
Раздражение и травма при лечении кариеса и при препарировании зубов под несъемными зубными протезами, токсическое действие пломбировочного материала, травма зубов при переломе или трещиной зуба.
Виды (классификация) пульпитов
1989-м году в ММСИ было предложено следующая классификация пульпита:
1. Острый пульпит:
- а) острый очаговый пульпит;
- б) острый диффузный пульпит.
2. Хронический пульпит:
- а) хронический фиброзный пульпит;
- б) хронический гипертрофический (пролиферативный) пульпит;
- в) хронический гангренозный пульпит.
3. Обострение хронического пульпита.
В России во всех органах и учреждениях здравоохранения переход МКБ-10 осуществлено 1999 году.
Диагноз указывается по МКБ-10. В скобках можно указать соответствующую форму пульпита по ММСИ.
Классификация пульпита по МКБ-10
- К04 – болезни пульпы и периапикальных тканей
- К04.0 – пульпит
- К04.00 – начальный (гиперемия пульпы), а (по ММСИ глубокий кариес)
- К04.01 – острый (по ММСИ острый очаговый пульпит)
- К04.02 – гнойный (пульпарный абсцесс), (по ММСИ острый диффузный)
- К04.03 – хронический (по ММСИ хронический фиброзный пульпит)
- К04.04 – хронический язвенный пульпит (по ММСИ хронический гангренозный пульпит)
- К04.05 – пульпарный полип (по ММСИ – хронический гипертрофический (гиперпластический) пульпит)
- К04.08 – другой уточненный пульпит
- К04.09 – пульпит неуточненный
- К04.1 – некроз пульпы (гангрена пульпы)
- К04.2 – дегенерация пульпы (дентиклы, петрификаты пульпы)
- К04.3 – неправильное формирование твердых тканей в пульпе (вторичный или иррегуляторный дентин)
Клиническая картина начального К04.00
В анамнезе самопроизвольных болей нету. При опросе выясняется, что боли бывают от разных раздражителей, которые быстро проходит после их устранения. Болевой приступ провоцируется холодными и горячими раздражителями (температурные). Почти всегда больной указывает на причинный зуб.
Боли от температурных раздражителей быстро (через несколько) секунд) проходит. При разговоре с пациентом выясняется, что зуб ранее не болел.
- Полость зуба – не вскрыта.
- Перкуссия – безболезненно.
- Зондирование – в одной или нескольких точках болезненно.
- Электроодонтометрия – 10-12, а иногда 20 мка (в норме 2-6 мка).
- Рентгенологически – изменений нет.
Лечение начального К04.00 (гиперемии пульпы),
При начальном пульпите проводится консервативное лечение.
На дно полости накладывают восновном препараты содержащие гидрооксид кальция, а затем пломбируют постоянными пломбами, лучше контролировать через три месяца.
Клиническая картина острого К04.01 (по ММСИ острого очагового) пульпита
- Жалобы – продолжительные боли от всех раздражителей в основном ночное время. Бываю и самопроизвольные боли.
- Боли четко локализованы, светлые промежутки могут продолжатся несколько часов, а позлнее эти светлые промежутки сокращаются.
- При воспалении жевательных зубах (моляров) боль во время приступа может распространятся (иррадиировать) в ухо, висок, зубы противоположной стороны (зубы антогонисты).
- Осмотр – глубокий кариозный полость, много размягченного дентина, который при удалении может быт вскрыта пульповая камера.
- Перкуссия безболезненно
- ЭОД – 25-40 или в пределах нормы
- Зондирование – безболезненно
Лечение острого К04.01 (по ММСИ острого очагового) ПУЛЬПИТА
Первым делом надо остановит воспалительный процесс, то ест купировать воспаление.
Первый способ.
У лиц молодого возраста в начале воспалительного процесса можно остановит воспалительные процессы и сохранит пульпу с применением консервативных процессов. Для этого кариозный полость препарируется современными инструментами, которые имеется в нашей клинике, а потом
обрабатывается медикаментозно и накладывается противовоспалительная, регенерирующая и одонотропная паста в основном на основе гидрооксида кальция пасты на 4-6 дней, а потом если нету никаких жалоб, то зуб пломбируется постоянным пломбам.
Второй способ
При выполнении этого способа сначала проводится инфильтрационная или проводниковая анестезия, а потом алмазным бором удаляется размягченные ткани эмали и дентина, а также воспалительная пульпа на уровне устья канала, затем полость зуба очищается, останавливается кровотечение и без всяких давлений накладывается паста на основе гидроксида кальция. А на него накладывается иономерный цемент. Первый контрол через три, а следующие контролы через 6 месяцев и 1 год.
Клиническая картина острого гнойного К04.02 (пульпарного абцесса) (по ММСИ острого диффузного) пульпита.
- самопроизвольные боли;
- длительные боли с короткими светлыми промежутками;
- иррадиирующие боли по ветвям тройничного нерва;
- интенсивные, нестерпимые боли;
- усиление болей от горячего;
- краткосрочное пркращение болей от холодного;
- ЭОД 30 – 50 мка;
- глубокий кариозный полость с большим количеством размягченного дентина;
- полость зуба не вскрыта;
- зондирование болезненно;
- перкуссия безболезненно;
- пальпация переходной складки на уровне воспалительного зуба безболезненно, но может быть чувствительной;
- при несформированных верхушках корня перкуссия и пальпация болезненно;
- может наблюдаться выраженный отек и нарушения общего состояния всего организма.
- рентгенологически – изменений нет;
Лечение острого гнойного К04.02 (пульпарного абцесса) (по ММСИ острого диффузного) пульпита
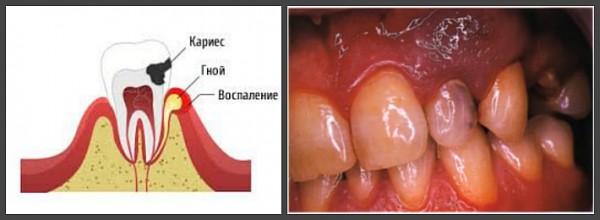
Лечение острого гнойного пульпита
Существует два метода лечений острого гнойного пульпита:
- витальный метод;
- девитальный метод.
Витальный метод лечения острого гнойного пульпита.
- инфильтрационная или проводниковая анестезия;
- удаление размягченных и пораженных тканей кариозной полости;
- удаление коронковой и корневой пульпы;
- инструментальная и медикаментозная обработка корневого канала;
- пломбирование корневого канала до апекса;
- пломбирование зуба;
- полировка пломбы.
Девитальный метод лечения острого гнойного пульпита
Во второе посещение удаляется временная пломба и девитализирующая паста. Канал обработывается инструментально и медикаментозно и пломбируется соответствующим материалом. Далее пломбируют зуб и полируют.
Лечение хронических форм пульпитов
Лечение хронических форм пульпита проводится тоже двумя методами – витальным и девитальным методом, который указывается выше.
Много способов описать одно заболевание: особенности классификации пульпита

Пульпит — воспалительный процесс сосудисто-нервного пучка зуба (пульпы), находящего внутри зубного канала, обеспечивающего питание и иннервацию.
Данное заболевание часто развивается из-за длительно существующего кариеса, когда кариозный процесс распространяется в глубокие слои зуба.
Типичными проявлениями являются: постоянные пульсирующие боли и повышенная чувствительность зуба к резким перепадам температуры. При обратимом течении в его лечении применяют повязки с антибиотиками под пломбы, при необратимом — полное или частичное удаление сосудисто-нервного пучка (СНП).
Что такое классификация пульпита? Диагностика и лечение

Как и в любом заболевании в пульпите выделяют множество методов классификации, основанных на различных критериях болезни. Многие годы они претерпевали ряд изменений, дополнялись, дорабатывались.
К основным можно отнести:
- Номенклатура заболеваний пульпы Е. М. Гофунга.
- Классификация Е. Е. Платонова.
- Номенклатура, разработанная Яворской Е.С., Урбанович Л.И.
- Классификация пульпита, предложенная Ивановым B.C. и др.
- Международная классификация болезней пульпы десятого пересмотра.
- Номенклатура ММСИ.
Каждая классификация имеет свои преимущества и недостатки, методы диагностики и лечения. Несмотря на различие в подходах к рассмотрению пульпита, в его течении выделяют два вида:
- Острое воспаление пульпы, характеризуется быстрым возникновением и прогрессированием от серозного и локального процесса к гнойному и разлитому, при своевременном обращении к врачу хорошо поддаётся лечению.
- Хроническое воспаление пульпы, медленно прогрессирующий, малосимптомный, часто протекает в виде продуктивного воспаления с разрастанием соединительной грубоволокнистой ткани, плохо поддаётся лечению.
Внимание! Для недопущения перехода острого воспалительного процесса в хронический полностью придерживайтесь указаниям своего лечащего врача.
Е. М. Гофунга с пролиферативным и серозным компонентом
Данная номенклатура опирается на клиническое течение и морфологические проявления заболевания.

Она показывает, что быстротекущий пульпит развивается локализовано, вначале с преобладанием серозного воспаления, переходящего на соседние ткани с образованием гнойного экссудата.
Вялотекущее течение подразделяется на воспаление с преобладанием пролиферативного компонента и некроз пульпы с формированием гангрены.
Острый, быстро развивающийся:
- частичный (локализованный);
- общий (диффузный);
- общий гнойный (переход серозного экссудата в гнойный).
Хронический, медленно прогрессирующий:
- простой (неосложненный);
- с преобладанием продуктивного воспаления;
- с преобладанием некротических изменений (гангрена).
Е. М. Гофунг опирался только на видимые проявления заболевания, не учитывая переходных стадий воспалительного процесса и многообразие клинических форм. А также он не учёл, что не только хроническое поражение СНП может привести к гангрене, но и острое.
Е. Е. Платонова
Е. Е. Платонов, доработал классификацию Е. М. Гофунга, использовал более современную терминологию, которая наиболее полно отражала патологический процесс и выделил отдельно осложнение хронического поражения пульпы.
- локализованный;
- разлитой.

Фото 1. Пульпит зуба гангренозной формы, в котором отмечается некроз сосудисто-нервного пучка.
- с преобладанием фиброзного компонента;
- с преобладанием продуктивного воспаления;
- некроз сосудисто-нервного пучка (гангренозный).
А также обострение хронического пульпита.
В данной номенклатуре автор не разделил острое поражение СНП по характеру экссудата, что является важным критерием в оценке тяжести заболевания. А также не отразил стадийность патологии, указывающую на выбор метода лечения. Не были учтены многообразие клинических форм, которые помогают установить обратимость или необратимость патологического процесса.
Яворской Е.С., Урбанович Л.И.
- покраснение пульпы;
- воспаление пульпы, вследствие получения травмы (при условии того, что травма обнажает сосудисто-нервный пучок зубного канала);
- локализованный (местный);
- разлитой (серозный);
- с преобладанием гнойного экссудата.

Фото 2. На картинке показано, где находится скопление гноя при острой форме пульпита.
- с преобладанием фиброзного компонента;
- с преобладанием продуктивного воспаления;
- некроз сосудисто-нервного пучка (гангренозный).
Также выделены хронический пульпит с обострениями и поражение СНП, осложнённое воспалением периодонта.
Данная классификация получила широкое распространение на территории Украины, она уже учитывала стадийность процесса, но также не принимала к сведению многообразие морфологических форм.
Справка! Нововведением стало появление самостоятельного типа — поражение СНП, осложнённое воспалением периодонта, он показывает стадию перехода воспаления с сосудисто-нервного пучка зуба на соседние ткани, что важно проследить в детском возрасте для недопущения дальнейшего прогрессирования патологии.
Хронический Пульпит
Хронический пульпит – это хроническое воспаление пульпы зуба. Может быть как исходом острого воспаления (острого пульпита), так и развиться самостоятельно. На то, каким будет воспаление изначально – острым или хроническим – влияет множество факторов. Это и собственный иммунитет, способный или не способный к бурной ответной реакции в ответ на раздражитель. И свойства этого раздражителя: его сила, время воздействия.
Причин возникновения хронического пульпита может быть множество:
— кариес (самая распространенная). Известно, что пульпа реагирует даже на неглубокую кариозную полость. Но эти изменения могут быть обнаружены только на микроскопическом уровне. А уж если полость глубокая – тут ее микроорганизмы вместе со своими токсинами способны проникнуть через дентинные трубочки и дентинную жидкость в пульповую камеру. И вызвать воспаление пульпы, в итоге.

— заболевания маргинального периодонта. В случае этих заболеваний разрушается зубодесневое прикрепление. Как результат – у микроорганизмов зубного налета появляется возможность обосноваться на корне зуба. А оттуда через боковые каналы или апикальное отверстие прямиком добраться до пульпы.

— травма. Острая – для острого, хроническая – для хронического пульпита. Хроническая травма зуба – чаще всего его перегрузка. Возникает она из-за неправильного прикуса, завышенной пломбы, ортодонтического аппарата. В пульпе в ответ на такое воздействие могут появляться различные патологические изменения, в том числе хроническое воспаление.

— ятрогенные факторы. Не секрет, что разные этапы стоматологического лечения могут спровоцировать такую ответную реакцию пульпы. При препарировании это перегрев, вибрации, случайное вскрытие пульповой камеры. При пломбировании современными композитами – нарушение режима протравливания, адгезивной техники, воздействие света полимеризационной лампы. Проведение профессиональной гигиены, например, с использованием ультразвука высокой частоты, также может стать причиной воспаления пульпы зуба.

— идиопатические (неясные) причины. Когда видимой местной причины для развития пульпита нет. Другими словами, ни с того, ни с сего.
Клиника хронического пульпита
Хроническое воспаление пульпы отличается от острого появлением третьей фазы воспаления – пролиферации. Благодаря этому этапу воспаление ограничивается, его интенсивность уменьшается. Из-за этого в клинике хронического пульпита есть свои особенности:
— процесс очень длительный, может занимать от нескольких недель до нескольких лет;
— боль в ответ на действие раздражителей несильная. И не слишком отличается от таковой при глубоком кариесе. А уж если полость – причина пульпита – расположена в каком-нибудь труднодоступном месте (например, на апроксимальной поверхности), тогда пациента может совсем ничего не беспокоить. Провоцируют боль разные факторы, какие именно – зависит от формы хронического пульпита.

Хронические формы пульпита
Существует несколько хронических форм пульпита. И, как это часто бывает, в разных классификациях их названия отличаются. Наиболее используемые классификации хронического пульпита – МКБ-10 и Е.М.Гофунга.
Хронические пульпиты по Гофунгу:
Хронический пульпит: 1) простой;
Хронические пульпиты по МКБ-10:
К04. Болезни пульпы и периапикальных тканей.
К04.03. Хронический пульпит.
К04.04. Хронический язвенный пульпит.
К04.05. Хронический гиперпластический пульпит.
К04.1. Некроз пульпы.
Соотносятся эти названия просто, за исключением хронического язвенного пульпита (МКБ-10). Его аналога у Гофунга нет.
| Гофунг | МКБ-10 |
| простой | хронический пульпит |
| гипертрофический | хронический гиперпластический пульпит |
| гангренозный | некроз пульпы |
Также можно встретить такое название хронического (простого) пульпита, как «хронический фиброзный» (по аналогии с хроническим фиброзным периодонтитом). Это название изначально появилось в классификации КМИ (Киевского мед.университета) и до сих пор используется в литературе.
Чтобы удобнее описать каждую форму хронического пульпита можно пользоваться вот такой схемой:
Результаты основных методов исследования:
- Опрос
- Осмотр
- Зондирование
- Перкуссия
- Пальпация
Результаты дополнительных методов исследования:
- Электроодонтодиагностика (ЭОД)
- Рентген
Хронический фиброзный пульпит
Хронический фиброзный пульпит, он же хронический простой/ хронический пульпит:
При опросе выясняется, что беспокоит нашего пациента боль в зубе. Ее описание:
- возникает в ответ на раздражители – температуру (слишком холодную или горячую, резкую смену внешней температуры), химические (сладкое), механические (от пищи, зубочистки).
- ноющая, долго не проходит после того, как воздействие причины боли прекратилось.

Согласно такой симптоматике, можно провести еще одно исследование – термопробу. Реакция на нее при хроническом простом пульпите будет положительной.
Но! Боли может и не быть вовсе, тогда говорят о бессимптомном течении пульпита.
Еще наш пациент может рассказать, что зуб болел и раньше. Причиной боли мог быть кариес, осложнением которого стало воспаление пульпы. Или острый пульпит, который перешел в хроническую форму.
Разумеется, внешний вид пациента опасений не вызывает. Привлекает внимание лишь нужный зуб, а именно глубокая кариозная полость в нем (если пульпит – осложнение кариеса), которая может быть и под пломбой. Полость зуба, чаще всего, не вскрыта. Если же вскрыть ее при препарировании, воспаленная пульпа кровоточит, болит.


Дно кариозной полости болезненно в одной точке – проекции наиболее близкой части пульпы. !Отличие от глубокого кариеса: там чувствительно всё дно, весь его околопульпарный дентин.
- Перкуссия – безболезненна.
- Пальпация переходной складки в области верхушки корня зуба – тоже безболезненна.
Причин для появления боли при перкуссии и пальпации нет: воспаление ведь протекает только в полости зуба. А окружающие ткани в него не вовлечены (пока).
- ЭОД – 40-60 микроампер. Но может давать и ложный результат, показатели нормы (2-6 мкА).
- Ренгтен – кариозная полость, если именно она стала причиной воспаления пульпы. Изменений периапикальных тканей нет. Но при повышенной реактивности организма может быть, например, расширение периодонтальной щели.
Хронический язвенный пульпит
Хронический язвенный пульпит очень похож на хронический простой пульпит. Общими будут жалобы, результаты дополнительных исследований, перкуссии и пальпации. Но есть и различия (при осмотре и зондировании):
В отличие от хронического простого пульпита
- есть сообщение с полостью зуба.
- у пульпы в месте сообщения характерный вид: язвенная поверхность, может быть покрыта слоем некротического налета.
- реакция на зондирование болезненная или слабо болезненная, пульпа кровоточит.

Хронический гипертрофический пульпит
Хронический гипертрофический пульпит, он же хронический гиперпластический пульпит (МКБ), чаще всего развивается, если коронка зуба сильно разрушена + пришеечный край зуба – это одна из стенок кариозной полости. Так создаются условия для прорастания туда воспаленной гипертрофированной пульпы. Молодой возраст – тоже важное, но не первостепенное условие. Дело в том, что вероятность такого активного разрастания элементов пульпы тем выше, чем выше реактивность организма.

- Опрос. К жалобам на ноющую боль, как при хроническом простом пульпите, добавляется еще несколько:
- разрастание «дикого мяса» в зубе или на его месте;
- его кровоточивость, болезненность, особенно при приеме пищи, когда оно травмируется зубами-антагонистами и едой.
- Осмотр.
Мы видим кариозную полость, заполненную в большей или меньшей степени мягкой тканью. По цвету, консистенции она может быть разной. Зависит это от степени ее созревания. Молодая ткань будет ярко-розовой, даже красной, мягкой, похожей на грануляционную. Более зрелая ткань, так называемый «полип пульпы», опухолеподобная, бледно-розовая, плотная.

Тоже разное, по той же причине. Незрелая ткань легко кровоточит, болезненна. Зондирование сформированной ткани к кровоточивости не приводит, слабоболезненно.
4, 5. Перкуссия, пальпация безболезненны.
- ЭОД – 20-40 мкА.
- Рентген – изменений нет.
Еще одной отличительной особенностью этого хронического пульпита является отрицательная термопроба: зуб не реагирует на температурные раздражители.
Хронический гангренозный пульпит
Хронический гангренозный пульпит (некроз пульпы) – это уже гибель клеток пульпы. Причиной такого исхода может быть воспаление или травма.
Нашего пациента беспокоят ноющие боли от различных раздражителей. Он измучен, ведь после устранения воздействия этих раздражителей боль не проходит, проходит медленно. Особенно выражена боль в ответ на тепло. Больно и от горячего чая, и от резкой смены температуры (например, из морозной улицы войти в свою теплую квартиру). Он может вспомнить, что в прошлом болело сильнее. Некоторых «счастливчиков» боль может вовсе не беспокоить. А может быть жалоба на другое – неприятный запах изо рта.
Пациентов также может беспокоить измененный цвет зуба. Особенно это актуально, если причинный зуб располагается во фронтальном отделе. Эмаль зуба с некрозом пульпы становится серой. Эта жалоба может быть даже единственной, если гибель пульпы произошла в результате травмы. Спросить о ней во время опроса будет далеко не лишним.

Невооруженным глазом виден и серый цвет эмали зуба, и глубокая кариозная полость, и большое сообщение с полостью зуба. Пульпа грязная, темная, в виде кашицы, со зловонным запахом. В коронковой части она может полностью распасться.
В случае пульпита от травмы зуб выглядит интактным, выдает его лишь более темный цвет эмали. Пульпа в таком случае имеет вид сухого тяжа, а не бесформенной массы. Это оттого, что причина ее гибели не микроорганизмы с их токсинами, а нарушение кровообращения.
Пульпа некротизируется, а вместе с ней гибнут и нервные окончания. Лишь в дальних участках пульпы (ее устье или, и того дальше, в корневых каналах) сохраняется болезненность и кровоточивость.
Эта особенность зондирования помогает отличить некроз пульпы от других похожих состояний. Например:
- схожий внешний вид имеет пульпа при хроническом язвенном пульпите. Однако! ее чувствительность сохранена еще в коронковой части.
- совсем другое – хронический апикальный периодонтит. В таком зубе от пульпы уже ничего не осталось, и любой эндодонтический инструмент не вызовет никаких неприятных ощущений.
- Перкуссия – уже может быть болезненной, до периодонтита всего ничего.
- Пальпация переходной складки – все еще безболезненна.
- ЭОД – до 90 мкА (почти полный распад пульпы).
- Рентген: возможны расширение периодонтальной щели, деструкция кости в области верхушки, если инфекция уже успела помимо пульпы затронуть соседние периапикальные ткани.

Обострение хронического пульпита
Клиника обострения хронического пульпита такая же, как и при остром состоянии, остром пульпите. Исключение – информация, которую может рассказать пациент. О том, что зуб беспокоит давно, уже болел раньше так, как болит сейчас. Или сообщить о каком-нибудь факторе, который мог спровоцировать обострение вялотекущего процесса (переохлаждение или фотопломба зуба, в котором не заподозрили воспаления пульпы). Подробнее о клинике обострения хронического пульпита можно узнать в статье «Острый пульпит».
Спасибо за прочтение с:

Статья написана Титенковой О.В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Классификация пульпитов: по МКБ-10, Гофунгу, ВОЗ, Платонову, ММСИ
Обновления на сайте за 2019-21 г.:
В каталоге Datadental.ru зарегистрировано 336 анкет стоматологических клиник, врачей-стоматологов, зуботехнических лабораторий и учебных центров.
В Календаре 5 предстоящих конференций, симпозиумов и выставок: http://www.datadental.ru/events/all/
Опубликовано видео о неспецифической медикаментозной профилактике covid-19 в полости рта (обзор исследований о том, что слизистая полости рта, слюнных желез и верхних дыхательных путей используется вирусом Sars-Cov-2, как резервуар: в ней происходит размножение вируса в бессимптомный период заболевания). https://www.youtube.com/watch?v=DTV8MYoGAqU
Опубликовано видео о безопасных эффективных вакцинах против Sars-Cov-2 с неполным S-белком. https://www.youtube.com/watch?v=RZ1koH6NN2o
Опубликовано видео с информацией о применении пробиотиков для профилактики covid-19 . https://www.youtube.com/watch?v=DvcIiILnuyU
В разделе Имплантология опубликован перевод статьи Anusha Vaddi, Sunita Manuballa, Sebastiano Andreana Остеонекроз челюстей у больных раком предстательной железы, получающих антирезорбтивные препараты: обзор.
Опубликована видеозапись вводной лекции к циклу Клинические аспекты изготовления коронок с точки зрения доказательной медицины. https://www.youtube.com/watch?v=ssE9CMdoGL0
Научный обзор Уханова М.М. об эпидемии Covid-19 и профилактических мерах в стоматологии был опубликован на YouTube в начале апреля https://www.youtube.com/watch?v=MoYODfI7rxg
В разделе Ортопедическая стоматология опубликован перевод статьи Ju-Hyoung Lee Препарирование по шаблону под готовые педиатрические коронки из оксида циркония.
В разделе Ортопедическая стоматология опубликован перевод статьи Stefano Conti BOPT: для устойчивого здоровья пародонта и оптимальной эстетики.
В разделе Ортопедическая стоматология опубликован перевод статьи F. Schwendicke, J. Krois, W. Samek Искусственный интеллект в стоматологии: Шансы и проблемы.
В разделе Фотогалерея опубликован клинический случай Ana Luisa Bernotti и Alberto Miselli Клинический случай №58: перемещение имплантата Bicon на верхней челюсти вместе с костным блоком.
На сайте Dental-Revue создан специальный раздел COVID-19 – https://www.dental-revue.ru/index.php?page=29
В разделе COVID-19 опубликован перевод статьи Juan Jimenez-Cauhe и др. Энантема у пациентов с COVID-19 и кожной сыпью.
В разделе COVID-19 опубликован перевод статьи Neeltje van Doremalen и др. Аэрозоль и устойчивость на поверхности SARS-Cov-2 по сравнению с SARS-Cov-1.
В разделе COVID-19 опубликован перевод статьи Sean Wei Xiang Ong, Yian Kim Tan, Po Ying Chia, Tau Hong Lee, Oon Tek Ng, Michelle Su Yen Wong, Kalisvar Marimuthu Контаминация воздуха, поверхностей в лечебных помещениях и средств индивидуальной защиты коронавирусом тяжелого острого респираторного синдрома 2 (SARS-CoV-2) от пациента с симптомами.
В разделе COVID-19 опубликован перевод статьи Ruoshi Xu, Bomiao Cui, Xiaobo Duan, Ping Zhang, Xuedong Zhou и Quan Yuan Слюна: потенциальная диагностическая ценность и ее роль в передаче 2019-nCoV.
В разделе COVID-19 опубликован перевод Как мыть руки? (ВОЗ).
В разделе COVID-19 опубликован перевод статьи Lorenzo Azzi, Giulio Carcano, Francesco Gianfagna, Paolo Grossi, Daniela Dalla Gasperina, Angelo Genoni, Mauro Fasano, Fausto Sessa, Lucia Tettamanti, Francesco Carinci, Vittorio Maurino, Agostino Rossi, Angelo Tagliabue, Andreina Baj Слюна является надежным объектом для обнаружения SARS-CoV-2.
В разделе Имплантология опубликован перевод статьи Izzetti R, Nisi M, Gabriele M, Graziani F. Передача COVID-19 в стоматологической практике: краткий обзор профилактических мер в Италии.
В разделе Имплантология опубликован перевод статьи Arthur Swift и Kent Remington БьютиФикация: глобальный подход к красоте лица.
В разделе Имплантология опубликован перевод статьи Xian Peng, Xin Xu, Yuqing Li, Lei Cheng, Xuedong Zhou, Biao Ren и Burak Yilmaz Пути передачи вируса 2019-nCov и их контроль в стоматологической практике.
Опубликована видеозапись лекции Уханова М.М. из цикла Доказательная стоматология на тему “Препарирование под полные коронки. Часть 2: инструменты для преапарирования.” – https://www.youtube.com/watch?v=SJ9aR_jy8PM
Опубликовано видео 8-ая выставка и конференция 3D Medical Printing Conference & Expo в Маастрихте (Нидерланды) – https://www.youtube.com/watch?v=MvoruNpxMSA
В разделе Ортопедическая стоматология опубликован перевод статьи Ryan M. Mizumoto и Burak Yilmaz Интраоральные сканмаркеры в имплантологии: систематический обзор.
Опубликована видеозапись лекции Уханова М.М. из цикла Доказательная стоматология на тему “Препарирование под полные коронки. Часть 1: теоретические основы.” – https://www.youtube.com/watch?v=8asWQhg2rx4
В разделе Фотогалерея опубликован клинический случай доктора Тен Ю.А. Клинический случай №56: история “не тотальной работы”.
В разделе Имплантология опубликована статья Уханова М.М., Иващенко А.В., Федяева И.М., Яблокова А.Е., Колганова И.Н. и Тлустенко В.П. Применение робот-ассистированных систем для операций в области головы и шеи.
В разделе Имплантология опубликована статья Kaoru Washio, Yusuke Tsutsumi, Yuka Tsumanuma, Kosei Yano, Supreda Suphanantachat Srithanyarat, Ryo Takagi, Shizuko Ichinose, Walter Meinzer, Masayuki Yamato, Teruo Okano, Takao Hanawa и Isao Ishikawa Формирование пародонта in vivo вокруг титановых имплантатов с использованием оболочки из клеток периодонтальной связки.
В разделе Ортопедическая стоматология опубликован перевод статьи Hsuan Chen Топ 10 интраоральных сканеров 2019 (CEREC Digest).
В разделе Ортопедическая стоматология опубликован перевод статьи Jill Weber Aanenson, John E. Till и Helen A. Grogan Понимание и информирование о дозе и риске облучения от конусно-лучевой компьютерной томографии в стоматологии.
Опубликована видеозапись вебинара на тему “Показания к изготовлению коронок” – https://www.youtube.com/watch?v=xxuHfyAy8CI
В разделе Терапевтическая стоматология опубликован перевод статьи доктора Jason J. Hales «Root Cause» документальный фильм Netflix и лженаука: рецепт для путаницы.
Опубликована видеозапись вебинара на тему “Доказательная стоматология. Введение” – https://www.youtube.com/watch?v=Wcgq60SdFTA

Форумы сайта Dental-revue доступны для активного участия только для зарегистрированных пользователей. Для чтения регистрация не требуется.
СтоматТоп – самая большая тематическая коллекция русскоязычных стоматологических ресурсов. Владельцы стоматологических сайтов – присоединяйтесь!
Сейчас в базе находится 1004 ссылок – 4 новых ресурса.
Классификация пульпитов: по МКБ-10, Гофунгу, ВОЗ, Платонову, ММСИ
Автор: Маланьин Игорь Валентинович
доктор медицинских наук,
профессор, академик РАЕ,
заслуженный деятель науки и образования
Дентал Юг, № 4(29), стр 10-12, 2004г.
Современные представления о классификации пульпита
В современной стоматологии медицинские знания постоянно обновляются. По мере поступления новой информации возникает необходимость изменения методов лечения, оборудования и использования лекарственных средств.
Однако ни какая технология и новые материалы не заменит тактильные ощущения и здравый смысл врача. Автор надеется, что стоматологи будут и далее контролировать современные высокотехнологичные приборы, и методы лечения которые не заменят ясное, здравое мышление.
Несколько лет назад, студенты, выполняя рутинные эндодонтические манипуляции, не задумываясь о стандартах качества. В последнее время выпускник стоматологической школы лучше выполняет почти все стадии обычного эндодонтического лечения. По мере того, как эндодонтическое лечение без осложнений становится неотъемлемой частью современной стоматологической помощи, его «тайна» исчезает.
В России и республиках бывшего СССР наибольшее распространение получила классификация пульпита И. Г. Лукомского разработанная ещё в 1936 году. Классификация И. Г. Лукомского предпринимала попытку установить корреляцию между клиническими проявлениями и характерной гистологической картиной пульпы, и почти не претерпела изменений до настоящего времени.
Автор не согласен с принятой на сегодняшний день классификацией пульпитов принятой в России, по которой пульпит бывает острым, подразделяющимся на серозный очаговый, серозный гнойный диффузный, гнойный диффузный; или хроническим, подразделяющийся на простой, имеющий 2 стадии, гипертрофический, гангренозный, гранулематозный и обострение хронического пульпита.
Пульпа может быть инфицированной или стерильной. Клинически острое воспаление пульпы имеет определенные симптомы, а хроническое — течет бессимптомно. Эти мнения часто не соответствуют гистологическим наблюдениям. Клинически определить степень воспаления пульпы (частичного или полного) невозможно. По современным представлениям, любой вид необратимого пульпита требует эндодонтического лечения.
В прошлом предпринималось много попыток установить корреляции между клиническими проявлениями и характерной гистологической картиной пульпы. Во всём мире уже давно доказана бесперспективность такого подхода к классификации (Garfunkel, A, Sela. J., and Ulmansky, M.: Dental pulp pathosis; clinicopathologic correlations based on 109 cases. Oral Surg. 35:110, 1973). Поскольку считается, что надежной корреляции в стоматологии не существует, то гистологические и клинические данные обычно изучают раздельно. Поэтому после сбора клинических данных врач не имеет представления о гистологическом состоянии пульпы. Однако, понимая основы патологического процесса, можно принять достаточно правильное решение о необходимости лечения пульпы, и если оно показано, то установить, какое нужно проводить лечение — профилактическое или эндодонтическое. Именно это важно для врача. Более того, после эндодонтического лечения врач должен быть в состоянии сделать прогноз и оценить результаты лечения.
Поскольку отсутствует точное соответствие между клиническим состоянием пульпы и гистологическими данными, то в основу современной классификации положены другие принципы. Наиболее трудно для современного врача понять факт отсутствия корреляции между выраженностью боли и степенью поражения пульпы. Для врача крайне важно определить, какое показано лечение – эндодонтическое или профилактическое. Если принимается решение выполнять эндодонтическое лечение, то точное гистологическое состояние пульпы представляет только академический интерес, так как общепринятое во всём мире лечение предполагает ее полное удаление.
Другими словами, при различных формах пульпита (необратимого) будет производится однотипное лечение которое не зависимо от классификации преследует цель полного удаления инфекции из канала и периапикальных тканей и завершается полным, плотным и герметичным заполнением системы корневого канала нераздражающими материалами. В связи с этим, вышеприведённая классификация, применяемая в России, теряет смысл.
Особенно данная клиническая классификация затрудняет планирование лечения и прогноз при сочетанной эндодонтической и пародонтальной патологии, в связи с этим автор не ставил цели подробно на ней останавливаться, так как она достаточно полно изложена в общедоступной отечественной литературе.
В современной стоматологической практике США, Англии, Израиле, Австралии и других развитых странах состояние пульпы подразделяется на:
– норма,
– обратимый пульпит,
– необратимый пульпит,
– некроз пульпы.
Периапикальные заболевания подразделяются на:
– острый апикальный периодонтит,
– острый апикальный абсцесс,
– хронический апикальный периодонтит,
– феникс абсцесс,
– радикулярная циста,
– конденсирующий остеит (периапикальный остеосклероз).
Чтобы понять патологию пульпы, нужно досконально знать, что считается нормой.
Как современными методами понять патологию пульпы
Норма: Здоровый зуб в стоматологии является бессимптомным и дает слабую или умеренную преходящую реакцию на термические или электрические раздражители пульпы. Реакция исчезает почти немедленно после прекращения действия раздражителя. Отсутствуют болезненные реакции при перкуссии и пальпации зуба и его фиксирующего аппарата. На ренттенограмме выявляется четко видимый канал, сужающийся к верхушке, признаки облитерации канала и резорбции корня отсутствуют, компактная кортикальная пластинка интактна.
Обратимый пульпит: Пульпа воспалена настолько, что температурные раздражители вызывают быструю, острую и гиперчувствительную реакцию, уменьшающуюся сразу после прекращения их действия. В остальном зуб является бессимптомным. Любой раздражитель, воздействующий на пульпу, (например кариес, глубокий кюретаж, пломбирование без подкладки) может вызвать обратимый пульпит.
Обратимый пульпит является не заболеванием, а только симптомом. После устранения причины пульпа должна вернуться в исходное состояние и симптомы должны исчезнуть. Напротив, если причина сохраняется, симптомы могут оставаться неопределенно долго или воспаление может распространиться дальше, приводя в конечном счете к необратимому пульпиту. Клинически обратимый пульпит от симптоматичного необратимого пульпита можно отличить по двум признакам: При обратимом пульпите на термические раздражители имеется острая, болезненная реакция, уменьшающаяся (не более 30 секунд) после прекращения их действия. При необратимом пульпите на температурные раздражители возникает острая болевая реакция, но боль после их устранения сохраняется (более 30-40 секунд). При обратимом пульпите не бывает спонтанной боли, которая часто встречается при остром необратимом пульпите. Чаще всего врач может легко диагностировать обратимый пульпит во время сбора стоматологического анамнеза (например, после пломбирования или после удаления зубного камня пациент отмечает появление боли от холодной пищи или при дыхании открытым ртом). Однако диагноз нужно подтверждать температурными тестами, чтобы определить, сколько зубов поражено — один или несколько.
Современное стоматологическое лечение заключается в наложении седативной подкладки или десневой повязки. Если пульпу защитить от дальнейших температурных воздействий, то она может вернуться в нормальное состояние. Например, удаление кариозного дентина, глубоко поставленной амальгамы и временное пломбирование полости должно дать быстрое облегчение. Через несколько недель седативную повязку можно заменить постоянной пломбой.
Необратимый пульпит: Необратимый пульпит бывает острым, подострым или хроническим, частичным или полным. Пульпа может быть инфицированной или стерильной. Клинически острое воспаление пульпы имеет определенные симптомы, а хроническое — течет бессимптомно. По современным представлениям, любой вид необратимого пульпита требует эндодонтического лечения.
В пульпе всегда происходят динамические изменения – от вялотекущего бессимптомного хронического процесса до острого состояния с выраженной симптоматикой. Они могут развиваться в период от нескольких часов до нескольких лет. При воспалении пульпы выделяется экссудат. Если есть отток из полости пульпы, то боли, вызванной отеком, не будет. В этом случае зуб может оставаться бессимптомным. Напротив, если накапливающийся длительное время экссудат остается в ограниченном пространстве корневого канала, то боль будет усиливаться.
Симптоматичный необратимый пульпит (острый или обострившийся хронический): Этот вид необратимого пульпита характеризуется в стоматологии спонтанными периодическими или постоянными приступами боли. Под спонтанными подразумеваются боли, характеризующиеся отсутствием явного раздражителя. Резкое изменение температурных условий будет вызывать продолжительные приступы боли. Может иметь место длительная (после прекращения действия раздражителя) болезненная реакция на холодное, ослабевающая при действии тепла. Также бывает длительная болезненная реакция на горячее, которая может ослабляться холодом, или продолжительная болезненная реакция как на горячее, так и на холодное.
Продолжительная спонтанная боль может возникать только при изменении положения тела (например, когда пациент ложится или наклоняется).
Боль при симптоматичном необратимом пульпите бывает от умеренной до сильной, в зависимости от выраженности воспаления. Она может быть острой или тупой, местной или иррадиирующей (например, с иррадиацией от нижних моляров в ухо или в височную область), периодической или постоянной.
Для диагностики симптоматичного необратимого пульпита одной рентгенографии недостаточно. Снимки полезны для выявления “подозрительных зубов” (например, с глубоким кариесом и обширными восстановлениями). В далеко зашедших стадиях воспалительный процесс может вызвать небольшое расширение периодонтальной щели.
В современной стоматологии дифференциальную диагностику симптоматичного необратимого пульпита можно проводить, тщательно собирая стоматологический анамнез, осматривая больного, выполняя рентгенографию и температурные тесты. Электрические тесты пульпы имеют сомнительное значение для точной диагностики заболевания. Если воспалительный экссудат дренируется (например, через глубокую кариозную полость, сообщающуюся с пульпарной камерой), то нелеченный симптоматичный необратимый пульпит может сохраняться. Если воспаление при необратимом пульпите нарастает, то оно вызывает некроз пульпы. При переходе пульпита в некроз типичные симптомы необратимого пульпита изменяются соответственно степени некроза.
Бессимптомный необратимый пульпит:
Другим видом необратимого пульпита является бессимптомный пульпит. Это связано с тем, что воспалительный экссудат быстро дренируется. Бессимптомный необратимый пульпит развивается из симптоматичного необратимого пульпита или изначально является таковым вследствие воздействия слабого раздражителя пульпы. Это можно легко выявить при тщательном сборе стоматологического анамнеза наряду с рентгенологическим исследованием и осмотром.
Бессимптомный необратимый пульпит обычно развивается в результате глубокого кариеса или после травматических поражений, вызвавших продолжительное безболезненное обнажение пульпы.
Гиперпластический пульпит: Одним из видов бессимптомного необратимого пульпита являются красноватые разрастания ткани пульпы в кариозной полости и вокруг нее, похожие на цветную капусту. Пролиферативная природа этого пульпита обусловлена слабым хроническим раздражением и обильной васкуляризацией пульпы, что обычно характерно для молодых людей. Иногда имеется слабая преходящая боль при жевании. Если верхушки сформировались, то нужно провести полноценное эндодонтическое лечение у стоматолога.
Внутренняя резорбция в стоматологии:
Еще одним из видов бессимптомного необратимого пульпита в стоматологии Краснодара является внутренняя резорбция. Она характеризуется наличием клеток хронического воспаления в грануляционной ткани и протекает бессимптомно (пока не перфорирует корень). Внутренняя резорбция наиболее часто диагностируется рентгенологически, когда выявляется расширение пульпы с явной деструкцией дентина. При выраженной внутренней резорбции в коронке через эмаль можно увидеть розовое пятно.
При внутренней резорбции нужно немедленно выполнять эндодонтическое лечение. Несвоевременное лечение может привести к перфорации корня и вызвать потерю зуба.
Облитерация канала: Побочное действие лечения пародонтита, удаления зубных отложений, кюретажа, пломбирования, травм может на фоне здоровой пульпы вызвать развитие необратимого пульпита, проявляющегося отложением большого количества репаративного дентина по всей длине канала. Впервые это состояние выявляется рентгенологически. Некроз отдельных участков пульпы вследствие микротравм (например, при глубоком кюретаже, нарушающем кровоток в латеральном канале) часто вызывает локальную облитерацию, являющуюся защитной реакцией. Эта патологическая кальцификация происходит внутри и вокруг сосудов пульпы. Зубы при этом остаются бессимптомными, но цвет коронки может меняться. В пульпе встречаются несколько типов кальцификатов, вызванных множеством факторов (дентикли, камни пульпы).
Необратимый пульпит может существовать длительное время, но пульпа, в конечном счете, “уступает” воспалению и некротизируется.
Некроз: Некроз, являющийся гибелью пульпы, может быть результатом нелеченного необратимого пульпита или может развиться сразу после травмы, нарушающей кровоток в пульпе. Независимо от вида некроза — сухого или влажного — пульпа нежизнеспособна и эндодонтическое лечение будет одинаковым. Воспаленная пульпа может некротизироваться в течение нескольких часов.
Современные стоматологические методы позволяют выявить, что некроз пульпы может быть частичным или полным. При частичном некрозе могут быть некоторые симптомы необратимого пульпита. Полный некроз обычно остается бессимптомным, пока не разовьется поражение периодонтальной связки. При этом реакции на температурные или электрические тесты не будет, коронки фронтальных зубов могут потемнеть.
Нелеченный некроз распространяется за апикальное отверстие, вызывая воспаление периодонта. Это приводит к его утолщению и повышению чувствительности зуба при перкуссии.
При наличии в зубе более одного канала проверяются диагностические способности врача. Например, в моляре с тремя каналами пульпа в одном из них может быть интактной, в другом — воспаленной, а в третьем — полностью некротизированной. Это объясняет те редкие случаи, когда пациент неоднозначно реагирует на тесты, определяющие жизнеспособность пульпы.
Естественного разделения между здоровьем и болезнью не существует, по крайней мере когда речь идет о пульпе. Ткань пульпы может иметь весь спектр состояний — от здоровой до воспаления и некроза. Клинически можно дифференцировать обратимый и необратимый пульпит от некроза. Некротизированный зуб может сохранять васкуляризацию в апикальной трети канала, но это подтверждается только при хемомеханической очистке канала. Если при гибели пульпы зуб не лечить, то продукты распада бактерий, белков и токсины могут распространиться за апикальное отверстие в периапикальную область, вызывая таким образом периапикальное заболевание.
Клиническая классификация болезней пульпы и периапикальной области в современной стоматологии имеет практическую направленность и не может включить все возможные виды воспаления, изъязвления, пролиферации, облитерации или дегенерации пульпы и периодонта. Она предназначена для того, чтобы дать только общее описание данных заболеваний, которое подразумевает дальнейшее расширение представлений об этих патологиях. На сегодняшний день основная цель клинической классификации – определить термины и словосочетания, характеризующие признаки и симптомы патологического процесса, которые можно использовать при общении врачей – стоматологов не только одной страны, но и во всём мире.
От распространенности патологического процесса может зависеть метод лечения, начиная от седативной повязки и заканчивая удалением зуба. Описанные выше термины обобщают клинические признаки и симптомы различных степеней воспаления и дегенерации пульпы или характера, продолжительности и вида экссудата, сопровождающего воспаление.
Автор не пытался связать эти термины с гистопатологическими изменениями пульпы и периодонта, так как на современном уровне развития стоматологии сделать это практически невозможно.
Пульпит: классификации различных видов заболевания и их характеристика
Пульпит: классификации различных видов заболевания и их характеристика
Различные классификации пульпита начали разрабатывать в первой половине 20 века. Одну из первых систематизаций представили в 1925 году. С тех пор ученые улучшали и расширяли ее.
До сих пор нет единой системы, которой придерживались бы врачи. Несмотря на это, группировки нужны, чтобы дифференцировать один вид заболевания от другого и на основании конкретной клинической картины назначить наиболее подходящее лечение.
Что такое классификация пульпита? Диагностика и лечение

Как и в любом заболевании в пульпите выделяют множество методов классификации, основанных на различных критериях болезни. Многие годы они претерпевали ряд изменений, дополнялись, дорабатывались.
К основным можно отнести:
- Номенклатура заболеваний пульпы Е. М. Гофунга.
- Классификация Е. Е. Платонова.
- Номенклатура, разработанная Яворской Е.С., Урбанович Л.И.
- Классификация пульпита, предложенная Ивановым B.C. и др.
- Международная классификация болезней пульпы десятого пересмотра.
- Номенклатура ММСИ.
Каждая классификация имеет свои преимущества и недостатки, методы диагностики и лечения. Несмотря на различие в подходах к рассмотрению пульпита, в его течении выделяют два вида:
- Острое воспаление пульпы, характеризуется быстрым возникновением и прогрессированием от серозного и локального процесса к гнойному и разлитому, при своевременном обращении к врачу хорошо поддаётся лечению.
- Хроническое воспаление пульпы, медленно прогрессирующий, малосимптомный, часто протекает в виде продуктивного воспаления с разрастанием соединительной грубоволокнистой ткани, плохо поддаётся лечению.
Внимание! Для недопущения перехода острого воспалительного процесса в хронический полностью придерживайтесь указаниям своего лечащего врача.
Е. М. Гофунга с пролиферативным и серозным компонентом
Данная номенклатура опирается на клиническое течение и морфологические проявления заболевания.

Она показывает, что быстротекущий пульпит развивается локализовано, вначале с преобладанием серозного воспаления, переходящего на соседние ткани с образованием гнойного экссудата.
Вялотекущее течение подразделяется на воспаление с преобладанием пролиферативного компонента и некроз пульпы с формированием гангрены.
Острый, быстро развивающийся:
- частичный (локализованный);
- общий (диффузный);
- общий гнойный (переход серозного экссудата в гнойный).
Хронический, медленно прогрессирующий:
- простой (неосложненный);
- с преобладанием продуктивного воспаления;
- с преобладанием некротических изменений (гангрена).
Е. М. Гофунг опирался только на видимые проявления заболевания, не учитывая переходных стадий воспалительного процесса и многообразие клинических форм. А также он не учёл, что не только хроническое поражение СНП может привести к гангрене, но и острое.
Е. Е. Платонова
Е. Е. Платонов, доработал классификацию Е. М. Гофунга, использовал более современную терминологию, которая наиболее полно отражала патологический процесс и выделил отдельно осложнение хронического поражения пульпы.
- локализованный;
- разлитой.

Фото 1. Пульпит зуба гангренозной формы, в котором отмечается некроз сосудисто-нервного пучка.
- с преобладанием фиброзного компонента;
- с преобладанием продуктивного воспаления;
- некроз сосудисто-нервного пучка (гангренозный).
А также обострение хронического пульпита.
В данной номенклатуре автор не разделил острое поражение СНП по характеру экссудата, что является важным критерием в оценке тяжести заболевания. А также не отразил стадийность патологии, указывающую на выбор метода лечения. Не были учтены многообразие клинических форм, которые помогают установить обратимость или необратимость патологического процесса.
Яворской Е.С., Урбанович Л.И.
- покраснение пульпы;
- воспаление пульпы, вследствие получения травмы (при условии того, что травма обнажает сосудисто-нервный пучок зубного канала);
- локализованный (местный);
- разлитой (серозный);
- с преобладанием гнойного экссудата.

Фото 2. На картинке показано, где находится скопление гноя при острой форме пульпита.
- с преобладанием фиброзного компонента;
- с преобладанием продуктивного воспаления;
- некроз сосудисто-нервного пучка (гангренозный).
Также выделены хронический пульпит с обострениями и поражение СНП, осложнённое воспалением периодонта.
Данная классификация получила широкое распространение на территории Украины, она уже учитывала стадийность процесса, но также не принимала к сведению многообразие морфологических форм.
Справка! Нововведением стало появление самостоятельного типа — поражение СНП, осложнённое воспалением периодонта, он показывает стадию перехода воспаления с сосудисто-нервного пучка зуба на соседние ткани, что важно проследить в детском возрасте для недопущения дальнейшего прогрессирования патологии.
Видео по теме
Причины возникновения, виды, способы лечения и возможные осложнения – все, что нужно знать о пульпите, в одном видеоролике:
Пульпит – распространенное и опасное заболевание. Основные причины возникновения патологии – несвоевременное лечение заболеваний ротовой полости, например, кариеса. Реже патология развивается из-за травм, химических раздражителей и неграмотных действий стоматолога. Только на начальных стадиях развития недуга удается сохранить поврежденный зуб и его корень.
В противном случае, элемент костной ткани удаляют, поскольку патологические процессы, происходящие в нем, становятся необратимыми. Удаление элемента костной ткани – единственный способ предотвратить дальнейшее распространение инфекции.
Классификация периодонтитов
Последнее обновление: 23.11.2021

Разработка единой типологии воспалительных заболеваний периодонта на сегодняшний день остается одним из важных вопросов стоматологии. Врачи-клиницисты не перестают говорить о необходимости универсальной классификации периодонтита.
Тем не менее, до сих пор такая классификация не была выработана. Это связано, в том числе, с пробелами в используемых методах диагностики периодонтита. Применяемые сегодня методики не всегда позволяют выявлять клинические корреляции при обнаружении симптомов заболевания и прояснять природу морфологических изменений.
Мировые классификации периодонтитов
Сейчас в медицине применяется целый ряд различных типологий. Одной из наиболее распространенных является классификация периодонтита по МКБ-10, предложенная ВОЗ и обладающая рядом серьезных достоинств. Также в разных странах используются и другие системы, основанные на характерных признаках и разработанных методиках. Каждая из таких типологий имеет как свои преимущества, так и недостатки и противоречия с другими типологиями.
Например, российские стоматологи для диагностики и лечения применяют методику, согласно которой периодонтит классифицируется по характеру проявлений: острый, хронический или обострение хронического, а также по степени тяжести: серозный или гнойный. Также учитывается форма течения заболевания в случае его обострения, и такие разновидности патологии, как фиброзный, гранулирующий и гранулематозный периодонтит.
Данная классификация, именуемая классификацией по Лукомскому, является наиболее широко применяемой на территории России и СНГ, наряду с классификацией по МКБ-10. Еще одна распространенная типология – определение типа заболевания на основе его происхождения или этиологии. Для лучшего понимания используемых систем классификации следует познакомиться с каждой из них подробнее.
По происхождению (этиологии)
Периодонтит – это заболевание, проявляющееся в воспалении тканей, окружающих корень зуба, и разрушении околозубной костной ткани.
Существует три основных причины, вызывающее данную патологию:
- инфекция;
- травма;
- медикаментозное воздействие.
Инфекционный периодонтит развивается вследствие проникновения бактерий в костные ткани. Вредоносные микроорганизмы вырабатывают токсины, что приводит к развитию воспалительных процессов.
Чаще всего патологическая микрофлора проникает в периодонт через верхушечное отверстие корневого канала. При наличии глубоких зубодесневых карманов инфицирование происходит через краевой или маргинальный периодонт, а также причиной воспаления может стать периодонт соседнего зуба.

Причиной травматического периодонтита, как видно из названия, является травматическое воздействие на околозубную ткань. Патология может развиться вследствие сильной разовой травмы, например, удара или ушиба. Но микротравмы с невысокой интенсивностью воздействия могут быть не менее опасными, если наносятся регулярно на протяжении длительного времени. Источниками таких травм обычно становятся следующие факторы:
- выступающие пломбы;
- перегрузка зубного ряда;
- «прямой прикус»;
- вредные привычки, к которым относятся, например, привычка грызть карандаш или откусывать зубами нитки.
Еще одна возможная причина развития периодонтита – медикаментозная. Этот тип заболевания связан с воздействием на периодонт сильных химических веществ, например, мышьяковистой пасты, применяемой стоматологами для девитализации пульпы. Чаще всего медикаментозный периодонтит развивается вследствие применения препаратов, не предназначенных для использования в полости рта, либо применяемых с нарушением концентрации или установленной технологии.
Классификация периодонтита по Лукомскому
Эта типология получила широкое применение в практической стоматологии и является наиболее распространенной на постсоветском пространстве. Ее неоспоримым преимуществом является то, что, будучи достаточно лаконичной, классификация Лукомского содержит все клинически значимые формы периодонтитов, между которыми могут быть коренные различия при диагностике и лечении.
В рамках данной типологии периодонтит делится на две основных разновидности: острый и хронический. Острая форма в свою очередь может быть:
- серозной;
- гнойной;
Хронический периодонтит подразделяется на:
- фиброзный;
- гранулирующий;
- гранулематозный.
Острый периодонтит
Основной симптом острого периодонтита – непрекращающаяся резкая боль в зоне воспаления, повышенная чувствительность при соприкосновении больного зуба со здоровыми. Продолжительность этой стадии заболевания составляет до двух недель
Первая фаза периодонтита – серозная, она представляет собой начальный этап в развитии заболевания. Обычно в этот период патология выражается в появлении сильных болевых ощущений в зубе и воспалении слизистой оболочки вокруг него. В некоторых случаях возникает ощущение распирания, общая реакция организма отсутствует.
При серозном периодонтите не наблюдается иррадиации – распространения болезненности за пределы участка, пораженного заболеванием. Если боль иррадиирует, приобретает характер рвущей и пульсирующей, это говорит о переходе воспаления в гнойную стадию.
На этом этапе заболевания дискомфорт усиливается, начинает выделяться гнойный экссудат. Болезненные ощущения вызывает даже слабое прикосновение к пораженному зубу. Кроме того, воспаление периодонта приводит к ослаблению фиксации зуба, он начинает шататься. Рентгеновское обследование не выявляет изменений.
При гнойном периодонтите нередко наблюдается общее расстройство организма, характеризующееся следующими проявлениями:
- увеличение и болезненность лимфатических узлов;
- головные боли;
- повышение температуры до 39 градусов;
- общее ощущение слабости, озноб.
Если больной откладывает посещение врача, то через полторы-две недели после начала заболевания острая стадия переходит в хроническую.
Хронический периодонтит
Как уже было сказано выше, основная причина развития хронического периодонтита – пренебрежение лечением заболевания в острой стадии. Тем не менее, в некоторых случаях данная патология может изначально развиваться как хроническая. Классификация этой формы заболевания выполняется в зависимости от характера и глубины повреждений костной ткани и периодонта. При такой патологии нередко наблюдается сильное разрушение зуба и значительное изменение его цвета.
Первый тип заболевания – фиброзный периодонтит. Пациенты, страдающие этой патологией, как правило, не испытывают болевых ощущений. Это, а также тот факт, что фиброзная форма часто имеет те же клинические проявления, что и гангренозный пульпит, значительно затрудняет ее диагностику.
Основные отличительные особенности фиброзного периодонтита:
- изменение цвета зубов;
- наличие сильных кариозных полостей;
- обследование посредством зондирования, перкуссии, с применением температурных раздражителей не вызывает болезненности;
- часто наблюдается омертвение пульпы;
- на рентгеновских снимках отчетливо заметно расширение периодонтальной щели на верхней части корня либо на всем его протяжении, костная стенка зубной лунки не разрушена.
Часто фиброзный периодонтит возникает при перегрузке или вследствие утраты пациентом значительной части зубов. Также он может развиваться после эндодонтического лечения, но если пациент не испытывает дискомфорта и состояние пломбы не вызывает вопросов, лечение не требуется.
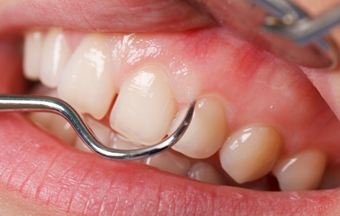
Гранулирующий периодонтит может выражаться в слабой болезненности, в том числе при соприкосновении больных и здоровых зубов. Часто это сопровождается образованием абсцессов и грануляционной ткани, которые со временем проходят. Развитие данной формы заболевания может также вызывать гиперемию десны вокруг пораженного зуба, которая наблюдается при воздействии на десну концом инструмента. Присутствует чувствительность и болезненная реакция при перкуссии зуба, увеличиваются регионарные лимфоузлы.
Рентгеновское обследование, как правило, показывает неравномерное разрежение костной ткани в зоне верхушечного отверстия. Расширение может составлять от одного-двух до пяти-восьми миллиметров, контур нечеткий.
Третья разновидность периодонтита – гранулематозный. Обычно он также протекает без выраженных симптомов. Часто в анамнезе пациентов с гранулематозным периодонтитом присутствуют перенесенные патологии периодонта и боли, связанные с развитием пульпита. Также данная форма периодонтита может иметь следующие признаки:
- отсутствие кариозной полости в пораженном зубе;
- изменение цвета зубной коронки;
- наличие кариозной полости и каналов с распавшейся пульпой;
- некачественно вставленная пломба.
На рентгене гранулематозный периодонтит проявляется в виде разрежений костной ткани округлой формы с четко очерченным контуром. Может быть виден как в зоне верхушки зуба, так и в зоне корня, часто сопровождается гиперцементозом боковых отделов. При надлежащем лечении возможен переход в фиброзную форму, в противном случае патология приводит к образованию корневой кисты.
И, наконец, существует еще одна, особая форма периодонтита – когда хроническое заболевание переходит в стадию обострения. От острой формы она отличается наличием признаков деструктивных изменений на рентгеновском снимке.
Классификация периодонтита по МКБ-10
Еще одна распространенная типология была предложена Всемирной организацией здравоохранения и сегодня признана стоматологами всего мира. Она учитывает форму протекания болезни и наиболее частые осложнения. Данная классификация включает следующие разновидности:
- острый верхушечный;
- хронический верхушечный;
- периапикальный абсцесс с образованием свища;
- периапикальный абсцесс без образования свища;
- радикулярная (прикорневая) киста;
- неуточненные заболевания пульпы зуба.
Лечение и профилактика периодонтита
Воспаление периодонта является источником активной микрофлоры, способной вызвать тяжелые осложнения как местного, так и общего характера. Наибольшую опасность очаги периодонтита представляют при беременности. Поэтому при появлении малейших симптомов, указывающих на наличие этого заболевания, необходимо обратиться к врачу.
Как известно, самый надежный и требующий наименьших затрат способ предотвращения заболевания – это его профилактика. Намного проще соблюдать несложные правила ухода за зубами и полостью рта, чем тратить время и деньги на дорогостоящее лечение запущенной патологии. Чтобы предотвратить образование периодонтита, необходимо следовать всего нескольким рекомендациям:
- не забывайте чистить зубы два раза в день. Для лучшей эффективности можно пользоваться электрической зубной щеткой. Также мы рекомендуем использовать лечебно-профилактические пасты «АСЕПТА», которые предохраняют зубы от кариеса, укрепляют эмаль, успокаивают и защищают десны;
- ешьте меньше сладкого. Чрезмерное употребление простых углеводов способствует не только набору веса, но и усиленному образованию зубного камня. Достаточное количество в рационе овощей, фруктов и белковых продуктов необходимо для поддержания зубов в хорошем состоянии;
- регулярно посещайте стоматолога, а именно – не реже двух раз в год. Даже если вам кажется, что поводов для беспокойства нет, необходимо, чтобы в этом убедился специалист. Кроме того, для качественной профилактики периодонтита необходимо регулярно удалять зубные отложения.
Если же у вас все-таки развилось воспаление околозубных тканей, воспользуйтесь бальзамом для десен и гелем для десен с прополисом «АСЕПТА». Данные средства не являются полноценной заменой лечения, назначенного стоматологом, но будут хорошей помощью в исцелении от заболевания.
Бальзам способствует устранению болезнетворных бактерий и запаха изо рта, а также снимает воспаление и кровоточивость. Гель оказывает выраженное противовоспалительное воздействие, успокаивает десны и снимает чувствительность. «АСЕПТА» – залог здоровых зубов и полноценной жизни без боли и дискомфорта!
Клинические исследования
Многократно проведенные клинические исследования доказали, что применение геля для дёсен с прополисом АСЕПТА в течение недели позволяет снизить воспаление дёсен на 31%.
Клинический опыт применения серии средств «Асепта»
Фукс Елена Ивановна ассистент кафедры терапевтической и детской стоматологии
Государственное бюджетное образовательное учреждение высшего профессионального образования Рязанский государственный медицинский университет имени академика И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации (ГБОУ ВПО РязГМУ Минздравсоцразвития России)
Использование адгезивного бальзама «Асепта®» при лечении воспалительных заболеваний пародонта
Л.Ю. ОРЕХОВА*, д-р мед. наук, профессор, завкафедрой В.В. ТЭЦ**, д-р мед. наук, профессор, завкафедрой С.Б. УЛИТОВСКИЙ*, д-р мед. наук, профессор А.А. ЛЕОНТЬЕВ*, врач-стоматолог А.А. ДОМОРАД**, О.М. ЯКОВЛЕВА**
СПбГМУ им. акад. И.П. Павлова, Санкт-Петербург — *Кафедра терапевтической стоматологии, **Кафедра микробиологии
Профилактика рецидивирования локализованного пародонтита у молодых
А.К. ИОРДАНИШВИЛИ, д.мед.н., профессор, Северо-Западный государственный медицинский университет им. И.И. Мечникова, Военно-медицинская академия им. С.М. Кирова, Международная академия наук экологии, безопасности человека и природы.
Изучение клинической эффективности применения лечебно-профилактических средств серии «АСЕПТА» при лечении воспалительных заболеваний пародонта у детей и подростков (И.В. Климова)
Климова Ирина Владимировна, к.м.н., доцент кафедры стоматологии детского возраста Новосибирского государственного медицинского университета.
Кафедра стоматологии детского возраста Новосибирского государственного медицинского университета.






